Una de las prioridades de los nefrólogos de hemodiálisis (HD) es preservar el capital venoso de sus pacientes. Las guías de accesos vasculares recomiendan <10% de catéteres venosos centrales (CVC) prevalentes en las unidades de HD, pero este número está aumentando preocupantemente1. La principal causa de trombosis de cava superior en HD es la colocación de un CVC. La incidencia de trombosis en pacientes portadores de CVC varía del 1 al 66%2–4 según el tipo de catéter, la localización, los criterios diagnósticos y la población a estudio. Se describe una forma de presentación poco frecuente de trombosis de la vena cava superior en HD. Muy pocos son los casos descritos en la literatura5.
Se presenta el caso de un varón de 28 años con ERC secundaria a nefropatía por reflujo que comienza HD a los 11 años a través de fistula arteriovenosa (FAV) radio-cefálica izquierda. Tras una década trasplantado, reinicia diálisis mediante una FAV húmero-cefálica (HC) izquierda que se trombosa tras resección de aneurisma e interposición de prótesis de PTFE. Se coloca catéter venoso tunelizado (CVC) yugular derecho que se retira un año después, tras asegurar un buen funcionamiento de la FAV-HC derecha. Incidentalmente, en un angio-TAC realizado para protocolo de trasplante renal, se objetiva engrosamiento en la pared distal del esófago, y múltiples adenopatías retroperitoneales de distribución difusa. En la endoscopia se visualizan 3 cordones varicosos en tercio distal de tamaño medio. Se descarta trombosis portal y hepatopatía crónica. Se inicia con betabloqueantes (nadolol 20mg/24h). En este tiempo, el paciente presenta trombosis parcial de FAV-HC derecha, y se interpone PTFE en FAV-HC izquierda antigua. Dos semanas después, se produce el primer episodio de hemorragia digestiva (HDA) por varices esofágicas con anemización severa (Hb 4,9g/l). No fue posible realizar estudio hemodinámico debido a una interposición de adenopatías yugulares, que son estudiadas junto con las retroperitoneales e identificadas como benignas.
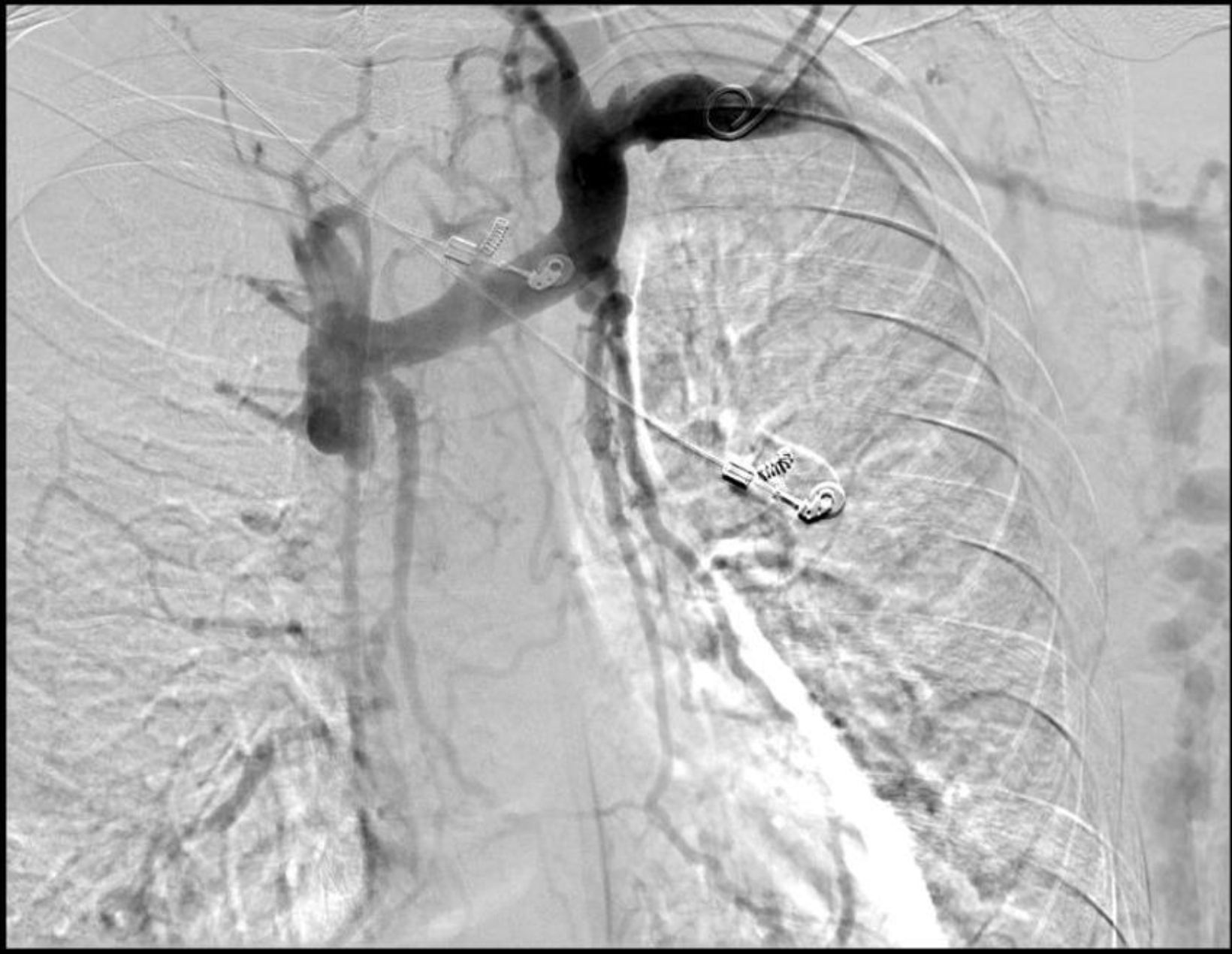
Tras 10 meses del primer episodio de HDA se produce el segundo. La gastroscopia muestra aumento en el número y el tamaño de los cordones varicosos (4 cordones y 2 de ellos grandes). Se colocan 5 bandas esofágicas en los 2 cordones más grandes, pero un mes después se produce el tercer episodio de HDA por varices. En esta ocasión se identifican 5 varices, 2 con estigmas recientes de ligadura y 3 de tamaño mediano. En TAC cervical realizado un año antes, durante estudio de adenopatías, se visualiza trombosis de vena cava superior inmediatamente antes de la entrada de cava en aurícula derecha que oblitera la luz (figura). Se recanaliza mediante angioplastia, sin complicaciones y con regresión del número y tamaño de las varices (3 de pequeño tamaño). El estudio de patología protrombótica resultó negativo. Actualmente, el paciente lleva un año y medio asintomático. Realiza controles endoscópicos cada 6 meses, con estabilización de las varices.
En este caso, la etiología de las varices esofágicas ha sido la trombosis de la vena cava superior secundaria al catéter que aumenta la presión de drenaje de la vena ácigos y se ha transmitido de forma retrógrada provocando las varices. El aumento del débito en el sistema venoso producido por la interposición de PTFE en la FAV-HC izquierda antigua cuando se produce la trombosis parcial de la FAV-HC derecha hizo que las varices aumentasen en número y tamaño, y fue el detonante del primer sangrado digestivo una semana después de su realización.
La colocación de CVC para HD no está exenta de complicaciones inmediatas y tardías. Este ejemplo de complicación poco habitual relacionada con los catéteres para HD ilustra la necesidad de evitar en la medida de lo posible su utilización.