Sr. Director:
El síndrome de hipersensibilidad a medicamentos o síndrome DRESS1 es un cuadro poco frecuente y potencialmente grave que se caracteriza por presentar afectación cutánea, eosinofilia y compromiso sistémico.
Presentamos el caso de una mujer de 74 años, con antecedentes personales de hipertensión arterial, fibrilación auricular, glaucoma de ojo derecho y epitelioma basocelular en la nariz extirpado. La paciente ingresa en Cardiología dos meses antes del traslado a nuestro Servicio, para estudio de síncope. Durante el ingreso, comienza con dolor cervical intenso, junto con fiebre y elevación de reactantes de fase aguda en la analítica. Se realiza resonancia magnética cervical, objetivándose cambios flemonosos a nivel de disco intervertebral C5-C6 con colección a ese nivel, y se le diagnostica espondilodiscitis cervical. En los hemocultivos crece un Staphylococcus epidermidis resistente a meticilina, por lo que se inicia tratamiento antibiótico intravenoso con vancomicina y cefepime. Se realiza ecocardiograma transesofágico, descartándose la presencia de endocarditis y la etiología embolígena de la espondilodiscitis. La evolución clínica es favorable en las primeras semanas, pero de manera brusca aparece a finales del tratamiento un rash cutáneo eritematoso y pruriginoso, con fiebre de 38 ºC y disminución objetiva de la diuresis hasta situación de anuria, por lo que se decide traslado a nuestro Servicio. A su llegada, la paciente se encuentra consciente, hemodinámicamente estable y afebril. Presenta exantema maculopapular morbiliforme generalizado, así como datos sugestivos de sobrecarga hídrica con crepitantes bibasales y edemas en miembros inferiores.
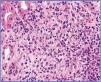
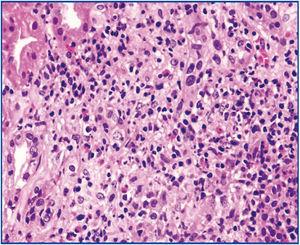
En la analítica se objetiva: leucocitosis con importante eosinofilia y fracaso renal agudo con creatinina: 6,1 mg/dl, urea: 156 mg/dl y niveles de vancomicina en 36,19 µg/ml (niveles normales: 5-10 µg/ml). Se suspende la vancomicina y se canaliza vía femoral derecha y realización de sesión de hemodiálisis. El estudio inmunológico, incluyendo anticuerpos antinucleares, anticuerpos anticitoplasma de neutrófilos, anticuerpos antimembrana basal glomerular y proteinograma, fueron todos normales. Se extraen hemocultivos y urocultivo, ambos estériles. Se extrae serología para virus de la hepatitis B y C, virus de la inmunodeficiencia humana, herpes virus, herpes 6, virus de Epstein-Barr, Chlamidia y Mycoplasma, todas negativas. Se instaura tratamiento con corticoides, 3 dosis diarias de 250 mg de metilprednisona, seguido de prednisona intravenosa a dosis de 1 mg/kg de peso, ante la sospecha inmunoalérgica del fracaso renal agudo. Posteriormente, cuando el estado general de la paciente lo permite, se decide la realización de biopsia renal. La biopsia renal incluye incluye 18 glomérulos, 6 de ellos con esclerosis global del ovillo capilar. En los 12 glomérulos conservados, no hay lesiones intracapilares significativas. Se observa una lesión tubulointersticial difusa de intensidad moderada con infiltrados inflamatorios polimorfos, formados por linfocitos pequeños, células plasmáticas y abundantes eosinófilos (figura 1) y numerosas imágenes de tubulitis con infiltrados de linfocitos a nivel del epitelio tubular. En las pequeñas arterias y en las pequeñas arterias intralobulillares no hay lesiones. Todo ello es compatible con el diagnóstico de nefritis tubulointersticial aguda con eosinófilos sugestiva de nefritis inmunoalérgica.
Durante la evolución, se instaura tratamiento con amoxicilina-clavulánico por tombroflebitis a nivel de vía periférica, con aparición de nuevo de rash cutáneo, junto con aumento de leucocitosis con intensa eosinofilia en analítica de sangre y cuadro de disnea brusco con presencia de sibilancias en relación con neumonitis eosinofílica. Se realiza interconsulta con el Servicio de Alergia, quienes desaconsejan el uso tanto de vancomicina como de betalactámicos. Desde el punto de vista pulmonar, se objetiva una mejoría sintomática en las siguientes 48 horas con manejo conservador. Durante la evolución, también se objetiva un aumento de glutamato-oxalacetato-transaminasa (GOT), glutamato-piruvato-transaminasa (GPT) y γ-glutamil-transferasa (GGT). La paciente es diagnosticada de síndrome de DRESS con afectación de piel, pulmón, hígado y riñón. Se mantiene la corticoterapia y se evidencia una mejoría progresiva de función renal, sin necesidad de nueva sesión de hemodiálisis. La paciente permanece ingresada 15 días en el hospital; al alta existe una evidente mejoría del rash y el fracaso renal agudo está en resolución. A los tres meses del alta presenta creatinina de 1,34 mg/dl, con proteinuria negativa.
El diagnóstico de síndrome de DRESS se establece por la aparición, tras la exposición a un fármaco, de erupción cutánea, alteraciones hematológicas como eosinofilia o linfocitosis atípica y compromiso sistémico en forma de adenopatías, hepatitis, neumonitis intersticial, carditis o nefritis intersticial. La incidencia se estima en 1 caso por cada 10.000 individuos expuestos a los fármacos implicados. Los medicamentos más frecuentemente asociados son los anticonvulsivantes, pero hay descritos casos con antiinflamatorios, alopurinol y antibióticos2. Los síntomas aparecen con un período de latencia que varía desde 1 a 8 semanas tras la exposición al fármaco. Se ha planteado como mecanismo de acción la presencia de una reacción de hipersensibilidad alérgica3, en la que los medicamentos actúan directamente como antígenos o indirectamente como haptenos. También se ha encontrado una asociación entre la reactivación de la infección por virus del herpes humano 64 o virus de Epstein-Barr y el síndrome de DRESS. El tratamiento implica la retirada del fármaco sospechoso y el tratamiento con corticoides5. La mortalidad varía, dependiendo de las series, entre un 10 y un 30%, y viene marcada por la afectación pulmonar y/o hepática6 y, algunas veces, por sobreinfecciones bacterianas.
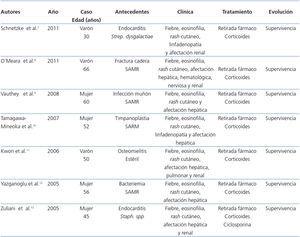
En nuestro conocimiento, es el primer caso de síndrome de DRESS por vancomicina y betalactámicos con afectación sistémica y con biopsia renal que confirma el hallazgo de nefritis tubulointersticial alérgica, con buena evolución tras el tratamiento con corticoides. En la tabla 1 se pueden observar los casos diagnosticados de síndrome de DRESS secundarios a vancomicina descritos en la literatura.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Tinción con hematoxilia-eosina
Tabla 1. Síndrome de DRESS secundario a vancomicina