Sr. Director:
La formación de pseudoaneurismas en los accesos protésicos es un evento frecuente que tiene relación con la fatiga del material protésico secundario a las reiteradas punciones y a la presencia de lesiones esteno-oclusivas en el flujo venoso de drenaje1.
El tratamiento está indicado cuando el pseudoaneurisma tiene un rápido crecimiento, cuando excede 2 veces el diámetro de la prótesis, cuando existe dolor o amenaza de la viabilidad de la piel que lo recubre y en casos de rotura1.
Tradicionalmente, el tratamiento de esta complicación era quirúrgico; no obstante, en estos últimos años múltiples grupos de trabajo han incorporado el tratamiento endovascular mediante la colocación de stents cubiertos para excluir este tipo de lesiones2,3. La trombina como agente embolizante para el tratamiento de estas lesiones está poco difundida; existen tan sólo algunos reportes de casos en los cuales se ha utilizado asociada a stensgraft4,5.
Caso clínico
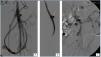
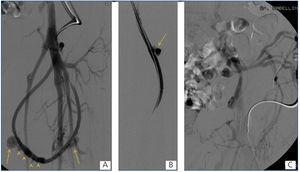
Presentamos el caso de una paciente de 46 años de edad con insuficiencia renal crónica, en hemodiálisis trimestral desde hace 23 años, secundaria a uropatía obstructiva, portadora de un loop femoral izquierdo de 21 meses de uso que tenía una oclusión del drenaje venoso a nivel ilíaco que ocasionaba edema del miembro inferior y tres pseudoaneurisma en rango terapéutico (figura 1). Uno de estos pseudoaneurismas presentaba un sangrado activo. Los tres pseudoaneurismas y la oclusión de la vena ilíaca primitiva izquierda fueron tratados de forma endovascular bajo anestesia local. El pseudoaneurisma que tenía el sangrado activo se excluyó con un stent cubierto y los dos restantes se embolizaron de forma percutánea mediante la inyección de trombina asistida con balón para evitar la trombosis de la prótesis. El eje venoso ilíaco se recanalizó y trató con balones de angioplastia; en los controles angiográficos finales se observó ausencia de los pseudoaneurismas con permeabilidad de la prótesis y del drenaje venoso ilíaco con desaparición de la circulación colateral (figura 2), no habiéndose presentando complicaciones relacionadas con la intervención.
Discusión
El desgaste del material protésico secundario a las reiteradas punciones y las lesiones esteno-oclusivas venosas en el flujo de drenaje del acceso representan las causas más comunes para el desarrollo de pseudoaneurismas1. En nuestro caso, la paciente presentaba desgaste del material protésico sumado a una lesión esteno-oclusiva del drenaje venoso y sangrado de uno de los pseudoaneurismas con edema del miembro inferior.
El tratamiento tradicional de los pseudoaneurismas es la cirugía abierta; en ésta se remplaza el segmento del graft dañado y, si no es posible, se abandona el acceso para la posterior creación de uno nuevo. Nuestra paciente tenía agotamiento de accesos vasculares, por lo que se decidió intentar preservarlo.
Tras la primer publicación de Sapoval en el año 1996 y hasta la actualidad, se han publicado múltiples trabajos en los cuales los aneurismas y pseudoaneurismas de los accesos vasculares han sido tratados de forma endovascular mediante la colocación de stents graft, con un éxito técnico de hasta el 100% en algunos reportes2,3.
La trombina como agente embolizante ha sido ampliamente estudia para el tratamiento de pseudoaneurismas femorales, constituyendo en la actualidad la práctica estándar para el tratamiento de los pseudoaneurismas no complicados. No obstante, en cuanto al tratamiento de las lesiones pseudoaneurismáticas de los accesos vasculares, sólo existen reportes de casos clínicos, ya sea de forma aislada4 o asociados a un stent graft5. Sin embargo, no hemos encontrando en la literatura casos en los que se hayan tratado 3 pseudoaneurismas utilizando diferentes técnicas, ello sumado a la revascularización del sistema venoso de drenaje en un loop femoral.
Si bien el tratamiento de un acceso de estas características puede ser discutido, en este caso concreto lo consideramos la mejor opción, ya que se trataba de una paciente con agotamiento de accesos.
Actualmente el tratamiento endovascular ofrece diferentes alternativas terapéuticas para el tratamiento de este tipo lesiones, y debe considerarse su aplicación de forma previa a programar una cirugía o abandonar un acceso vascular.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Fistulografías
Figura 2. Stent, imágenes fluoroscópicas y fistulografía