A pesar de los progresos en el tratamiento farmacológico de la hipertensión arterial (HTA) y el empleo de múltiples fármacos antihipertensivos, un pequeño pero significativo porcentaje de los pacientes con HTA refractaria severa verdadera continúa sin alcanzar su objetivo de control tensional. En estos casos, la denervación simpática renal (DNSR) parece mostrarse como un método seguro y eficaz para aquellos pacientes hipertensos severos refractarios al tratamiento farmacológico múltiple. Presentamos el caso de un paciente de 52 años de edad diagnosticado de HTA esencial refractaria a tratamiento con 7 fármacos antihipertensivos. Tras 10 ingresos hospitalarios sin conseguir un adecuado control de las cifras de presión arterial, decidimos plantear la DNSR como coadyuvante al tratamiento médico. El procedimiento se realizó sin complicaciones a corto y medio plazo, consiguiéndose una mejoría significativa de las cifras tensionales, con el objetivo de disminuir su riesgo vascular global.
Despite advances in the pharmacological treatment of arterial hypertension (AHT) and the use of multiple antihypertensive drugs, a small but significant percentage of true severe refractory arterial hypertension patients are still not reaching their target blood pressure. In these cases, renal sympathetic denervation (RSD) seems to be a safe and effective method for severe hypertensive patients who are resistant to multiple drug treatment. We present the case of a 52-year-old patient diagnosed with essential hypertension, resistant to treatment with seven antihypertensive drugs. After 10 hospitalisations without achieving adequate blood pressure control, we decided to propose renal sympathetic denervation as an addition to medical treatment. The procedure was performed without complications in the short to medium-long term, achieving a significant improvement in blood pressure with the intention of reducing overall vascular risk.
INTRODUCCIÓN
La hipertensión arterial (HTA) refractaria o resistente se define como la persistencia en consulta externa de cifras de presión arterial (PA) > 140/90 mmHg, a pesar de la aplicación de medidas higiénico-dietéticas y un buen cumplimiento terapéutico con al menos tres fármacos (uno de ellos diurético) antihipertensivos1,2. Esta definición incluye la existencia de indicadores de daño orgánico, el hecho de recibir el tratamiento adecuado y haber comprobado su inadecuado control de PA mediante la realización de medición ambulatoria de PA (MAPA)/24 horas3,4.
Entre el 2 y el 5% de estos pacientes hipertensos refractarios con alto riesgo vascular no consiguen ser controlados, a pesar del uso adecuado de combinaciones antihipertensivas múltiples en dosis apropiadas.
En los últimos años disponemos de una alternativa terapéutica complementaria no farmacológica cada vez más extendida, la denervación simpática endovascular de los nervios simpáticos aferentes y eferentes renales (DNSR)5, la cual, además de presentar una base racional para el tratamiento de la HTA refractaria6, contribuye significativamente a incrementar los efectos de la medicación antihipertensiva y mejorar el control tensional de estos pacientes7,8. Esto confiere que sea una adecuada medida terapéutica coste-efectiva9.
Presentamos el caso de un paciente diagnosticado de HTA resistente, tratado con siete fármacos antihipertensivos y cifras de PA comprobada con registro de PA de 24 horas superiores a 140/90 mmHg. Ante el fracaso en lograr el objetivo de PA, se decidió la realización de DNSR con radiofrecuencias.
CASO CLÍNICO
Paciente varón de 55 años que consulta por primera vez en nuestra Unidad de HTA y Riesgo Vascular por mal control de la cifras de PA en marzo de 2010. Entre los antecedentes familiares relevantes cabe señalar: madre en tratamiento renal sustitutivo por insuficiencia renal crónica no filiada, y personalmente la existencia de HTA conocida de forma casual en chequeo médico y en seguimiento por Atención Primaria desde 2002. Fumador hasta febrero de 2010, negaba la ingesta de cantidades importantes de sal, bebidas alcohólicas u otras sustancias o medicaciones con interferencia sobre la PA o medicación antihipertensiva. En la exploración física inicial destacaba como dato patológico una PA casual de 190/110 mmHg, y una PA media de 24 horas (MAPA) de 169/109 mmHg con perfil no dipper10.
Entre los datos analíticos y complementarios destacaban: hematocrito: 39,6%; hemoglobina: 13,1 g/dl; glucemia: 102 mg/dl; creatinina: 0,9 mg/dl; ácido úrico: 5,9 mg/dl; colesterol total: 149 mg/dl; triglicéridos: 250 mg/dl; colesterol HDL: 23 mg/dl, y colesterol LDL: 104 mg/dl; sodio: 146 mmol/l, y potasio: 4,1 mmol/l. Sedimento urinario normal con niveles de microalbuminuria de 42 mg/24 horas y ausencia de sustancias tóxicas. Tirotropina (TSH): 1,43 mIU/ml; actividad de la renina plasmática (ARP): 0,26 ng/ml/min; aldosterona: 264 pg/ml, y niveles de catecolaminas dentro de rango normal. Eco-doppler renal normal y electrocardiograma en ritmo sinusal con signos de hipertrofia ventricular izquierda.
Dado el cociente ARP/aldosterona superior a 100, iniciamos tratamiento con espironolactona, que resultó poco efectivo. Dos meses más tarde (junio de 2010), el paciente necesitaba la prescripción de 5 fármacos antihipertensivos, pese a lo cual no se alcanzaba el objetivo terapéutico. Por dicho motivo, se decidió su ingreso para control de PA, evaluar cumplimiento terapéutico y ahondar en el estudio de posibles causas secundarias. Después de un exhaustivo estudio que incluyó nuevas determinaciones hormonales selectivas con cateterización de venas renales, tomografía axial computarizada abdominal, arteriografía de arterias renales, gammagrafía con metaiodobencilguanidina (MIBG) y con I-colesterol, se descartó secundarismo.
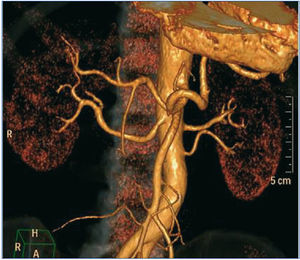
Hasta que se decidió la realización de DNSR, el paciente precisó 10 ingresos hospitalarios por situación de urgencia hipertensiva, en los que se recomprobó la resistencia al tratamiento. Ante la imposibilidad de obtener el control de su PA, y tras descartar posibles contraindicaciones para su empleo2,3 (figura 1), en enero de 2012 se procedió a la aplicación del procedimiento endovascular de DNSR, vía femoral, previa monitorización y premedicación, según la técnica recomendada. En ese momento, el paciente presentaba una HTA grado 3, con signos de lesión en órgano diana (LOD): hipertrofia ventricular izquierda (HVI), retinopatía hipertensiva grado 2, microalbuminuria, y recibía tratamiento con: telmisartán/amlodipino 80/10 mg: 1/12 horas, aliskiren 300 mg: 1/24 horas, eplerenona 50 mg: 1/12 horas, doxazosina 8 mg: 1/8 horas, hidroclorotiazida 25 mg: 1/24 horas, carvedilol 25 mg: 1/12 horas.
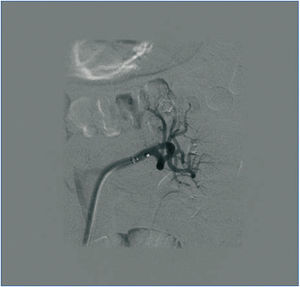
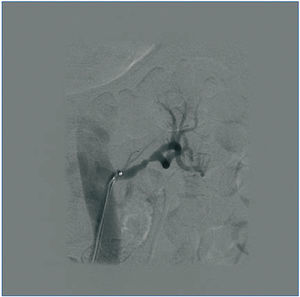
La DNSR se realizó sin complicaciones (figura 2); se decidió no tratar la arteria polar inferior del riñón izquierdo, ya que no alcanzaba el diámetro menor exigido, apreciándose únicamente en el control radiológico inmediato posterior espasmo de la arteria renal izquierda (figura 3), que se solventó con la inyección de nitroglicerina, y por lo que decidimos iniciar antiagregación con triflusal.
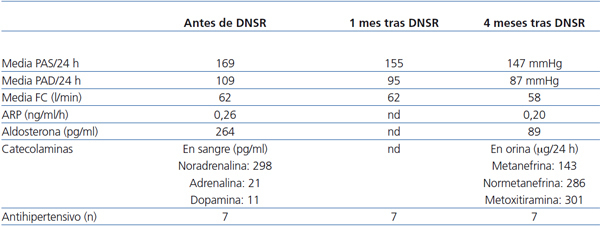
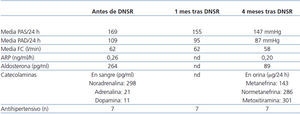
La evolución posterior de las cifras de PA tras la técnica se describe en la tabla 1. Como se puede apreciar, a los tres meses del tratamiento las PA sistólica y diástolica medias de 24 horas han descendido 22 mmHg, sin modificación significativa de la frecuencia cardíaca. No se han producido complicaciones inmediatas al procedimiento ni requerido tras éste ningún ingreso hospitalario.
DISCUSIÓN
La HTA refractaria al tratamiento médico conlleva un aumento global del riesgo cardiovascular, incurriendo en una mayor morbimortalidad y mayor coste sanitario1,2. En el pequeño porcentaje de estos pacientes en el que no se consigue controlar la PA con medicación antihipertensiva, la DNSR podría ser una opción de tratamiento segura y eficaz. No obstante, su aplicación debe ir precedida de la comprobación de una verdadera resistencia al tratamiento (mediante la realización de MAPA y evaluación del cumplimiento terapéutico), así como de que se trata de pacientes con evidencia de LOD3. En este sentido, nuestro paciente era un adecuado candidato a la técnica al tratarse de un paciente con HTA grado 3 comprobada con MAPA y LOD (retinopatía hipertensiva, HVI y microalbuminuria), con 7 fármacos antihipertensivos, 10 ingresos hospitalarios y aun así deficiente control de las cifras de PA.
En el editorial del presente número de Nefrología se comentan, de forma concisa, las bases racionales para su uso como alternativa de tratamiento en hipertensos severos refractarios3. Brevemente, las indicaciones concretas de este procedimiento se centran en individuos donde la hiperactividad simpática contribuye decisivamente al mantenimiento de las cifras elevadas de tensión arterial y la LOD.
El procedimiento endovascular no es especialmente dificultoso, pero siempre requiere una comprobación previa anatómica renal, ya que las posibilidades de contraindicación anatómica son elevadas (10-15%), habida cuenta de las múltiples variantes anatómicas renales y posibilidades de existencia de estenosis que contraindicarían su uso2,3. En nuestro paciente se dejó de tratar la polar inferior izquierda al tener un diámetro inferior a 4 mm. Por lo demás, la técnica no ofrece dificultades especiales, como ocurrió en nuestro caso, siendo mínimo (< 5%) el porcentaje de efectos secundarios2,7,8, relacionados en la mayoría de las ocasiones con dolor transitorio local en el momento de la aplicación del procedimiento5.
Los resultados obtenidos en cuanto a descenso medio de 22 mmHg de PA van en consonancia con los reflejados en los estudios Simplicity HTN-17 y Simplicity HTN-28, donde el promedio de reducción de la PA era similar e incluso se incrementa a medida que transcurre un mayor período de seguimiento2,3. Queda por esclarecer si el descenso de la PA se asocia a la regresión de la LOD.
En resumen, son necesarios estudios más amplios aleatorizados en número de pacientes y tiempo de seguimiento para contestar a preguntas aún no resueltas3. No obstante, la DNSR parece mostrarse como un método eficaz y seguro para ayudar a un mejor control de hipertensos severos refractarios al tratamiento farmacológico múltiple y adecuadamente dosificado.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
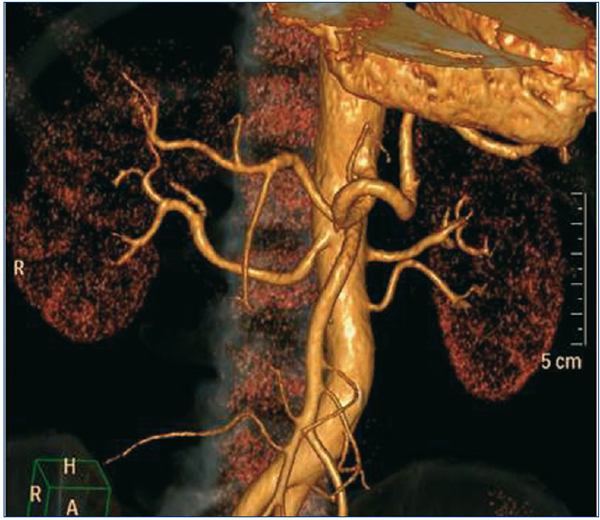
Figura 1. Angio-TAC antes de la DNSR. Presencia de polar inferior en riñón izquierdo
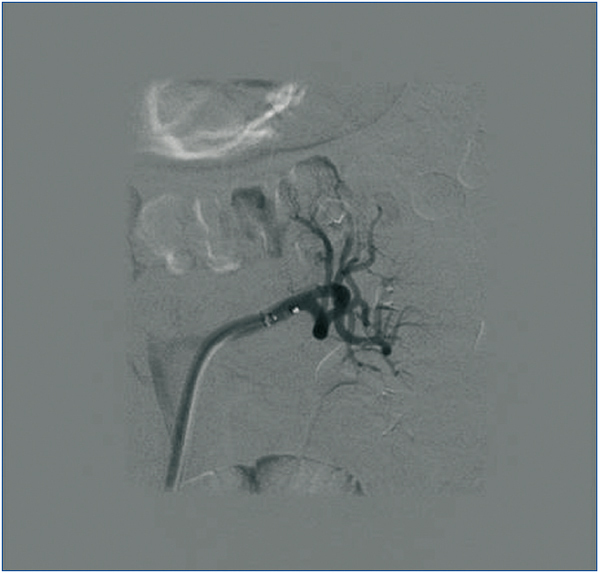
Figura 2. DNSR izquierda
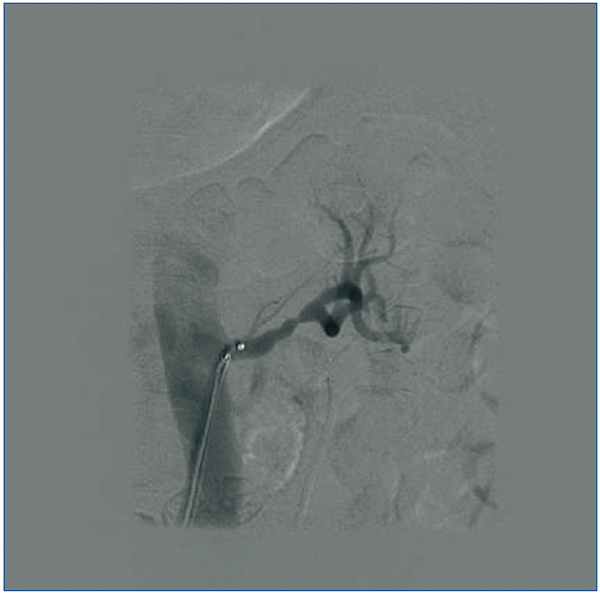
Figura 3. Espasmo de la arteria renal izquierda tras procedimiento
Tabla 1. Evolución de parámetros clínicos y analíticos tras el procedimiento