Una de las complicaciones más frecuentes e importantes en pacientes con diálisis peritoneal son las infecciones relacionadas con el catéter. La infección del orificio de salida se caracteriza por la presencia de exudado purulento, con o sin eritema, en la unión entre el catéter y la piel. Los principales patógenos implicados son los estafilococos y las bacterias Gram-negativas, siendo las micobacterias atípicas de crecimiento rápido (MACR) una causa muy rara.
Presentamos el caso de un paciente pediátrico con infección del orificio de salida del catéter peritoneal por Mycobacterium fortuitum, y realizamos una revisión de la literatura.
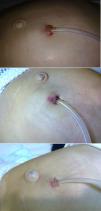
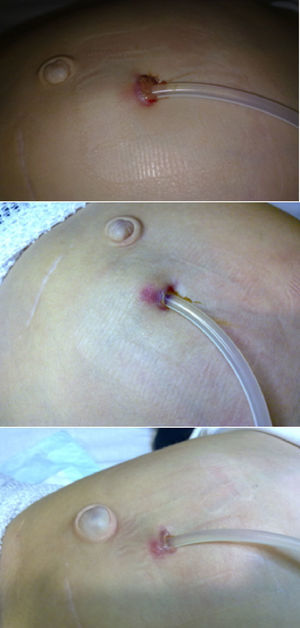
Niño de 4 años en diálisis peritoneal continúa ambulatoria (DPCA) desde hace 4 meses. Consulta por presentar el orificio del catéter peritoneal eritematoso y con leve exudado sin mejoría tras 7 días de mupirocina tópica. Tras recoger cultivo se inicia tratamiento tópico con ciprofloxacino. A los 6 días persiste su estado eritematoso, aparece supuración color chocolate, y se objetiva un granuloma (fig. 1). Se encuentra afebril y clínicamente asintomático. La analítica sanguínea no muestra elevación de reactantes de fase aguda, y la citoquímica del líquido peritoneal es normal. El cultivo previo es positivo para MACR. Se inicia tratamiento con ciprofloxacino y amikacina intraperitoneal, y lavados del orificio con Betadine®. Posteriormente se tipifica como Mycobacterium fortuitum sensible a ambos fármacos. Se mantiene el tratamiento durante 8 semanas negativizándose el cultivo, pero presenta lenta mejoría del aspecto del orificio (fig. 1) por lo que, pese a mantenerse asintomático, y sin evidencia analítica de peritonitis, se decide sustituir el catéter Tenckhoff. El paciente continúo con DPCA sin presentar problemas de ultrafiltración. Previamente a este episodio no había presentado ningún cuadro infeccioso ni había recibido tratamiento antibiótico sistémico.
En los últimos años se ha observado un aumento en la incidencia de infecciones causadas por MACR, un grupo ampliamente distribuido en la naturaleza que puede sobrevivir en ausencia de nutrientes y en un amplio margen de temperaturas. Las MACR predominantes en las infecciones humanas son: M. fortuitum, M. chelonae, M. mucogenicum, M. abscessus y M. marinum1, siendo las 2 primeras las más frecuentes como causa de infección con relación al catéter de diálisis peritoneal.
En la literatura hemos encontrado 23 casos, publicados entre 1990-2011 correspondientes a 10 artículos en lengua inglesa o española, que presentaron una infección del orificio de salida del catéter peritoneal por MACR2–11, uno de ellos pediátrico2. El microorganismo más frecuente, al igual que en nuestro caso (N=24), fue M. fortuitum, seguido de M. chenolae y M. abscessus. En un paciente la infección se asoció a peritonitis y en 4 a infección del trayecto subcutáneo (tabla 1).
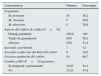
Características de los pacientes en diálisis peritoneal con infección del orificio de salida por micobacterias no tuberculosas de crecimiento rápido (N=24)
| Características | Número | Porcentaje |
|---|---|---|
| Organismo | ||
| M. fortuitum | 14 | 58,2 |
| M. chenolae | 5 | 20,8 |
| M. abscessus | 5 | 20,8 |
| Aspecto del orificio de salida (N=16) | ||
| Drenaje purulento | 16/16 | 100 |
| Tejido de granulación | 9/16 | 56,2 |
| Absceso | 5/16 | 31,2 |
| Asociado a peritonitis | 1 | 4,1 |
| Asociado a infección del túnel del catéter | 4 | 16,6 |
| Precisan sustitución del catéter | 16 | 66,7 |
| Cambio a HD (N=23 pacientes) | ||
| Sí (temporal o permanente) | 12/23 | 52,1 |
| No | 11/23 | 47,8 |
Los factores predisponentes descritos son: inmunodepresión, peritonitis recurrente con múltiples ciclos antibióticos, cirugía, traumatismo accidental o la inyección.
La baciloscopia es el primer escalón diagnóstico, consiste en una tinción de auramina o Ziehl-Neelsen que pone de manifiesto la característica ácido-alcohol resistencia de las micobacterias. Posteriormente se debe realizar un cultivo en 2 medios selectivos: uno sólido a base de huevo (Lowenstein-Jensen), y otro líquido de lectura automatizada (MGIT, MB/BacT, ESP). El crecimiento de colonias suele aparecer antes de 7 días. Su identificación se realiza mediante sistemas fenotípicos (pruebas bioquímicas) y sistemas genotípicos, mucho más rápidos y precisos, basados en el reconocimiento de secuencias de ADN específico de cada especie.
Las MACR son relativamente resistentes a los desinfectantes estándares, y capaces de formar biopelículas como estrategia de supervivencia dificultando su erradicación. Por ello, en una gran proporción de casos, se requiere la retirada o el reemplazo del catéter peritoneal. En los casos revisados el catéter de diálisis se sustituyó globalmente en un 65,2%. Todos los casos asociados a peritonitis o infección del túnel, todos los correspondientes a infección por M. abcessus, y el 80% de los causados por M. chenolae precisaron su retirada. En más del 50% fue preciso el paso a hemodiálisis.
Debido a su gran variabilidad en cuanto a resistencias antibióticas es necesario realizar una correcta identificación a nivel de especie y estudios de sensibilidad in vitro a diversos fármacos para establecer un tratamiento adecuado. Actualmente la técnica de microdilución en caldo es la aconsejada para determinar su sensibilidad; estos últimos años se ha introducido la técnica comercial llamada E-test, más rápida y cuya correlación con el método de referencia es excelente. Una terapia empírica podría incluir una tratamiento combinado de aminoglucósidos (amikacina), macrólidos (claritromicina y azitromicina) y fluorquinolonas (aunque M. chenolae y M. abscessus pueden ser resistentes a estas últimas). La duración óptima de tratamiento no está definida. En los casos revisados osciló entre uno y 6 meses. Un caso se resolvió tras retirar la profilaxis tópica con gentamicina que aplicaba desde hacía 7 semanas, sin precisar tratamiento antibiótico10.
ConclusiónAnte infecciones del catéter o peritonitis con cultivos negativos debemos considerar las MACR para evitar retrasos en el diagnóstico y disminuir la morbilidad asociada. En una proporción considerable precisan de la sustitución o retirada del Tenckhoff y la conversión a hemodiálisis.