La técnica de punción de buttonhole (BH) o de ojal para fístulas arteriovenosas es una alternativa a la punción escalonada clásica.
ObjetivoMostramos la experiencia en nuestra unidad de hemodiálisis tras la incorporación de esta técnica a la práctica clínica diaria.
Material y métodosSe ha aplicado la técnica de BH a 22 pacientes, 15 hombres y 7 mujeres, con una edad media de 62 años (DE: 12), con un tiempo en diálisis en el momento de iniciar la técnica de BH de 34 meses (DE: 34; mediana: 27; rango: 3-136). Siete pacientes recibían acenocumarol y 9 estaban antiagregados. La mediana de tiempo con el acceso vascular al inicio de la técnica de BH fue de 27 meses (rango: 3-252).
ResultadosFueron necesarias entre 5 y 8 sesiones consecutivas de diálisis para la consecución de un correcto túnel de canalización. Ningún paciente presentó complicaciones mayores. El tiempo medio en la técnica de BH fue de 12 meses (DE: 10; mediana: 9; rango: 1-45). Al final del periodo de estudio 5 pacientes realizaban autopunción. El tiempo de hemostasia posdiálisis se redujo de 18,6 min (DE: 8) previamente a la técnica de BH a 12,2 (DE: 3) posteriormente a su utilización (p=0,0005).
ConclusionesLa técnica de BH es una alternativa de punción en hemodiálisis. Puede presentar aspectos beneficiosos como la autopunción o la reducción de los tiempos de hemostasia. Una mayor difusión en las unidades de hemodiálisis sería necesaria para mejorar en su aplicación adecuada. El personal de enfermería altamente motivado es clave y condición necesaria para su implantación.
The buttonhole (BH) puncture technique for arteriovenous fistulas is an alternative to the classical staggered puncture.
PurposeWe present 3years’ results incorporating the BH puncture technique for arteriovenous fistulas in our dialysis unit.
Material and methodsTwenty-two patients were started on BH technique, 15 men and 7 women (mean age: 62 years; SD: 12), with time spent on dialysis when starting the BH technique of 34 months (SD: 34, median: 27, range: 3-136). Seven patients received acenocoumarol and 9 antiplatelet agents. The vascular access median time at the beginning of the technique was 27 months (range: 3-252).
ResultsBetween 5 and 8 consecutive dialysis sessions were necessary to achieve a proper tunnel puncture. No patient suffered major complications. The average time on BH technique until December 2015 was 12 months (SD: 10, median: 9, range: 1-45). By the end of the study, 5patients were performing self-puncture. Haemostasis times post-dialysis were reduced from 18.6min (SD: 8, prior to the BH technique), to 12.2minutes (SD: 3 after BH) (P=.0005).
ConclusionsThe BH technique is an alternative puncture technique for dialysis patients. Self-puncture and reduction in hemostasis time are potential beneficial aspects. A greater diffusion of this technique in the hemodialysis units would allow it to be better applied. A highly motivated nursing staff is key and a necessary condition for its implementation.
La punción del acceso vascular es uno de los aspectos más críticos en los pacientes en hemodiálisis (HD)1. La técnica más aceptada universalmente y recomendada por las guías especializadas es la punción en escalera2. No obstante, existen numerosas ocasiones en que esta no es posible, bien por el escaso desarrollo del acceso vascular, bien por la longitud de la vena a puncionar, bien por aneurismas de pared o por limitaciones físicas de la condición anatómica del paciente, y es en esas ocasiones cuando se recurre a punciones en área. La técnica de punción en ojal o más conocida como buttonhole (BH), es una alternativa a estas punciones. Dicha técnica fue descrita en 1972 por el Dr. Twardowski y consiste en la canalización de la vena arterializada mediante unas agujas romas, con el mismo ángulo, en el mismo punto, a través de un túnel constante preformado3. Una vez finalizada la diálisis, tras la hemostasia correspondiente, queda una costra en la zona de punción que deberá ser convenientemente retirada en la siguiente sesión de HD4. Diversos estudios han demostrado que puede mejorar los tiempos de coagulación, que puede asociarse a una menor sensación de dolor y que además puede ayudar a preservar el acceso vascular frente a otras técnicas5–8.
No obstante otros estudios han evidenciado una mayor tasa de infecciones, por lo que su aceptación de forma generalizada ha sido limitada9–12. Su aplicación en algunos países está ampliamente instaurada, sobre todo en algunos países del norte de Europa y en EE. UU., pero no en España, donde son muy pocos centros los que la aplican. Hasta nuestro conocimiento el nuestro es el primer centro que lo aplica de forma regular en la Comunidad de Madrid. Presentamos nuestra experiencia de 3años tras su instauración y su mantenimiento posterior.
Material y métodosDesde 2012 hasta diciembre de 2015 se ha revisado a todos los pacientes que han iniciado la técnica de BH en nuestro centro. Fue realizado un estudio retrospectivo con el objetivo de analizar las características de los pacientes, su evolución, los esperables beneficios de la técnica y los posibles inconvenientes de su implantación.
Los criterios de inclusión para la realización de BH fueron ser mayor de 18 años y presentar alguna de las siguientes condiciones: pacientes con posibilidad de HD domiciliaria, pacientes con fístulas arteriovenosas autólogas (FAV) de difícil punción o con multipunciones fallidas o pacientes con dolor importante o miedo incorregible durante la punción de la FAV. Además, la petición de un paciente por interés en la técnica también era considerada para su inclusión, si no existían contraindicaciones. Todos los pacientes fueron verbalmente informados y se les facilitó la información escrita adicional si era solicitada.
Los criterios de exclusión fueron ser portador de una prótesis como acceso vascular o que el paciente no fuese capaz de la autopunción en caso de ausentarse por periodos prolongados de la unidad, ya que podría implicar que fuera atendido en otro centro no familiarizado con la técnica de BH.
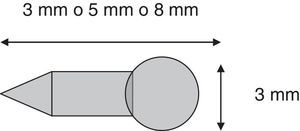
Método de realización del buttonholeLa técnica de BH o técnica del ojal consiste en la creación de un túnel subcutáneo como acceso permanente e invariable a la FAV, a través del cual se puncionará con aguja roma, una vez esté formado. La primera punción ha de realizarse con aguja convencional. Se elige una zona, con la consideración de que la separación de las 2zonas de punción debe ser de al menos 6cm, evitando zonas aneurismáticas. Una vez finalizada esta primera sesión de HD se extraen ambas agujas, y se deja coagular sin ningún tipo de apósito hemostático. Tras la correcta coagulación de la zona, esta se desinfecta con clorhexidina acuosa. Tras dejar unos minutos para que tenga efecto antiséptico se aplica un dispositivo de policarbonato, de 5mm de longitud, en la zona de punción, semejante a una chincheta, para la estabilización del túnel (Bio-hole ® Nipro Corp)13,14 (fig. 1). El bio-hole de estabilización se colocará con técnica estéril y se dejará implantado hasta la siguiente sesión, cubierto con apósito transparente. En la siguiente sesión se retira el apósito transparente sin retirar el bio-hole, se procede a la desinfectación con clorhexidina acuosa, previamente a la manipulación y tras ella (doble asepsia). Tras retirarse el bio-hole con esta técnica estéril y con ayuda de unas pinzas, se canalizará el acceso vascular con aguja roma, una vez el túnel queda visible. Se debe aplicar el bio-hole de estabilización durante 5 o 6 sesiones, siempre con la misma técnica y por la misma enfermera, previamente entrenada15.
Método de manipulación del buttonholeUna vez que el túnel está estabilizado, se realizará la punción con aguja roma. El primer paso será retirar la costra que se forma en el orificio tras la coagulación, con técnica limpia, asegurando la desinfección de la zona tanto antes como después de la retirada de la costra (doble asepsia nuevamente). Después se procederá a la canalización con la aguja roma, siguiendo la dirección del túnel preformado. La coagulación debe ser manual, sin aplicación de ningún tipo de hemostático, con el objetivo de minimizar los riesgos de infección y disminuir la posibilidad del taponamiento del túnel por el hemostático.
Organización del personal de enfermeríaLa creación del BH correspondía a una única enfermera y esta se comprometía a ajustar su horario hasta la creación correcta del BH. Tras la correcta consecución, el resto del personal, previamente instruido en dicha técnica, era informado del trayecto y de las peculiaridades del BH en cuestión. A partir de ese momento la punción del BH podía ser realizada por cualquier miembro del personal de enfermería.
Análisis estadísticoLos resultados se expresan en media y desviación estándar; también se muestran la mediana y el rango cuando son requeridos. Para la comparación de medias, al inicio y al final del estudio, se ha utilizado el test de Student para datos paramétricos. Se ha considerado una p < 0,05 para ser significativa.
ResultadosEn este periodo de tiempo se ha incluido a 22 pacientes. Sus características basales se describen en la tabla 1. Fueron 15 varones y 7 mujeres con una edad media de 62 años. Nueve pacientes recibían antiagregación y 7 estaban anticoagulados con acenocumarol. El tiempo medio en HD al inicio de BH fue de 34 meses (DE: 34; rango: 3-136 meses).
Datos basales
| % (n) | n=22 |
|---|---|
| Edad media (años) | 62±12 |
| Varones/mujeres | 15/7 |
| Etiología de la enfermedad renal: | |
| Diabetes mellitus | 50 (11) |
| HTA maligna | 9 (2) |
| Glomerulopatía | 23 (5) |
| Poliquistosis | 4 (1) |
| Nefrectomía bilateral | 4 (1) |
| No filiada | 9 (2) |
| HTA | 100 (22) |
| Diabetes | 68 (15) |
| Cardiopatía | 77 (17) |
| Anticoagulación oral | 32 (7) |
| Antiagregantes | 41 (9) |
| Tipo de hemodiálisis: | |
| HD alto flujo (6 sesiones/semana)a | 4 (1) |
| HD alto flujo (5 sesiones/semana) | 4 (1) |
| HD alto flujo (4 sesiones/semana) | 14 (3) |
| HD alto flujo (3 sesiones/semana) | 68 (15) |
| HD alto flujo (2 sesiones/semana) | 9 (2) |
| Acceso vascular previo | 32 (7) |
| Catéteter tunelizado previo | 45 (10) |
| Analíticos: | |
| Hemoglobina media (g/dl) | 11,3±1 |
| Hematocrito medio (%) | 35±4 |
| Plaquetas medias (103/μL) | 185±62 |
Los tipos de acceso vascular y la técnica de punción previa al BH se muestran en la tabla 2. La FAV más habitual fue la radiocefálica izquierda, en 9 pacientes, seguida de la húmero-cefálica izquierda en 8 pacientes, las otras FAV fueron: 2 radiocefálicas derechas, 2 húmero-basílicas izquierdas y una húmero-cefálica derecha. La técnica de punción previa fue en escalera en 10 casos, en 6 pacientes en área y en otros 6 casos una combinación de área y escalera. El tiempo medio del acceso vascular en el momento del cambio de técnica fue de 41 meses (DE: 55; mediana: 26; rango: 3-252).
Características del acceso vascular y situación al finalizar el estudio
| N.° de paciente | Tipo de FAV | Tipo de punción previa a BH | Meses en FAV al inicio de BH | Meses en TRS al inicio de BH | Tiempo con BH (meses) | Situación del BH en Dic-15 |
|---|---|---|---|---|---|---|
| 1 | RCI | Escalera | 252 | 120 | 45 | Funcionante |
| 2 | HCD | Mixta | 40 | 63 | 26 | Trasplante renal |
| 3 | RCI | Escalera | 20 | 29 | 26 | Funcionante |
| 4 | RCI | Escalera | 45 | 34 | 22 | Funcionante |
| 5 | HCI | Escalera | 31 | 35 | 22 | Trasplante renal |
| 6 | HCI | Mixta | 8 | 15 | 22 | Funcionante |
| 7 | RCI | Escalera | 20 | 16 | 5 | Fallecimiento (hemorragia cerebral) |
| 8 | HCI | Escalera | 8 | 3 | 8 | Trasplante renal |
| 9 | HCI | Área | 23 | 17 | 16 | No funcionante (trombosis de la FAV) |
| 10 | RCD | Escalera | 3 | 59 | 4 | Trasplante renal |
| 11 | HCI | Área | 30 | 13 | 12 | Funcionante |
| 12 | HCI | Escalera | 17 | 29 | 13 | Funcionante |
| 13 | RCI | Área | 40 | 45 | 10 | Funcionante |
| 14 | RCI | Mixta | 45 | 42 | 9 | Funcionante |
| 15 | HBI | Área | 29 | 29 | 9 | Funcionante |
| 16 | RCI | Mixta | 22 | 19 | 8 | Funcionante |
| 17 | RCI | Escalera | 23 | 25 | 6 | Trasplante renal |
| 18 | RCI | Área | 11 | 13 | 9 | Funcionante |
| 19 | HCI | Mixta | 42 | 7 | 0 | Abandono de BH (sospecha de infección) |
| 20 | HBI | Área | 40 | 6 | 1 | Abandono de BH (fallo de BH) |
| 22 | HCI | Escalera | 15 | 5 | 0 | Trasplante renal |
| 22 | RCD | Mixta | 148 | 136 | 2 | Funcionante |
BH: buttonhole; FAV: fístula arteriovenosa; HBI: húmero-basílica izquierda; HCD: húmero-cefálica derecha; HCI: húmero-cefálica izquierda; mixta: combinación de escalera y área; RCD: radiocefálica derecha; RCI: radiocefálica izquierda; TRS: tratamiento renal sustitutivo.
De los 22 BH practicados en lal unidad, 12 continuaban funcionantes a fecha de diciembre de 2015. La principal causa de pérdida del BH fue el trasplante renal, en 6 pacientes. Un caso de pérdida del BH fue por fallecimiento, debido a una hemorragia cerebral, en una paciente diabética con hipertensión arterial. En un solo caso fue debida a la trombosis del acceso vascular y en 2 casos hubo que abandonar la técnica de BH. En uno de ellos, ante la sospecha de infección del túnel (pese a cultivo de control negativo), por tratarse de un paciente con inmunosupresión, en el contexto de un trasplante hepático funcionante y, en otro, ante la dificultad de punción de una FAV húmero-basílica muy profunda en paciente con obesidad importante. Este último paciente requirió posteriormente la superficialización de la vena basílica. Al finalizar el estudio, el tiempo medio con BH de todos los pacientes fue de 12 meses (DE: 11; mediana: 9). El tiempo medio del BH de los que mantienen BH a fecha de cierre del estudio fue de 15 meses (DE: 11). El paciente que lleva más tiempo con BH es un paciente que actualmente realiza HD domiciliaria (paciente 1). Todos los demás pacientes se encuentran en programa de HD en hospital.
InfeccionesNo hemos observado ninguna bacteriemia que pudiésemos relacionar con infección del BH en este periodo de seguimiento. En el paciente 4 se evidenció un episodio de infección del túnel distal, confirmado mediante cultivo positivo para S. epidermidis, sin repercusión sistémica. Tras antibioterapia oral y descanso de BH en dicho túnel, se practicó un nuevo túnel, que se mantiene funcionante y en técnica de BH hasta el momento. El paciente 3 presentó un episodio sospechoso de infección por exudado seroso: el cultivo resultó negativo y el BH permaneció en uso.
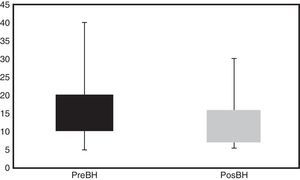
HemostasiaSe analizaron los tiempos de hemostasia previos a la realización del BH en todos los pacientes, uno, 6 y 12 meses después de su uso regular. El tiempo medio de hemostasia previo al BH fue de 18,6 min (DE: 8) y el posterior fue de 12,2 min (DE: 3), con significación estadística (p=0,0005) (fig. 2). El tiempo de hemostasia a los 6meses fue de 11,2 min, (DE: 2; p=0,001; n=16 pacientes) y a los 12meses fue de 10,9 min, (DE: 4; p=0,05; n=9 pacientes).
AutopunciónAl inicio del estudio ningún paciente realizaba autopunción del acceso vascular. Una vez establecido el BH, al finalizar el estudio, 5 pacientes realizaban su autopunción de forma habitual.
Control del dolorPara su valoración se realizaron unas encuestas en las que 1 era nada de mejoría y 10 era mejoría absoluta en comparación con la punción previa a la implantación del BH. La respuesta media a si había mejorado respecto a la técnica previa fue de 9,1. La comparación de la percepción del dolor previa al BH y tras su implantación (1 máximo dolor y 10 nada de dolor) fue respectivamente de 4,7 vs. 8,8 a favor de BH (p=0,00001).
Otras complicacionesEn 9 ocasiones ha sido necesaria la creación de un nuevo túnel de BH por disfunción del previo. En 2 ocasiones, tras ser atendidos en otros centros, en un caso por traslado voluntario del paciente y en otro por intervención quirúrgica. En todos los casos se pudo mantener posteriormente la técnica de BH tras la creación de un nuevo túnel.
DiscusiónLa mayoría de los estudios observacionales describen una reducción del dolor, un menor número de punciones, menos hematomas y menos formación de aneurismas con la técnica del BH16,17. No obstante, revisiones sistemáticas centradas en esta técnica han puesto de manifiesto que la evidencia actual no sustenta esos resultados y que, además, el riesgo de infección es mayor en los pacientes con BH12,18,19. Pese a ello, la técnica de BH puede ser una alternativa válida en algunas situaciones. Las complicaciones de la punción en área son bien conocidas y en muchas ocasiones la punción en escalera es difícil de conseguir1. En nuestra experiencia se decidió la inclusión de la técnica de BH como una opción añadida a las técnicas de punción de nuestra unidad.
El principal factor en contra del BH es la mayor incidencia de infecciones. La tasa de bacteriemias descrita en estudios previos es de 0,15-0,6 por 1.000 pacientes/día o de 0,05-0,2 por paciente/año5,6,20. La revisión realizada por Muir et al. así lo evidenció, aunque se realizó en una población en HD domiciliaria, que podría implicar un menor control de las condiciones de asepsia18. No obstante, en la revisión más completa del grupo de Alberta, publicada en 2014 y que abarcaba pacientes en HD convencional, también se observó que el riesgo de infecciones era mayor, sin claro beneficio en otros aspectos. Los autores concluían que esto no excluía la utilidad del BH en determinadas situaciones especiales19.
En nuestra experiencia no hemos sufrido ninguna bacteriemia y solo hemos presentado una infección local confirmada mediante cultivo en los 3años de seguimiento. Resultados semejantes fueron descritos en el ensayo clínico aleatorizado realizado por Vaux et al., el cual incluía a 70 pacientes en técnica de BH. No evidenciaron ninguna bacteriemia durante el periodo de seguimiento y solo observaron 2 infecciones en la zona de punción21. Chan et al., en su trabajo de 2014, tampoco encontraron diferencias significativas de infección entre la técnica de BH y la punción en escalera (bacteriemias con BH: 5 [11%] vs. convencional: 3 [8%]; p: 0,62)22. En nuestra unidad se mantuvieron las condiciones de doble asepsia y la vigilancia exhaustiva por el personal de enfermería como aspectos clave para evitar las infecciones. Aunque algún estudio ha mostrado un posible beneficio con la profilaxis tópica con mupirocina, esta no fue aplicada de forma rutinaria en nuestra población23.
Secundariamente hemos observado un solo caso de trombosis en nuestra serie. Aunque nuestro estudio no está diseñado para comparar con otras técnicas, algunos trabajos han mostrado una mayor supervivencia del acceso vascular con técnica de BH21. No obstante, publicaciones posteriores, como la de MacRae, un ensayo clínico aleatorizado que incluyó a 70 pacientes con BH, o la de Chan et al., ya mencionada previamente, no han demostrado ese beneficio potencial22,24.
Uno de los aspectos valorados en nuestro estudio es la reducción de los tiempos de coagulación al final de la sesión de HD, que en nuestra población fue significativa (fig. 2). En nuestro estudio el hecho de que el 75% de los pacientes recibiesen anticoagulación o antiagregación ha podido condicionar nuestros resultados, ya que eran pacientes con un mayor riesgo de sangrado. Grau et al. ya observaron un menor tiempo de hemostasia con la técnica de BH, aunque su muestra era muy pequeña8. A su vez, en el ya comentado trabajo de Vaux et al. el tiempo de sangrado con técnica de BH vs. técnica convencional también fue menor: mediana de 7,9 (6,3-10,4) vs. 9,1 min (6,9-11,3) respectivamente, aunque sin alcanzar significación estadística21. No obstante, otros estudios no han evidenciado esa reducción de los tiempos de coagulación e incluso en algún trabajo se ha observado un mayor tiempo de sangrado, que condicionó el abandono de la técnica de BH7,24,25.
Al mismo tiempo, la inclusión de la técnica de BH ha supuesto convertir a 5 pacientes a autopunción. Aunque los resultados son contradictorios, especialmente en HD domiciliaria, la autopunción ofrece beneficios al paciente, desde aumentar su autonomía hasta disminuir la ansiedad ante cambio de profesional, así como reducir el número de intentos en la punción5,18,24. La técnica de BH podría ser una forma de facilitar la opción de autopunción.
Desde el punto de vista del control del dolor, en nuestra experiencia, el cambio a la técnica de BH ha supuesto un beneficio para nuestros pacientes. Si bien es una población sesgada y motivada al respecto, lo que condiciona nuestros resultados. Aunque algunos estudios observacionales como el de Ward et al. también han observado una reducción de la percepción del dolor con esta técnica en comparación con las convencionales de hasta un 81%, otros, como el de van Loon et al., no observaron diferencias, probablemente por el uso habitual de anestésicos locales en las punciones clásicas (30% de uso en punción en escalera vs. 8% en BH; p<0,001)6,26. No obstante, en los ensayos clínicos aleatorizados esta diferencia no se ha demostrado, e incluso en algún estudio ha sido desfavorable al BH10,21.
Finalmente, la presencia de complicaciones asociadas al BH, tales como la necesidad de cambiar los túneles del BH por dificultad de canalización, está menos descrita. En nuestro estudio, en 2 casos fue necesario su cambio tras el ingreso en otros centros donde se desconocía la técnica de BH. Una vez los pacientes regresaron a nuestra unidad fue necesario reiniciar el proceso. En los otros 7 casos la necesidad de cambio del túnel, pese a los esfuerzos organizativos de la unidad y el compromiso del personal de enfermería, pudo deberse al cambio de profesionales. Este es un aspecto crítico para el desarrollo de estas técnicas en nuestras instituciones, donde al turn-over continuo de profesionales se añade la ausencia de una capacitación específica en el área de HD.
Nuestro estudio presenta las limitaciones habituales de un estudio observacional, sin un grupo control y con un seguimiento relativamente corto. A su vez, la elección de pacientes puede estar condicionada y mostrar un sesgo importante de selección. No obstante, ampliar el abanico de alternativas de punción y mejorar en el conocimiento de otras técnicas son aspectos relevantes destacables de nuestros resultados. Además, aunque el periodo de seguimiento no es muy largo y el número de pacientes es reducido, nuestra experiencia es la más amplia de nuestra comunidad hasta la fecha.
ConclusionesLa técnica de BH puede ser una alternativa válida de punción para los pacientes en HD, especialmente en algunas situaciones en las que la alternativa sea la punción en área. Por otro lado, puede ofrecer algunos beneficios como facilitar la autopunción o disminuir los tiempos de espera al finalizar la sesión de HD. No obstante, para mejorar en esta técnica es necesario tanto una mayor difusión como reducir los aspectos negativos que se han detectado y contar con un profesional de enfermería motivado. Es probable que la continua rotación, la ausencia de una especialización en HD y el desconocimiento de la técnica pueda resolverse con un mayor compromiso institucional con el profesional sanitario y, consecuentemente, con los pacientes.
Conflicto de interesesLa señorita Laura Baena ha sido ponente en diferentes cursos esponsorizados por Nipro Corp.
El Dr. José L. Merino ha sido ponente en diferentes cursos esponsorizados por Nipro Corp.
El resto de los autores no presenta ningún conflicto de interés.
Nipro Corp. no ha participado en el diseño, en el análisis ni en la elaboración del presente trabajo.
Parte de la información aquí mostrada ha sido presentada como póster en el 2nd Parc Taulí International Vascular Access Symposium, celebrado en Sabadell, del 7 al 8 de abril de 2016.