Sr. Director:
Aunque es infrecuente la gestación en mujeres con insuficiencia renal crónica en hemodiálisis, lo cierto es que el número de casos publicados va en aumento, además con una tasa de éxito importante, posiblemente debido a la mejora de la técnica dialítica y controles obstétricos. No obstante, no se deben subestimar los riesgos y complicaciones asociados a un embarazo en pacientes sometidas a tratamiento sustitutivo renal1-3.
Exponemos nuestra experiencia con una paciente de 32 años de edad con insuficiencia renal crónica en programa de hemodiálisis periódicas que plantea su intención de quedarse embarazada. Los antecedentes de la paciente son los siguientes: enfermedad renal crónica secundaria a glomerulopatía no biopsiada. Hipertensión arterial. Dislipemia. Tiroiditis linfocitaria crónica-bocio nodular subcentimétrico. Rinoconjuntivitis alérgica perenne. Hiperparatiroidismo secundario renal en tratamiento con cinacalcet.
Desde un primer momento se modificó parte de su medicación suspendiéndose losartán y atorvastatina y manteniendo tratamiento antihipertensivo con doxazosina y atenolol. A las 7 semanas de plantear su decisión de quedarse embarazada presentó amenorrea, confirmándose gestación con betagonadotrofina coriónica en sangre positiva. Se procedió entonces a modificar el esquema de diálisis, pasando a 6 sesiones semanales de 4 horas de duración (24 h/semana) y a técnica de hemodiafiltración con reinfusión endógena. Se bajó la concentración de calcio del líquido de diálisis con el fin de evitar un balance positivo de calcio y se subió la concentración de potasio para evitar hipopotasemia. También se modificó la concentración de bicarbonato, bajándose inicialmente a 25 mEq/l para evitar alcalosis metabólica, teniendo que subirla posteriormente a dosis de 30 mEq/l por acidosis metabólica poshemodiálisis. Como anticoagulación intradiálisis se administró enoxaparina 20 mg por vía intravenosa en cada sesión. Se limitó la ultrafiltración horaria a 500 ml/h para evitar descensos bruscos de la presión arterial y, por consiguiente, de la perfusión placentaria. En cuanto al tratamiento médico, se sustituyó atenolol y doxazosina por metildopa, y omeprazol por almagato; se redujo la dosis de cinacalcet, que se decidió suspender en la octava semana de gestación por no disponer de datos clínicos en mujeres embarazadas. Como quelante del fósforo se usó acetato cálcico. En cuanto al resto de la medicación, se mantuvo el complejo vitamínico B y C, ácido fólico y yodo oral diarios y carnitina 3 veces a la semana. Se aconsejó dieta libre sin ningún tipo de restricción, excepto el consumo de sal4,5.
Durante las primeras 22 semanas de gestación se dializó en centro periférico en colaboración con su hospital de referencia y se realizó seguimiento en la consulta de obstetricia de alto riesgo. Se determinaron semanalmente hemoglobina, leucocitos y plaquetas prehemodiálisis y urea, creatinina, proteínas totales, nitrógeno ureico, sodio, potasio, fósforo y calcio pre/poshemodiálisis. Quincenalmente se determinó equilibrio ácido básico pre/poshemodiálisis.
En este período de tiempo, las tensiones arteriales fueron de muy difícil control precisando un aumento progresivo de la medicación hipotensora, que llegó a dosis de 2 g diarios de metildopa y 1 g diario de labetalol. En la semana 16 de gestación se introdujo diazepam.
Como complicación obstétrica, cabe destacar el diagnóstico en la semana 20 de embarazo de placenta previa oclusiva total.
En la semana 22 de gestación ingresó con crisis hipertensiva e insuficiencia cardíaca. A partir de este momento, se procedió a esquema de 7 sesiones semanales de 4 horas cada una y posteriormente, en la semana 28, se aumentó el tiempo a 6 horas por sesión, disminuyendo la intensidad de hemodiálisis (el flujo sanguíneo y del líquido de diálisis programados eran de 175 y 200 ml/minuto respectivamente) para conseguir así un mejor control volumétrico y tensional. Como anticoagulación intradiálisis se cambió la enoxaparina a heparina sódica a dosis de 15 mg iniciales y 5 mg horarios. Se mantuvo en hemodiálisis diaria hasta la finalización del embarazo. Durante este período el control de la tensión arterial también fue complicado precisando dosis altas de hipotensores: hidralazina 100 mg/día, metildopa 2 g/día y labetalol 1200 mg/día. Debido al difícil manejo de la tensión arterial, tuvo que permanecer hospitalizada hasta la finalización del embarazo.
En cuanto al tratamiento de la anemia, los requerimientos de eritropoyetina (EPO) fueron aumentando progresivamente. Al principio de la gestación se administraban 18.000 UI semanales, y en la semana 22 la dosis se había incrementado a 30.000 UI semanales, manteniendo cifras de hemoglobina de entre 10,5-11,5 g/dl. Durante el ingreso, la dosis de EPO se elevó a 42.000 UI semanales, permaneciendo las cifras de hemoglobina en torno a 10 g/dl. Los requerimientos de hierro sacarosa fueron de 100 mg semanales durante toda la gestación. Precisó aporte de fosfato monosódico (30 mEq) y sulfato magnésico (12 mEq) intradiálisis5,6, que se administraban en la cuarta hora de sesión; además se le daba un plátano en la segunda hora como suplemento de potasio.
Los niveles de nitrógeno ureico se mantuvieron por debajo de 40 mg/dl durante todas las semanas de embarazo.
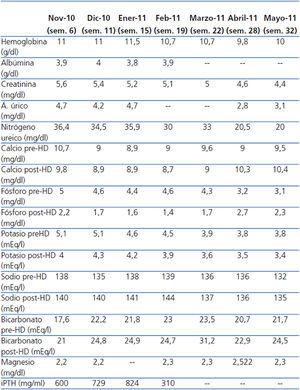
La evolución analítica queda resumida en la tabla 1.
En la semana 32 de gestación se procedió a una cesárea por retraso de crecimiento intrauterino e hipertensión arterial, naciendo un varón pretérmino sano, de 1,3 kg de peso.
La ganancia de peso fue de 230 g semanales hasta el ingreso hospitalario; posteriormente, y a pesar de que el crecimiento intrauterino del feto fue adecuado hasta pocos días antes de practicar la cesárea, este se estabilizó e incluso llegó a bajar, siendo en la semana 32 igual que al inicio del embarazo. La diuresis residual de la paciente fue de 800 ml/día durante prácticamente todo el embarazo.
En el puerperio volvió a presentar un nuevo episodio de insuficiencia cardíaca y crisis hipertensiva en el contexto de sobrecarga hidrosalina, que se resolvió bajando el peso seco (este al alta era de 10 kg menos que al inicio del embarazo). Coincidiendo con este cuadro, se detectó en la analítica un descenso de la hemoglobina, plaquetopenia, elevación de la LDH (lactato-deshidrogenasa) y un aumento de las transaminasas. El frotis de sangre periférica fue normal, descartándose hemólisis. El test de coombs directo fue negativo.
Posteriormente hubo una recuperación completa tanto clínica como analítica de la paciente, pero precisaba seis hipotensores para el control de la tensión arterial.
El seguimiento del embarazo en pacientes en diálisis precisa de un control estricto multidisciplinar, y creemos que tanto las experiencias individuales como las revisiones recogidas de series de casos son muy importantes para llegar a un consenso o criterio común de manejo y tratamiento sobre el que apoyarnos, para conseguir así una mayor tasa de éxito y supervivencia maternofetal7,8.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Tabla 1. Evolución analítica durante el embarazo