Debido a que la población portadora de un trasplante renal crece, y su esperanza de vida es mayor, la atención a dichos pacientes en urgencias hospitalarias aumenta por la comorbilidad asociada. La variedad de las afecciones que llevan a estos pacientes a solicitar asistencia en urgencias es alta1–3. El objetivo de este estudio fue determinar los factores asociados a la asistencia a urgencias de los pacientes trasplantados en nuestra provincia, valorar la asiduidad y determinar las causas de consulta más frecuentes.
Pacientes y métodosSe diseñó un estudio de cohortes observacional retrospectivo de los pacientes trasplantados renales estables prevalentes en la provincia de Granada en un año, incluyendo incidentes en los primeros 6 meses (n=421, SICATA).
Como datos clínicos se incluyeron: edad, sexo, etiología de ERC, tiempo en terapia renal sustitutiva (TRS) y trasplante, tipo de diálisis, número de trasplantes, tratamiento inmunosupresor, enfermedad cardiovascular (ECV) clínica, diabetes mellitus, VHC, neoplasia, éxitus y entrada en TRS en el año de estudio.
Los datos analíticos se extrajeron de la revisión rutinaria en consulta de trasplante: urea, creatinina, MDRD, hemoglobina, calcio, fósforo, cistatina C, homocisteína, PCR, PTH y albuminuria.
Se revisó la historia de urgencias de los pacientes en los hospitales de la provincia. Se recogió: asistencia a urgencias, número de consultas, origen, motivo de consulta y destino del paciente, en 2 hospitales de tercer nivel (área Centro-Oeste y área Norte-Centro trasplantador), comarcales (área de Gestión Sur y área Nordeste) y Hospital de Alta Resolución (HAR-Guadix).
Los motivos de consulta más frecuentes se agruparon en: infeccioso, osteomuscular, digestivo, ECV, urológico, oftalmológico y accidental.
El análisis estadístico se realizó con SPSS® v.19, con análisis descriptivo, análisis de tablas de contingencia, test Chi-cuadrado de Pearson y/o exacto de Fisher, medidas de asociación y modelo de regresión logística.
ResultadosUn 46,56% de los pacientes trasplantados acudió a urgencias al menos una vez, frente al 53,44% que no utilizó los servicios de urgencias. Comparando ambos grupos (tabla 1), aparecen diferencias según la presencia de ECV diagnosticada, 60,26% pacientes con ECV que asisten a urgencias vs. 39,74% con ECV que no acuden, p=0,004; OR=2,079 (IC 1,218-3,442).
Comparación según asistencia o no a Unidad de Urgencias Hospitalarias
| Asistencia a urgencias | ||
|---|---|---|
| NoPorcentaje (n) | SíPorcentaje (n) | |
| Sexo receptor | ||
| Varón/mujer | 59,6/40,4(134/91) | 58,2/41,8(114/82) |
| Etiología ERC | ||
| Glomerular | 35,4 (79) | 31,3 (61) |
| Intersticial | 15,2 (34) | 12,3 (24) |
| EPQAD | 14,3 (32) | 18,5 (36) |
| No filiada | 11,2 (25) | 11,3 (22) |
| Vascular | 9 (20) | 6,7 (13) |
| Hereditaria | 4 (9) | 3,6 (7) |
| HTA | 3,1 (7) | 2,6 (5) |
| Diabetes | 0,4 (1) | 5,1 (10) |
| Sistémica | 2,7 (6) | 3,1 (6) |
| Otros | 4,5 (10) | 5,6 (11) |
| TRS pretrasplante | ||
| Preventivo | 4,2 (9) | 3,2 (6) |
| HD | 86,6 (187) | 85,5 (159) |
| DP | 9,3 (20) | 11,3 (21) |
| Tipo de trasplante | ||
| Cadáver | 89,7 (200) | 91,8 (178) |
| Vivo emparentado | 6,3 (14) | 4,1 (8) |
| Vivo no emparentado | 2,7 (6) | 1,5 (3) |
| Asistolia | 1,3 (3) | 2,6 (5) |
| Rechazo agudo | ||
| Sí/No | 8,4/91,6(17/186) | 12,8/87,2(22/150) |
| Recidiva enfermedad de base | ||
| Sí/No | 1,4/97,8(3/210) | 2,2/98,6(4/176) |
| Enfermedad cardiovascular | ||
| Sí/No | 14,6/85,4(31/181) | 26,3/73,7(47/132) |
| Diabetes mellitus | ||
| Sí/No | 19,8/80,2(42/170) | 24/76(44/139) |
| Éxitus | ||
| Sí/No | 0/100(0/224) | 2,6/97,4(5/190) |
| Entrada en diálisis | ||
| Sí/No | 0/100(0/219) | 1/99(2/192) |
El filtrado glomerular estimado mediante MDRD fue significativamente menor en el grupo de pacientes que asistieron a urgencias, 52,39±22,33ml/min vs. 60,69±20,49 ml/min. No resultó significativa la interacción entre ECV y MDRD.
En el estudio de asiduidad (más de una consulta), solo se asoció la edad, p=0,006; OR=1,031 (IC 1,009-1,054).
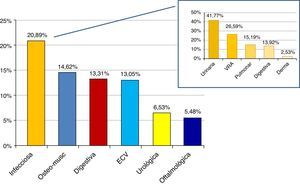
Los motivos de consulta más frecuentes fueron: infeccioso, osteomuscular, digestivo, ECV, urológico, oftalmológico y accidental. Dentro de la causa infecciosa, la localización más frecuente fue urinaria, seguida de vías respiratorias altas, pulmonar, digestiva y dermatológica (fig. 1).
El 51% de los pacientes en el primer año de trasplante generaron 28 consultas cuya distribución fue distinta, infecciosa 32,14%, urológica 21,42% y ECV 14,28%.
El 71,02% de las consultas se realizaron en el centro trasplantador. Los pacientes procedían de su domicilio en el 89,03% de los casos. El destino del paciente fue alta en el 77,02% de los casos.
Desde los hospitales no trasplantadores se derivaron al centro trasplantador: área Centro-Oeste 5,88%, área de Gestión Sur 21,21%, área Nordeste 6,25% y HAR (Guadix) 25,92%. De estas derivaciones fue alta el 35,29%, ingresó en nefrología el 41,18%, y en otros servicios el 23,53%. La causa principal de derivación fue infecciosa (41,17%).
DiscusiónEste estudio muestra como menos de la mitad de la población trasplantada consulta a urgencias hospitalarias de la provincia de Granada en un año. El porcentaje de frecuentación a urgencias hospitalarias de la población general en los hospitales de tercer nivel provinciales fue de un 51% para el mismo año, no suponiendo una mayor demanda de dichos servicios por parte de nuestra población de estudio. La asistencia a urgencias se asoció a ECV diagnosticada como factor de riesgo y a la función renal como factor de protección. La asiduidad a urgencias se asoció a la edad del receptor.
Existe una amplia variedad de motivos de consulta y diagnósticos, siendo el motivo fundamental de consulta, infeccioso4, seguido de osteomuscular5. En el primer año de trasplante el motivo principal seguía siendo infeccioso, seguido de causa urológica. La diferencia puede estar basada en el efecto de la inmunosupresión en el primer caso, mientras en el segundo las complicaciones urológicas en el postrasplante tendrían más peso1,6.
En la comparación entre el porcentaje de derivación de pacientes trasplantados y población general desde hospitales sin unidad de nefrología hacia el hospital con unidad de trasplante, existía mayor derivación de la población trasplantada al hospital de referencia frente a la población general: HAR (25,92 vs. 4,6%) y área Nordeste (6,25 vs. 0,84%).
Unterman et al.7 realizaron un análisis descriptivo retrospectivo de las visitas a urgencias de 1.251 pacientes trasplantados de órgano sólido de 2000-2004 en Illinois, 378 eran portadores de trasplante renal. El porcentaje de asistencia a urgencias fue mayor que en nuestra población (70,1 vs. 46,56%), así como el porcentaje de hospitalización (56 vs. 21,67%), esta diferencia podría estar relacionada con el sistema de revisión programada en consulta en nuestro entorno, que permitiría que la demanda de urgencias hospitalarias en estos pacientes y la necesidad de ingreso desde dicha unidad, sean menores. El diagnóstico más frecuente fue infección/fiebre, en consonancia con nuestros resultados. El segundo, dependiendo de la cercanía al trasplante, pasaba de deshidratación y enfermedad gastrointestinal/genitourinaria no infecciosa (en postrasplante) a enfermedad cardiopulmonar y musculoesquelética. El tiempo de trasplante del estudio actual presenta un rango amplio (media 109 meses), motivo por el que pudiera ser la causa osteomuscular nuestro segundo motivo de consulta. Tokalak et al.8 presentan una amplia variedad de motivos de consulta a urgencias en 78 pacientes trasplantados renales recientes, con fiebre como el más común y una tasa de hospitalización superior a la de nuestro estudio.
En conclusión, en la población trasplantada renal de la provincia de Granada existe un alto porcentaje de frecuentación a urgencias hospitalarias, en proporción similar e incluso algo inferior a la población general. Los factores asociados a la asistencia fueron ECV (factor de riesgo), función renal (factor de protección). El conocimiento de los motivos más frecuentes de asistencia a urgencias y la protocolización de la atención en un área geográfica determinada, podrían permitir una mejora en la coordinación entre las unidades de urgencias y de nefrología. De igual forma podría optimizar la vía de derivación entre hospitales de áreas comarcales y el hospital trasplantador.
FinanciaciónEl presente trabajo ha sido cofinanciado por REDinREN.