Sr. Director:
La presencia de una HTA no controlada durante el embarazo compromete al buen desarrollo de la gestación. Describimos el caso de una gestante de 41 años que es remitida a nuestra consulta tras sufrir un aborto espontáneo en la décima semana de gestación.
Mujer de 41 años sin antecedentes personales ni familiares de interés, con una HTA detectada durante la octava semana de gestación. Acudió en varias ocasiones al servicio de urgencias por metrorragia y astenia, objetivándose cifras de presión arterial (PA) en torno a 160-170/100-110 mmHg. Se prescribió alfametildopa a razón de 500 mg cada 8 horas y dosis progresivamente crecientes sin conseguir un control adecuado de su HTA. En la décima semana de gestación la paciente sufre un aborto espontáneo y es remitida a la consulta externa de nefrología.
En la exploración física presentaba PA de 162/100 mmHg y FC de 74 sístoles, sin edemas distales ni otros datos de interés.
Pruebas complementarias
1. Hemograma: sin anormalidades.
2. Bioquímica: creatinina 0,92 mg/dl, filtrado glomerular por MDRD-4 67 ml/min, sodio 140 mEq/l, potasio 3,3 mEq/l, calcio 9,7 mg/dl, acido úrico 4,7 mg/dl, GOT 26 U/dl, GPT 21 U/dl, LDH 337 U/l, bilirrubina total 0,3 mg/dl, coagulación normal, test de Coombs indirecto negativo.
3. Gasometría venosa: normal.
4. Orina: sistemático y sedimento negativos, índice de microalbuminuria/creatinina 8 µg/mg, uricosuria 0,3 g/24 h.
5. Radiografía de tórax: sin hallazgos patológicos.
6. Electrocardiograma: ritmo sinusal, sin bloqueos ni signos de isquemia.
7. Fondo de ojo: normal.
8. Estudio anatomopatológico de la placenta: normal.
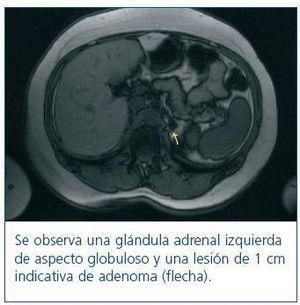
La ecografía abdominal y el Doppler renal fueron normales. Se inició tratamiento farmacológico con antagonistas del calcio y doxazosina, consiguiéndose un mejor control tensional, aunque insuficiente. En un segundo análisis se observó una aldosterona plasmática de 1.161 pg/ml y urinaria de 22,68 µg/24 h, con una actividad de renina plasmática basal de 0,6 ng/ml/h y un ratio aldosterona/renina de 193,3. El resto de los parámetros (catecolaminas en orina, hormonas tiroideas y cortisol plasmático) estaban dentro de la normalidad. En función de la sospecha de un hiperaldosteronismo primario (HAP), se realizó un test de sobrecarga salina con la administración de 2 litros de suero fisiológico en 4 horas. No fue necesaria la modificación previa del tratamiento; sin embargo, conviene recordar que es recomendable suspender los IECA, ARA-II, betabloqueantes y diuréticos con antelación1. Tras la sobrecarga salina no se suprimió la aldosterona, siendo de 27,6 ng/dl (normal si <10 ng/dl). Se confirmó un HAP como etiología de su HTA secundaria y se inició tratamiento con espironolactona, consiguiendo mejor control tensional y alivio de su astenia. Se completó el estudio con la realización de una TAC con contraste y posterior resonancia magnética, que revelaron un adenoma de 1 cm en la glándula suprarrenal izquierda (figura 1).
En la actualidad, la paciente mantiene una PA controlada con 50 mg de espironolactona al día, a la espera de una suprarrenalectomía izquierda programada, de cara a evitar complicaciones en futuros embarazos.
Este caso ilustra las graves complicaciones secundarias a una HTA mal controlada durante la gestación, como un aborto espontáneo, entre otras (abruptio placentae, crecimiento intrauterino retardado), en probable relación con la vasoconstricción y disfunción endotelial placentarias2. El diagnóstico diferencial de una HTA durante la gestación implica el estudio de una HTA esencial previa, una HTA puramente gestacional, una preeclampsia o una etiología secundaria3.
HTA esencial. Su diagnóstico en el embarazo es difícil si la paciente no ha sido diagnosticada de HTA previamente o no tiene tomas de PA. Las gestantes diagnosticadas de una HTA crónica presentan cifras de PA igual o mayor de 140/90 mmHg en dos ocasiones antes de la vigésima semana de gestación y persistentes más allá de las 6 semanas posparto. Nuestra paciente negaba antecedentes personales de HTA y no se objetivaron lesiones de órgano diana ocasionadas por la HTA.
HTA gestacional. Es la principal causa de un estado hipertensivo durante el embarazo4, aparece en la segunda mitad de la gestación en pacientes que previamente eran normotensas. No suele asociarse con edemas ni proteinuria y la PA se normaliza tras el parto, aunque pueden persistir cifras elevadas de PA hasta de 10 días después del alumbramiento.
Preeclampsia. Es una patología específica de la gestación, aparece a partir de las 20 semanas de embarazo y se compone de un cuadro de hipertensión arterial y proteinuria mayor de 0,3 g/24 h5. Esta última puede manifestarse en fases avanzadas de la gestación, por lo que en principio no debe descartarse una preeclampsia si la proteinuria está ausente, sobre todo en el contexto de una HTA diagnosticada a partir de las 20 semanas de gestación, con cefalea o edemas o pruebas de laboratorio alteradas (plaquetopenia, alteración de las enzimas hepáticas, hiperuricemia). Se ha sugerido que los niveles bajos de calciuria pueden constituir un marcador precoz de preeclampsia6. La paciente del caso presentó una HTA antes de las 20 semanas de gestación, no se objetivaron alteraciones analíticas que hicieran sospechar una preeclampsia.
HTA secundaria. Algunos autores recomiendan el análisis de metanefrina y normetanefrina en orina y el estudio ecográfico de las glándulas suprarrenales en gestantes con HTA recién diagnosticada5, porque un feocromocitoma puede ser completamente asintomático y letal si no se diagnostica antes del parto. En el caso que nos ocupa, habiéndose descartado una HTA esencial previa y una preeclampsia, se indagó la posibilidad de una HTA de etiología secundaria llegando al diagnóstico de un hiperaldosteronismo primario mediante las pruebas complementarias citadas en el caso.
El tratamiento de elección de la HTA secundaria a un HAP es la eplerenona o la espironolactona, quedando el uso de ambas limitado en la gestación debido al potencial efecto feminizante de la aldosterona en los fetos hombres7; no se tiene experiencia con el uso de eplerenona en el embarazo8. Como alternativas terapéuticas se cuenta con alfametildopa, labetalol y amlodipino. La indicación de cirugía durante la gestación debe reservarse para los casos refractarios al tratamiento convencional9 o los adenomas mayores de 4 cm9. Nuevas técnicas quirúrgicas laparoscópicas en el embarazo han permitido alcanzar una mayor efectividad y un menor riesgo quirúrgico para la madre y para el feto. El abordaje retroperitoneal respecto a un abordaje transperitoneal aporta más ventajas, debido a una menor movilización de los órganos durante el acto quirúrgico y el uso de presiones intraabdominales más bajas10,11.
En conclusión, el diagnóstico de un HAP es poco frecuente durante la gestación, pero ha de considerarse, ya que un tratamiento precoz puede reducir las graves complicaciones relacionadas con un inadecuado control de la PA.
Figura 1. RMN de glándula adrenal izquierda.