En esta revisión discutimos el valor diagnóstico de los parámetros urinarios en la enfermedad renal crónica avanzada y exponemos los conceptos clave que resumen las sugerencias del manuscrito.
Volumen de orinaLa cantidad de líquido ingerida puede ser un factor de riesgo de enfermedad renal crónica no establecido. Alcanzar una diuresis ≥2-3l al día es una propuesta razonable, no aplicable al síndrome cardiorrenal y riesgo de retención hidrosalina.
Naurdeterminación útil para vigilar la ingesta salina. Reducir la natriuresis<120mEq/d (≅ingesta sal≤5-6g) es un objetivo razonable.
Nitrógeno ureico urinario (NUU)Útil para estimar la ingesta proteica (ecuación de Maroni). Una ingesta proteica entre 48-72g (0,8-0,9g/kg/día según peso) ≅NUU 7-10g/día aproximadamente.
Carga ácida y potasioLa reducción de la carga ácida puede ser una estrategia adicional en el manejo nutricional de esta población. Puede estimarse de forma indirecta desde la encuesta dietética o midiendo la eliminación de NUU y Kur. Los límites en la recomendación no están establecidos; proponemos una liberación prudente de verduras y frutas.
FósforoExiste estrecha asociación entre proteínas y fósforo, tanto en registro dietético como eliminación urinaria. El análisis combinado sugiere que para pacientes con FG<25 mil/min, una fosfaturia<800mg/día, y con FG<15 mil/min, una fosfaturia<600mg son objetivos razonables.
ConclusiónLos parámetros urinarios proporcionan conocimiento sensible y de utilidad para la práctica clínica; aportan información de los hábitos dietéticos del paciente y de la adherencia a nuestras recomendaciones.
This review discusses the diagnostic value of urinary parameters in the setting of advanced chronic kidney disease and we present the key concepts that summarise the suggestions of the manuscript.
Urinary volumeThe amount of fluid intake may be a non-established risk factor for CKD. For these patients, a urinary output ≥2-3 l/day is a reasonable proposal. This recommendation is not applicable to patients with cardiorenal syndrome or fluid overload risk.
NaurThis determination is very useful to monitor salt intake. Reducing urinary Na<120 mEq/day (≅salt intake≤5-6g) is a reasonable objective.
Urinary urea nitrogen (UUN)This parameter is useful to estimate protein intake (Maroni BJ equation). A protein intake between 48-72g (0.8-0.9g/kg/day according to weight) is equivalent to UUN 7-10g/day approximately.
Acid load and potassiumAcid load reduction may be an additional strategy in the nutritional management of this population. It may be estimated indirectly from a diet survey or by measuring the elimination of UUN and Kur. The limits of this recommendation have not been established, but we propose a cautious and prudent diet of fruit and vegetables.
PhosphorusThere is a significant positive correlation between phosphorus and protein, both in dietary records and urine elimination. Based on this information, we suggest a urinary P excretion<800mg/day or<600mg/day for patients with GFR<25ml/min or<15ml/min, respectively.
ConclusionUrinary parameters provide sensitive and useful knowledge for clinical practice, provide information about the dietary habits of patients and the adherence to our recommendations.
Existe un notable vacío en la guías de actuación clínica1–3 respecto a la utilidad que pueden proporcionar los parámetros urinarios en la enfermedad renal crónica (ERC) avanzada (ERCA) no solo como herramienta de aproximación diagnóstica, sino para valorar la adherencia a nuestras recomendaciones. El volumen de orina, los electrolitos y el nitrógeno ureico pueden ser de enorme utilidad en la práctica cotidiana. A continuación analizaremos la potencialidad de estas determinaciones en pacientes con ERCA estadios 3 a 5. La correcta recogida de la orina de 24h es uno de los principales inconvenientes para la adecuada interpretación de este análisis. Aunque siempre tendremos cierto margen de incertidumbre, los valores urinarios de creatinina, sodio o el nitrógeno ureico dentro de un rango adecuado pueden ser de ayuda para aceptar como correcta una recolección de orina de 24horas.
El estudio de la función tubular o de los trastornos hidroelectrolíticos queda fuera de nuestros objetivos.
Volumen y osmolaridad de la orinaLa medición de la diuresis de 24horas nos proporciona información indirecta del manejo del agua por parte del riñón y del estado de hidratación del paciente. Asimismo, la osmolaridad (Osm) urinaria nos da información de la capacidad de concentrar la orina. Resulta llamativo que las Guías KDIGO2 no marquen pautas respecto a la ingesta hídrica y la diuresis deseable en el paciente con ERCA. En ningún caso se hace mención a la potencial utilidad de la Osm urinaria.
Aunque no hay evidencias concluyentes, estudios experimentales y poblacionales sugieren que la cantidad de líquido ingerida puede ser un factor de riesgo de ERC no establecido4. Recientemente, han aparecido 2 excelentes revisiones5,6 de los mecanismos por los cuales la baja ingesta líquida puede tener efectos adversos en la ERC. Asimismo, 3 trabajos clínicos apoyan los beneficios de la elevada ingesta hídrica, tanto en estudios poblacionales como en pacientes con ERC7–9. La elevada prevalencia poblacional de ERC en Centroamérica, conocida como nefropatía mesoamericana, es un claro ejemplo del daño renal que puede producir la deshidratación10.
Los datos de la literatura apuntan a que los efectos renales adversos de una insuficiente hidratación podrían estar mediados por el incremento de vasopresina (ADH)11,12. En la poliquistosis renal es donde mejor se ha documentado este aspecto, demostrándose que el aumento de ingesta de agua retrasa el crecimiento de los quistes en animales, a través de la supresión directa de la ADH12–14.
El siguiente análisis teórico pretende proporcionar un argumento razonable para responder a la pregunta «¿Dr. cuanto debo beber?»: Una dieta estándar genera unos 650mOsm de solutos, que deben ser excretados por el riñón15. Si asumimos que la máxima concentración urinaria es de 1.200mOsm/kg serán necesarios al menos 500ml de orina para eliminar la carga de solutos15,16. En circunstancias habituales la Osm urinaria es 2 a 3 veces superior a la plasmática, siendo entonces la diuresis media diaria en individuos sanos de 1,2-2,0l6.
Esta información nos puede proporcionar argumentos razonables para estimar la diuresis mínima necesaria capaz de eliminar la carga de solutos en la ERCA.
Cuando existe daño renal importante se pierde la capacidad de concentración y se produce orina isostenúrica (250-300mOsm/kg). Si el volumen urinario obligatorio se obtiene dividiendo la excreción osmolar diaria por la Osm urinaria máxima, sería necesaria una diuresis de al menos 2l para eliminar la carga habitual de solutos. Esto se consigue, en función de las pérdidas extrarrenales, con una ingesta líquida entre 2,5 y 3,5l al día6. De forma general podemos considerar que el 20% de la ingesta líquida proviene de los sólidos y el 80% del agua y otros líquidos ingeridos15.
En este sentido, una ingesta hídrica generosa, al menos para eliminar la carga osmótica, puede ayudar a preservar la función renal en pacientes que conservan la capacidad de generar alto volumen de orina. Los beneficios de la ingesta líquida, más allá de las demandas de la sed, podrían ser clave para retrasar la progresión de la ERC5,6,17. Este aspecto es especialmente importante en pacientes ancianos con pérdida natural de la sensación de sed. De hecho, es clásico constatar aumentos de la creatinina sérica en épocas de calor, o durante episodios que cursen con deshidratación (fiebre, diarreas, vómitos...) y que se recuperan tras una adecuada ingesta líquida. Ante estas eventualidades debemos también asesorar al paciente para una reducción o suspensión transitoria de diuréticos, bloqueantes del sistema renina-angiotensina-aldosterona (SRAA) o antihipertensivos, como medidas de prevención de un deterioro agudo, eventualmente irreversible, de la función renal.
A pesar que la capacidad de generar elevada diuresis se mantiene hasta etapas avanzadas de la ERC, esta recomendación debe manejarse con máxima cautela e individualizarse. No es aplicable a pacientes con síndrome cardiorrenal o con riesgo de retención hidrosalina. Asimismo, la ingesta forzada puede exceder la capacidad de dilución del riñón, e inducir hiponatremia18. Por ello deben vigilarse los parámetros séricos y urinarios con objeto de prevenir tanto la hiponatremia, como la deshidratación, circunstancia esta última más frecuente en épocas estivales y en pacientes añosos, que son la población mayoritaria en las consultas de ERCA.
Los conceptos clave de estas reflexiones se exponen en la tabla 1.
Hidratación: conceptos clave
| En la ERCA la capacidad de generar alto volumen de orina se conserva hasta etapas avanzadas |
| La cantidad de líquido ingerida puede ser un factor de riesgo de ERC no establecido |
| La ingesta de agua, más allá de la necesaria para eliminar la carga osmótica, puede ayudar a preservar la función renal. Alcanzar una diuresis de 2-3l al día, o incluso mayor, es una propuesta razonable y adecuada |
| Esta recomendación debe indicarse con cautela e individualizarse: |
| No es aplicable a pacientes con síndrome cardiorrenal, con riesgo de retención hidrosalina e insuficiencia cardiaca congestiva |
| La ingesta forzada puede exceder la capacidad dilutoria renal e inducir hiponatremia |
| Medidas de control complementarias (en prevención de los efectos adversos mencionados) |
| Medición periódica de la diuresis de 24h por parte del paciente y control del peso |
| Vigilancia del Na en sangre y orina en las consultas |
| Supervisar la Osm urinaria ayuda a conocer la capacidad de concentrar la orina |
| Debe hacerse hincapié en la prevención de la deshidratación, más frecuente en épocas estivales y en pacientes añosos, y en el autocontrol de la medicación reduciendo o suspendiendo transitoriamente los diuréticos y bloqueadores del eje renina-angiotensina-aldosterona o antihipertensivos si procede |
La restricción de Na es una recomendación inequívoca para el control de la hipertensión arterial y la retención hidrosalina19. Las guías clínicas1,3 recomiendan una ingesta de N<2g/día, lo que se corresponde con 5g de sal, a menos que exista contraindicación. Sin embargo, en ningún caso se hace mención a la importancia de vigilar la adherencia a esta prescripción y al modo de realizarla.
En principio, el Na urinario es la determinación más asequible para vigilar la ingesta salina20–24. Existen trabajos antiguos que han verificado que el Na se absorbe de forma rápida y efectiva en la mucosa intestinal en un 98% y, por lo tanto, en situación de homeostasis es un buen indicador de la ingesta21,22. Se postula que el uso de diuréticos puede ser una limitación para el valor de la natriuresis; sin embargo, en un paciente en equilibrio homeostático el Na urinario refleja razonablemente la ingesta salina.
Con una sencilla ecuación calculamos la ingesta: mEq Na/orina 24h*0,058=g sal de la dieta.
En el «mundo real» la ingesta habitual de sal en la población es de 9-12g/día, incluso mayor en muchas regiones, lo que se corresponde con una eliminación urinaria de Na de 160-200 mEq/día o más25. Conseguir una ingesta salina de 5-6g al día (80-100mEq de Na/día), es una opción posibilista, pero muy difícil de alcanzar cuando nos fijamos en la eliminación urinaria de Na, incluso en pacientes adherentes.
En la tabla 2 se recogen ejemplos de la correspondencia entre la ingesta salina y Na urinario, e insistimos en la importancia de medir el Na en orina de 24horas para optimizar el manejo del paciente y la adherencia a nuestras recomendaciones.
Ingesta de sal y Na urinario
| Las guías recomiendan una ingesta de Na<2g/día, equivalente a 5g de sal (ClNa), a menos que exista contraindicación |
| El Na urinario es una determinación útil y asequible para vigilar la ingesta salina |
| Cálculo: mEqNa en orina 24h*0,058=g de sal en la dieta (1gClNa⇔17mEqNa) |
| Ejemplos |
| 5g sal→<1,9gNa →<90mEq |
| 7g sal→2,7g Na→120mEq |
| 10g sal→3,9g Na→170mEq |
| 15g sal→5,9g Na→255mEq |
| Una ingesta proteica entre 48 y 72g (0,8-0,9g/kg/día, para una ventana de peso de 60-80kg), se corresponde con una eliminación de NUU de 7-10g/día aproximadamente |
Los beneficios de la restricción proteica en la dieta son razonablemente aceptados en la literatura. Los principales efectos se dirigen a retrasar la progresión de la ERC —en especial proteinúrica—, pero también son beneficiosos en otros aspectos nutricionales26–31. Este concepto no sería aplicable a los pacientes con poliquistosis renal, muy dudoso en nefropatías no proteinúricas, pero especialmente beneficioso en la nefropatía diabética. Con el avance del daño renal los productos nitrogenados se acumulan en proporción a la pérdida de función renal. De hecho, la restricción proteica ha prevalecido durante décadas (concretamente desde 1918) y ha sido la piedra angular del tratamiento cuando no existía la diálisis.
Recogiendo la información de estudios previos32 las Guías KDIGO2 recomiendan una ingesta proteica de 0,8g/kg/día en adultos con FG<30 mil/min/1,73 m2, siendo este objetivo asumido en la mayoría de guías y documentos de consenso33. Basándonos en la experiencia de nuestra consulta, consideramos que alcanzar una restricción proteica de 0,8-0,9g/kg/día es un objetivo posibilista razonable.
Ahora bien, volviendo a nuestra hoja de ruta, y siempre dentro del escenario ERCA, queremos señalar la importancia de conocer la ingesta proteica del paciente y la adherencia a nuestras recomendaciones. En este sentido se ha verificado que la determinación del nitrógeno ureico urinario (NUU) es un parámetro útil. La ecuación descrita por Maroni et al.34 es clásica para la evaluación de la ingesta proteica en pacientes en equilibrio metabólico. La ingesta proteica deriva de la estimación del NUU, ajustando para el peso y la proteinuria: NUU (g)+0,031×peso (kg)+proteinuria (g). Este resultado multiplicado por 6,25 nos proporciona información aproximada de la ingesta proteica. Esta fórmula ha sido razonablemente verificada por otros autores35, y aun con las limitaciones propias de estas ecuaciones consideramos que debería estar presente en las guías de práctica clínica. En la tabla 3, basándonos en resultados no publicados de nuestra consulta ERCA, mostramos la relación aproximada que existe entre los valores de NUU y la ingesta proteica, donde observamos que la mediana de NUU (7,8g) se corresponde con una ingesta proteica de 49 a 55g en función del peso aplicado en la ecuación.
Ingesta proteica y nitrógeno ureico urinario (NUU): conceptos clave
| Una ingesta proteica de 0,8-0,9g/kg peso ideal/día es un objetivo posibilista que puede aportar sutiles beneficios renoprotectores en pacientes con FG<30ml/min |
| La determinación de NUU se ha verificado como parámetro útil para estimar la ingesta proteica. Se emplea la clásica ecuación de Maroni34: |
| Ingesta proteica (g)=6,25× (N urinario [g]+0,031×peso (kg)+proteinuria [g]) |
| Resultados orientativos (consulta ERCA, muestra de 194 pacientes con datos de NUU en orina 24h, peso y proteinuria en g) |
| NUU 24h (g) | Ingesta proteica (g) | |
|---|---|---|
| Mediana | 7,8 | 49-59 |
| Percentil 25 | 6 | 37-45 |
| Percentil 75 | 9,6 | 60-72 |
| Una ingesta proteica entre 48 y 72g (0,8-0,9g/kg/día, para una ventana de peso de 60-80kg) se corresponde con una eliminación de NUU de 7-10g/día aproximadamente |
La exploración de la carga ácida y el potasio (K) urinario son parámetros inéditos actualmente en la práctica clínica. Sin embargo, datos recientes hacen hincapié en la importancia del control de la carga ácida de la dieta como factor de riesgo modificable de progresión de la enfermedad renal36.
La producción de ácidos de generación endógena deriva principalmente de la ingesta de proteínas y fósforo. Por otra parte, la producción alcalina proviene de aniones orgánicos como el citrato y el acetato, naturalmente ligados a cationes como el K y que se encuentran primariamente en los vegetales y frutas. La diferencia entre ambos produce la carga ácida, que normalmente se elimina por vía renal como amonio y acidez titulable, y que en una dieta estándar es 1mEq/kg/día aproximadamente.
A nivel poblacional Scialla et al.37 describieron una asociación directa entre carga ácida de la dieta y deterioro renal. En la ERC, con la reducción de la masa nefronal, tiene lugar un aumento de la amoniogénesis por nefrona y de la excreción distal de ácido mediado por el SRAA y endotelina-1, produciendo daño renal36,38,39. De hecho, las Guías KDIGO2 recomiendan dar suplementos orales de bicarbonato en caso de que la concentración sérica sea inferior a 22mmol/l.
En función de estas premisas se postula que la reducción de la carga ácida puede ser una estrategia adicional en el manejo nutricional de esta población. La carga ácida está determinada por el balance de los alimentos que inducen ácido (carnes, huevos, lácteos, cereales) y aquellos que inducen álcali (frutas y vegetales). Una mayor ingesta de estos últimos puede entonces contribuir a reducir la carga ácida sin la necesidad de una excesiva restricción proteica y de aporte de bicarbonato36,37,40–42. La propuesta de una prudente liberación de alimentos ricos en K, aportando una dieta más saludable a esta población, ha sido recientemente revisado por Kalantar-Zadeh et al.43.
Obviamente, en ERCA el riesgo de hiperpotasemia es una limitación importante. Actualmente no hay estudios clínicos que garanticen la seguridad de una dieta más libre en verduras y frutas en esta población. Sin embargo, en pacientes bien nutridos, con buen flujo urinario y en estado no catabólico, su uso juicioso y vigilado, evitando además los ayunos prolongados44–46 (recomendación importante y frecuentemente olvidada), puede ser una medida adicional, nutricionalmente saludable y renoprotectora37,47–49. Evidentemente, los pacientes diabéticos o tratados con bloqueadores beta y/o bloqueadores del SRAA serán objeto de mayor vigilancia, muy especialmente aquellos que reciben diuréticos ahorradores de K50.
La carga ácida puede estimarse de forma indirecta desde la ingesta de nutrientes o desde la eliminación urinaria de iones, para lo que se han postulado diversas ecuaciones36,37,47,48,51. Tal vez la más sencilla es la siguiente:
Carga ácida (mEq/día): –10,2+54,5× (ingesta proteica [g/día]/ingesta de K [mEq/día])36,37,48.
La ingesta proteica y de K pueden obtenerse a partir la eliminación de NUU y K urinario (1mEq de K⇔39mg), que, con todas sus limitaciones, se consideran indicadores indirectos de la ingesta proteica y de la carga alcalina, respectivamente37,41,52. Ahora bien, así como la determinación del NUU para conocer la ingesta proteica está más establecida34,35, el valor del K urinario como indicador de la carga alcalina no está reconocido.
A nivel poblacional, y con dieta estándar, la eliminación urinaria de K aparece en un amplio rango de 50-200mEq/día, equivalente a 2.000-7.800mg/día. En pacientes en hemodiálisis es bien conocido el efecto adverso de la retención de K. Kalantar-Zadeh et al.53 sugieren una ingesta de K<3g/día. Asimismo, este autor hace hincapié en una dieta más saludable, con prudente liberación de la ingesta de frutas y verduras, sin proponer cifras concretas43.
Varios autores han explorado el impacto de la carga ácida, tanto en estudios poblacionales37 como en pacientes ERCA, incluso empleando una dieta relativamente libre de frutas y verduras51. Estos últimos describieron un descenso de la carga ácida, con una eliminación urinaria de K de 69,9±12,3mEq/día, equivalente a una media de 2.800mg/día, sin alteración relevante del K sérico (4,1±0,1mEq/l).
Dado que los límites en esta recomendación no han sido establecidos proponemos una liberación prudente de verduras y frutas, en torno a 2.800-3.000mg de K/día (véase http://www.revistanefrologia.com/es-monografias-nefrologia-dia-articulo-manejo-nutricional-enfermedad-renal-cronica-99), procurando mantener unos niveles de K urinario inferiores a 70-75mEq/día37,43,47–49,51,54. Los conceptos clave de estas reflexiones se exponen en la tabla 4.
Carga ácida y K urinario: conceptos clave
| La carga ácida deriva principalmente de las proteínas y el fósforo, más frecuentes en lácteos, productos cárnicos y legumbres. La producción alcalina proviene de aniones, ligados a cationes como el K y que se encuentran primariamente en los vegetales y frutas. La diferencia entre ambos es la carga ácida, de eliminación renal como NH4 y acidez titulable. En una dieta estándar es aproximadamente de 1mEq/kg/día |
| La reducción nutricional de la carga ácida puede ser una estrategia adicional en el manejo de esta población |
| La carga ácida puede estimarse de forma indirecta desde la encuesta dietética o de modo simplificado midiendo la eliminación de NUU y K urinario. La ecuación más sencilla publicada es la siguiente: |
| Carga ácida (mEq/día): –10,2+54,5 (ingesta proteica [g/día]/ ingesta de K [mEq/día])34,35,45 |
| En pacientes bien nutridos, con buen flujo urinario y no catabólicos, el uso juicioso y vigilado de una dieta más libre de verduras y frutas (evitando ayunos prolongados), junto a la restricción proteica puede ser una medida adicional, nutricionalmente saludable y renoprotectora |
| Dado que los límites en la recomendación no han sido establecidos, proponemos una liberación prudente de verduras y frutas, en torno a 2.800-3.000mg de K/día que se corresponden con unos niveles de K urinario inferiores a 70-75mEq/día |
En el adulto normal el balance de calcio (Ca) es relativamente neutro cuando la ingesta está entre 750 y 1.740mg/día55. En este contexto, la excreción urinaria de Ca oscila entre 200 y 300mg/día, siendo por lo tanto la absorción intestinal variable, en un amplio rango de 20-60%, dependiendo en gran medida de la cantidad de 1,25(OH)2D3 circulante.
En la ERCA la excreción urinaria de Ca es mucho menor, en un rango de 20-60mg/día56–58, aunque la excreción fraccional (porcentaje de Ca filtrado que se elimina por la orina) resulte ligeramente elevada (1,1-1,4%, normal<1%). Hill et al.56, en un interesante estudio en pacientes con ERC estadios 3-4, describieron una absorción intestinal de Ca francamente baja, en torno al 17-22%, y unos niveles de Ca urinario de 40-42mg/día.
En la ERCA la calciuria no es un parámetro que aporte información relevante en la práctica clínica, pero resulta útil en el ámbito experimental, especialmente en estudios que conllevan el balance de Ca y el empleo de fármacos como calciomiméticos, análogos de la vitamina D o captores de fósforo (P).
FósforoRelación ingesta de fósforo e ingesta proteicaEl estudio del balance de P conlleva dificultades, tales como la imprecisión en los registros dietéticos o la variable absorción intestinal. Además, los estudios basados en encuestas dietéticas se realizaron sin contar el efecto de los aditivos con alto contenido en P absorbible59,60.
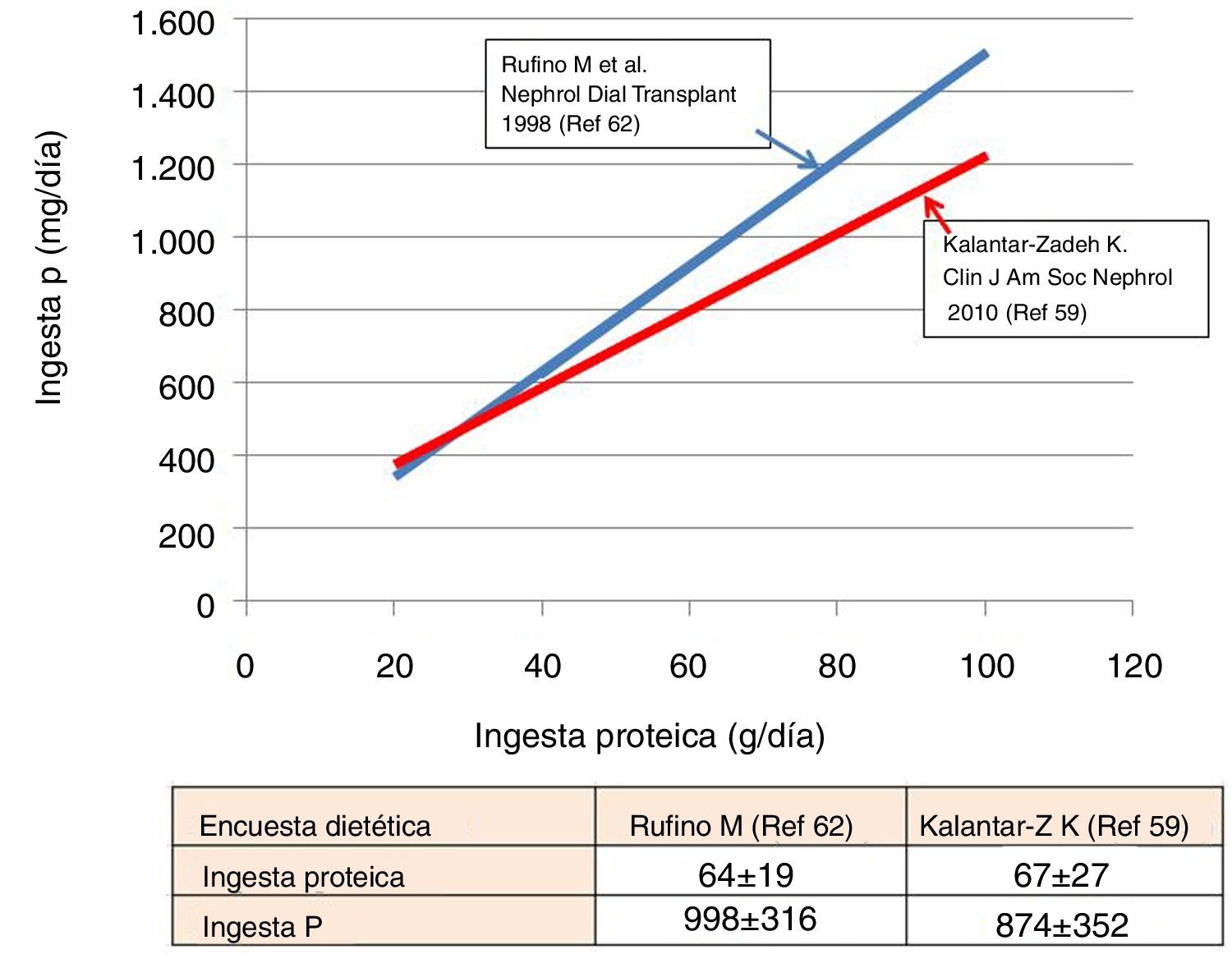
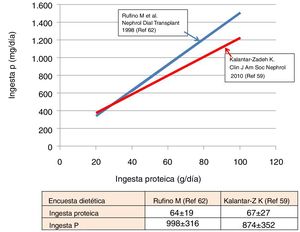
La relación entre la ingesta de P y de proteínas ha sido verificada tanto en estudios poblacionales61 como en pacientes en hemodiálisis59,62, tal como ilustramos en la figura 1. Resumiendo, de forma aproximada, una ingesta de 60g de proteínas conlleva una entrada de 750-1.000mg de P. En pacientes con ERCA, con dietas de restricción proteica, una ingesta media de 40-50g de proteínas se asocia a una ingesta obligada de P de 640-800mg62. Sin embargo, a esto deberíamos añadir el P inorgánico proveniente de los aditivos.
El cociente P/proteínas en las dietas también ha sido explorado por varios autores. Morimoto et al.61 describieron un cociente de aproximadamente 15mg de P/g proteína en la dieta de adultos sanos. Las encuestas de Kalantar-Zadeh et al.59 en pacientes en hemodiálisis muestran valores de 13mg de P/g proteína (rango 10-16); en tanto que Noori et al.63 sugieren que un cociente superior a 14 (es decir, 840mg de P por cada 60g de proteínas ingeridas) se asociaba a un incremento de la mortalidad. Por lo tanto, reducir la proporción P/proteínas en la dieta es un objetivo deseable. De forma genérica el cociente más elevado se encuentra en los lácteos (15-25mg/g proteínas), seguido de las proteínas animales y legumbres (10-15mg/g proteínas)59. En este sentido, es fundamental limitar los conservantes, congelados y bebidas gaseosas con aditivos muy ricos en P inorgánico fácilmente absorbible59,60.
Eliminación urinaria de fósforo y nitrógeno ureico urinarioLa siguiente dificultad para estimar el balance de P es la absorción intestinal. La absorción neta es muy variable, entre 40% y 80%. Por ello, para una ventana de ingesta de 800-1.600mg/día la absorción puede variar de 320 a 1.280mg, siendo algo menor en ERCA y en hemodiálisis64–67.
En este sentido, los valores de Pur, junto a los de NUU pueden aportar información relevante, ya que la Pur debe reflejar de forma fiable la cantidad absorbida, no la ingerida. Si aceptamos que la absorción es del 60-70%, este parámetro puede ser útil para asesorar al enfermo en su dieta y vigilar su adherencia.
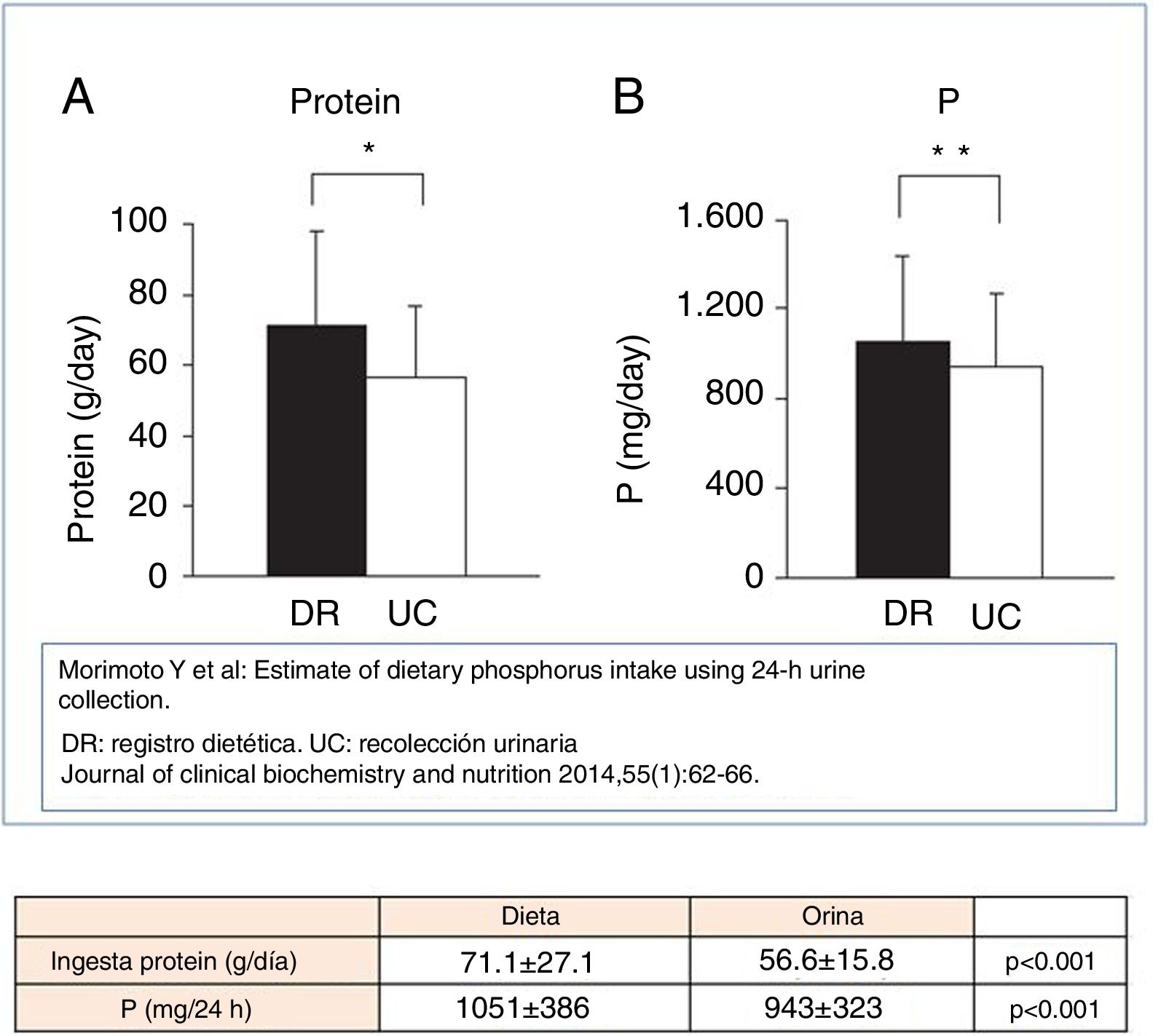
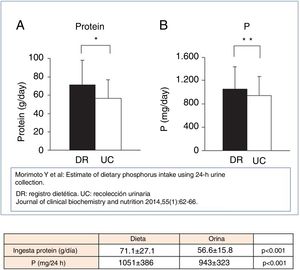
Morimoto et al.61 hallaron en un estudio poblacional, una estrecha relación entre la ingesta de P y de proteínas obtenida de la encuesta dietética y de los parámetros urinarios de P y NUU respectivamente (fig. 2). Estos últimos se obtuvieron derivados de la siguiente ecuación: ingesta de P=Pur×0,65 (asume que la absorción intestinal es del 65%) e ingesta proteica a partir del NUU empleando la ecuación de Maroni34. A pesar de los sesgos descritos por los autores (inexactitud del registro dietético y variable absorción intestinal de P) este análisis pone en valor la información que puede extraerse de la determinación del Pur y NUU.
Asociación entre ingesta proteica e ingesta de fósforo, valorado mediante registro dietético (DR) y recolección urinaria (UC).Tomada de Morimoto et al.61.
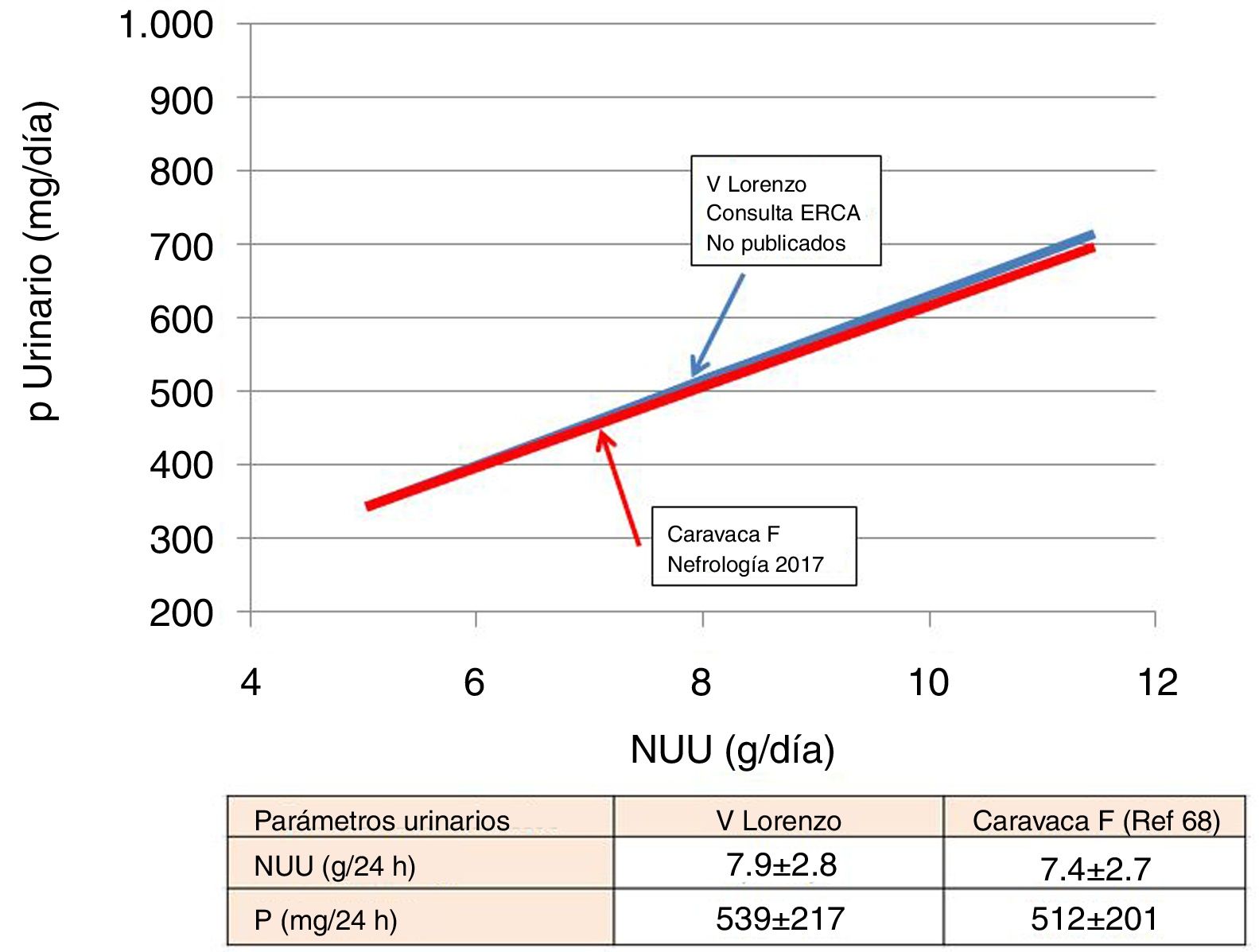
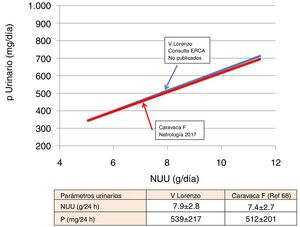
En ERCA se ha podido verificar la estrecha asociación entre el NUU y la Pur. Los datos publicados por Caravaca et al.68 son totalmente superponibles a los obtenidos en nuestra población, como ilustramos en la figura 3. Si asumimos que la absorción intestinal de P fue del 60-70%, indirectamente podemos estimar que la ingesta real de P estuvo dentro de un rango de 650-900mg. Estos datos son muy coherentes con los obtenidos de las encuestas dietéticas (fig. 1) efectuadas en pacientes en hemodiálisis. Datos ligeramente superiores fueron publicados en pacientes ERCA E369, donde se recogió una Pur media de 792mg (IC 95%: 646-938).
Muy interesante es la información que proporciona el cociente urinario P/proteína descrito por Caravaca et al.68, aportando valores de 8,22±2,34mg de P/g proteína. Estas cifras son inferiores a las publicadas a partir del registro dietético59 que representan el P ingerido y no el absorbido.
Por último, Caravaca et al.68 realizaron un análisis novedoso y muy interesante basándose en la Pur corregida para el FG. Una Pur de 35-40mg por cada ml/min de FG marcaba el límite para el desarrollo de hiperfosfatemia (P sérico>4,5mg/dl). Es decir, para pacientes con FG<25 mil/min la fosfaturia debe ser inferior a 800mg.
El análisis conjunto de estos datos sugiere que para pacientes con FG<25 mil/min, y prescribiendo una dieta de 0,8-0,9g/kg/día de proteínas, es un objetivo razonable un P urinario inferior a 800mg/día, y con FG<15mil/min procurar que sea inferior a 600mg.
Una asignatura pendiente es cuantificar el impacto del P inorgánico aportado por aditivos y refrescos, siendo también la Pur y el cociente urinario P/NUU el parámetro que mejor podría identificar aquellos pacientes que abusan de estos productos.
Excreción fraccional y reabsorción tubular de fósforoEn el escenario del metabolismo mineral la excreción fraccional (EFP=Por*Crepl/Ppl*Creor) y su parámetro complementario, la reabsorción tubular de P (RTP [%]=1–EFP) también aporta información relevante. Con la pérdida progresiva de masa renal funcionante se reduce la RTP y aumenta al EFP, con incremento de FGF23 y PTH. En nuestra población con ERCA estadio 4 y 5 obtuvimos una RTP media de 59% (su correspondiente EFP fue de 41%), lo que sugiere retención de P, a pesar de documentar niveles séricos de P normales. En el estudio de González Parra et al.69, realizado en pacientes con ERCA estadio 3, se demostró una RTP de 66-74%. De esta forma, la RTP surge como un interesante marcador de las alteraciones del metabolismo mineral en la ERC67,70.
CreatininaLa creatinina urinaria es un parámetro esencial en el paciente renal. Se emplea para calcular el aclaramiento de creatinina y el cociente albúmina/creatinina en muestras de orina matinal. En general, los valores de creatinina urinaria en el adulto normal están en un amplio rango de 500-2.000mg/día, dependiendo en gran medida de la edad y la masa muscular. Una forma práctica de expresar el rango normal es el siguiente: varón 14-26mg/kg/día, mujer 11-20mg/kg/día. Unos valores de creatinina urinaria dentro de este rango son sugestivos de que la recolección de orina ha sido adecuada71.
ConclusiónComo reflexión final destacamos que los parámetros urinarios proporcionan conocimiento sensible y de utilidad para la práctica clínica habitual; aportan información de los hábitos dietéticos del paciente y de la adherencia a nuestras recomendaciones. Hay propuestas sugeridas en esta revisión (tablas 1-4) que deben ser verificadas por la experiencia de otros colegas, pero que pueden ser un referente de inicio para aquellos nefrólogos abiertos a una dieta más liberal en agua, verduras y frutas para pacientes con ERCA.
Conceptos claveLos parámetros urinarios proporcionan conocimiento sensible y de utilidad para la práctica clínica habitual; aportan información de los hábitos dietéticos del paciente y de la adherencia a nuestras recomendaciones.
HidrataciónEn la ERCA la capacidad de generar alto volumen de orina se conserva hasta etapas avanzadas.
La cantidad de líquido ingerida puede ser un factor de riesgo de ERC no establecido.
Alcanzar un alto flujo urinario adecuado e individualizado puede ayudar a preservar la función renal.
Controlar la diuresis de 24horas es un parámetro necesario para prevenir los efectos indeseados de una inadecuada hidratación (tabla 1).
SalLa restricción de Na es una recomendación primordial para el control de la hipertensión arterial y de la retención hidrosalina.
El Na urinario es una determinación útil y asequible para vigilar la ingesta salina (tabla 2).
Nitrógeno ureico urinarioLa restricción proteica se considera el primer escalón renoprotector en la ERCA.
La determinación de NUU se ha verificado como parámetro útil para estimar la ingesta proteica (tabla 3).
Carga ácida y potasio urinarioLa reducción de la carga ácida puede ser una estrategia nutricional complementaria en el manejo de esta población.
La carga ácida puede estimarse de forma indirecta desde la encuesta dietética o midiendo la eliminación urinaria de NU y K.
Una dieta más libre de verduras y frutas (evitando ayunos prolongados), junto a la restricción proteica, puede ser una medida adicional, nutricionalmente saludable y renoprotectora.
FósforoExiste una estrecha correlación entre ingesta proteica y de P.
El análisis combinado de ambos puede ayudar a minimizar la entrada de P, sin una restricción proteica inadecuadamente baja.
Esta correlación se ha verificado a partir de los parámetros urinarios de NU y P, que reflejan mejor su absorción.
La vigilancia de la fosfaturia puede ayudar a optimizar esta ratio, y controlar mejor la entrada de P inorgánico proveniente de aditivos y refrescos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.