Se presenta el caso de un paciente con un diagnóstico de probabilidad de trombocitopenia inmune inducida por heparina (TIH II) con base en criterios clínicos y test de ELISA positivo, en que la urgencia terapéutica fue determinante ante la gravedad del proceso. La suspensión de heparina y la administración de argatroban solventaron la ineficacia de la diálisis debida a coagulación repetida del circuito y catéter, permitiendo el paso a diálisis peritoneal sin mayores contratiempos. Consideramos prioritaria la toma de decisiones antes de certificar la seguridad diagnóstica.
We present the case of a patient diagnosed with likely immune heparin-induced thrombocytopenia (HIT II) based on clinical criteria and a positive ELISA test, in which emergency treatment was crucial, given the seriousness of the process. The discontinuation of heparin and administration of argatroban resolved inefficiency of dialysis resulting from repeated coagulation of the circuit and catheter, allowing peritoneal dialysis without further setbacks. We consider decision-making to be a priority before certifying diagnostic confidence.
INTRODUCCIÓN
La trombocitopenia inducida por heparina (TIH) en hemodiálisis puede ser de dos tipos: la tipo I (TIH I), de carácter leve, autolimitada, aparece tras 1-4 días de su administración, con una incidencia del 10-20 %; el segundo tipo (TIH II), de carácter grave, aparece entre 5-15 días tras la primera exposición a heparina y se manifiesta por un descenso de la cifra de plaquetas mayor de un 30-50 % sobre el valor basal, con un recuento plaquetario generalmente menor de 100 x 109/l1. Es de naturaleza inmune y puede ser mortal, por acompañarse con frecuencia de fenómenos tromboembólicos, como infarto de miocardio, necrosis cutánea, embolismo pulmonar o gangrena. Su incidencia es de alrededor del 1-2 %.
La patogenia consiste en la formación de anticuerpos, generalmente de clase Ig G, contra el complejo antigénico formado por el complejo heparina-factor plaquetario 4 con activación plaquetaria y de forma incontrolada de trombina. Su diagnóstico de certeza exige la realización de test funcionales de detección de anticuerpos contra dicho antígeno2. El tratamiento debe ser inmediato, ya que se describe una mortalidad de hasta un 30 %3.
Asistimos a un caso con características propias del proceso según se recoge en la escala de probabilidad del suceso (4T)4 (tabla 1), decidiendo ya tratamiento empírico antes de recibir los resultados del test de ELISA (enzyme-linked immunosorbent assay), al no disponer de test funcionales. En este momento se revisaron todas las formas de heparinización y esterilización del circuito, sin advertir que en el informe de fábrica del catéter constaba la utilización de óxido de etileno para su esterilización, además de su impregnación con heparina. La elección de argatroban se basó en su conveniente perfil farmacocinético en la insuficiencia renal y en hemodiálisis5.
CASO CLÍNICO
Paciente de 71 años diagnosticado de insuficiencia renal crónica avanzada secundaria a nefroangioesclerosis, siendo aconsejable inicio de hemodiálisis por astenia progresiva y una tasa de filtrado glomerular inferior a 10 ml/min. Recibe tratamiento con acenocumarol, por antecedentes de fibrilación auricular y accidente cerebrovascular isquémico. No fue posible realizar fístula arteriovenosa por escaso desarrollo arterial y venoso en los miembros superiores.
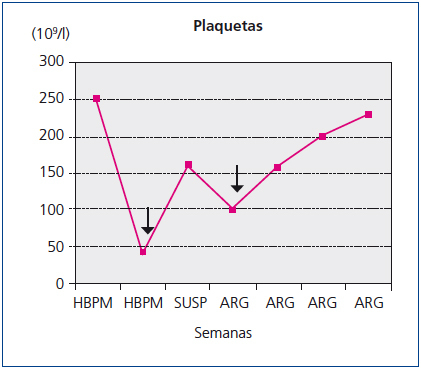
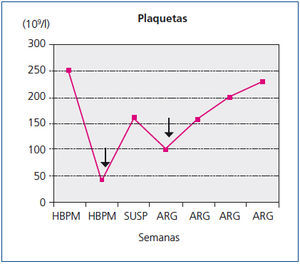
Tres días antes de la primera sesión de diálisis se inicia la administración de heparina de bajo peso molecular en sustitución de su anticoagulante habitual. Se inserta catéter tunelizado yugular izquierdo, recibiendo dosis habituales de heparina para prevenir la coagulación del circuito y de heparina no fraccionada para sellado del catéter. El recuento plaquetario es de 210 x 109/l. Las primeras sesiones son poco satisfactorias por bajos rendimientos del catéter. Nueve días tras la primera administración de heparina, en su cuarta sesión de diálisis, asistimos a un primer evento agudo: disnea súbita y dolor precordial al inicio de la sesión sin hipotensión, hemoptisis ni fiebre. Tensión arterial: 180/100 mmHg, taquipnea, sin fiebre, ingurgitación yugular ni cianosis, y con frecuencia cardíaca de 90 por minutos, con soplo sistólico eyectivo II/VI, sin extratonos ni roce pericárdico, broncoespasmo sin crepitantes, no edemas ni signos de trombosis venosa profunda, con coloración y temperatura pedia normales. No rash cutáneo. Hemoglobina: 9,6 g/dl, leucocitos: 7200. Plaquetas: 44 x 109/l (figura 1), láctico deshidrogenasa (LDH): 510 U/l, troponina 1 cardíaca (cTnI): 2,6 ng/ml. Sin signos de isquemia o lesión en el electrocardiograma. El paciente permanece en observación 24 horas con normalización clínica (ya durante el transcurso de la sesión) y con descenso significativo de la cifra de cTnI a 1,2 ng/ml. La radiología no aportó datos de interés.
El filtro utilizado fue de polisulfona esterilizado con vapor. La hemodiálisis fue convencional con control volumétrico. No recibió terapia con bloqueadores del sistema renina-
angiotensina, sino betabloqueantes y calcioantagonistas. En este momento no se percibió que en la información de fábrica sobre el catéter constaba la esterilización con óxido de etileno y la impregnación de este con heparina.
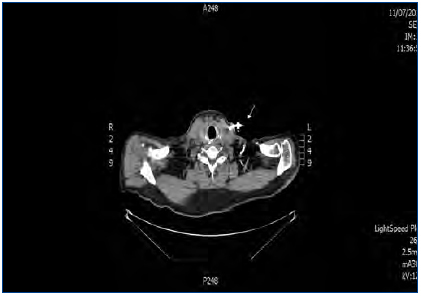
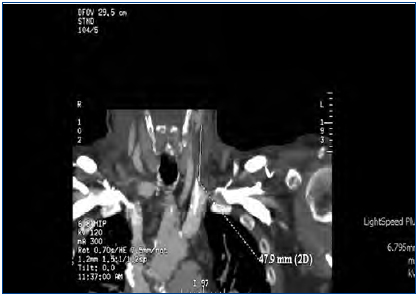
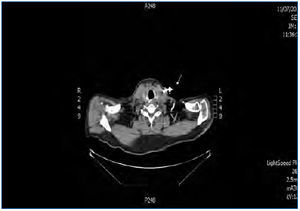
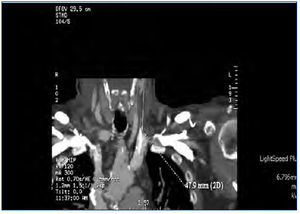
Se decide suspender la heparina ante la sospecha de TIH II, transcurriendo las sesiones sucesivas con múltiples problemas de flujos y resistencias del catéter, aparte de coagulaciones repetidas del circuito. A la espera de tratamiento con argatroban, se recambia el catéter yugular tunelizado por otro de similares características, sin mejorar el rendimiento, por lo que se realiza tomografía axial computarizada cervical, informando como trombosis parcial de la vena yugular izquierda (figura 2 y figura 3). Dos días más tarde el paciente acude asintomático a la unidad, pero a los 10 minutos de su conexión experimenta un nuevo episodio de disnea súbita con p02 de 78 %, de la que se recupera con medidas de soporte habituales en el transcurso de 1 hora, no precisando ingreso hospitalario. El recuento de plaquetas es de 101 x 109/l, inferior al de los días previos. Cuarenta y ocho horas más tarde las plaquetas son 162 x 109/l. Finalmente se consigue disponer de argatroban, que se administra a la dosis descrita previamente de 2590 mic/kg en bolo al iniciar la sesión y en perfusión posterior de 2 mic/kg/min, finalizando 1 hora antes de la desconexión. Los controles de : tiempo de tromboplastina parcial activada (TTPA) se mantuvieron en los márgenes recomendados de 1,5 a 2,5 sobre el basal. A partir de ahí desaparecieron las coagulaciones del circuito y el rendimiento del mismo catéter fue excelente. Durante la espera al inicio del tratamiento con el inhibidor de trombina, así como después hasta que el paciente finalmente inició diálisis peritoneal, se prescribió tratamiento antiagregante con clopidogrel. Se explica por la amenaza de nuevas punciones de vasos centrales y dos intervenciones quirúrgicas pendientes: catéter peritoneal y resección transuretral de pequeño tumor vesical, si bien esta última se realizó ya iniciada la diálisis peritoneal. En ningún momento antes de su transferencia al centro de referencia para el cambio de la terapia sustitutiva se administraron conjuntamente argatroban y dicumarínicos. Hay que señalar la ausencia de datos de trombosis venosa aguda y que la frecuencia cardíaca estaba controlada.
Datos clínicos y de laboratorio
La TIH II se define como una caída del 50 % de la cifra de plaquetas con un recuento inferior a 100 x 109/l que ocurre entre 5 y 15 días de la primera exposición. En nuestro ámbito esta entidad no ha pasado inadvertida6-8. El considerable riesgo trombótico obliga a actuar con rapidez. El diagnóstico se establece mediante pruebas funcionales y antigénicas. Las primeras, de mayor especificidad: STRA (14C serotonin release assay), HIPA (heparin induced platelet activation assay) y PAT (test de agregación plaquetaria)9,10, tienen el inconveniente de no estar disponibles en todos los centros, siendo SRA el principal por su gran especificidad (99 %). Las pruebas antigénicas por ELISA y el test PaGIA (particle gel immuno assay) no alcanzan ese porcentaje de especificidad11.
Diagnóstico
El proceso clínico admite otros supuestos: la reacción alérgica al óxido de etileno12 se suele manifestar con reacción cutánea y no explica la trombocitopenia ni la rápida recuperación sin antihistamínicos. No se realizó determinación de anticuerpos antióxido de etileno. Otra entidad de presentación clínica similar es la reacción anafilactoide al utilizarse filtros de carga negativa en pacientes tratados con bloqueantes del sistema renina-angiotensina por activación de la bradiquinina13,14, fármacos que el paciente no recibía. Otros contaminantes o esterilizantes en el circuito parecen muy improbables en la hemodiálisis con los sistemas de control actuales. La determinación programada de endotoxinas en el líquido dializante fue siempre normal.
En el tratamiento extracorpóreo es obligado descartar embolismo aéreo, hemólisis y anemización aguda. La zona visible del catéter estaba intacta y no se detectaron fugas en el circuito. No hubo datos de hemólisis, con una determinación de LDH de 501 U/l.
Situaciones inherentes a la patología del paciente, como edema pulmonar, infarto agudo de miocardio, embolismo o taponamiento pericárdico, son descartables en el contexto clínico, biológico y radiológico. Sí es cierto que existió cierto sufrimiento miocárdico a la vista de la elevación de la cifra de cTnI, pero sin repercusión electrocardiográfica. En cuanto a la posibilidad de proceso séptico, parece improbable sin fiebre ni leucocitos, por lo que no se determinó la procalcitonina.
La trombocitopenia no se explica por la farmacología habitual del paciente, ni por secuestro pulmonar con filtros biocompatibles, sepsis, coagulación intravascular diseminada (CID), confirmándose por el servicio de Hematología que no se trataba de una forma espúrea.
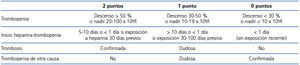
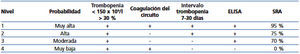
Teniendo en cuenta la cronopatología del suceso y siguiendo los parámetros del test mencionado (tabla 1) con una puntuación subjetiva de 7, decidimos ajustarnos a un diagnóstico de presunción de TIH II, apoyado más tarde por un test de ELISA positivo (tabla 2), todo ello sopesando riesgos y beneficios.
Tratamiento
No debe esperarse confirmación diagnóstica por pruebas de laboratorio ante una sospecha clínica fuerte. El primer paso es retirar la heparina. Los fármacos indicados son los inhibidores de trombina: lepidurina, bivalirudina y argatroban. El primero tiene el inconveniente de producir anafilaxis y su eliminación es renal. Hoy en día no está disponible, aunque en nuestro entorno se ha utilizado ya con éxito6. El uso de la bivalirudina está generalizado en las salas de hemodinámica por su corta vida media, no obstante también es de eliminación renal15. Argatroban no tiene eliminación renal y por tanto parece más adecuado en Nefrología; se adquiere como medicamento extranjero.
Argatroban16 es un inhibidor sintético de la trombina, a la que se une selectiva y reversiblemente. Posee una vida media corta, por lo que su efecto desaparece rápidamente tras su suspensión. No es inmunógeno y no precisa modificación de dosis en la insuficiencia renal. Es capaz de inhibir tanto la trombina libre como la unida a coágulos. Es de metabolización hepática y excreción biliar, y finalmente en heces. Se alcanzan concentraciones de equilibrio entre 1 y 3 horas y su efecto desaparece a las 1-2 horas del cese de su administración. Exige reducción de dosis en insuficiencia hepática y en fallo multiorgánico (0,5 mic/kg/min): una cuarta parte de la dosis habitual de 2 mic/kg/min. Dos estudios prospectivos probaron su eficacia y seguridad3,17 en cuanto poder antitrombótico sin aumento de hemorragias. Ensayos llevados a cabo en hemodiálisis18-20 y hemofiltración21 demostraron una eliminación de hasta un 20 %, dato a tener en cuenta al no existir antídoto al medicamento.
La transición a menudo necesaria de argatroban a dicumarínicos debe ser cuidadosa por el riesgo de necrosis, gangrena y amputación de los miembros inferiores propiciado por el efecto de los dicumarínicos de disminuir los niveles de proteínas S y C22,23. Los inhibidores de trombina alteran los valores de international normalized ratio (INR) por su alta concentración osmolar. En la práctica se admite que, una vez normalizada la cifra de plaquetas, se administre conjuntamente argatroban y acenocumarol durante un mínimo de 4-5 días hasta alcanzar INR > 4. Se suspende entonces argatroban y se realiza nuevo control de INR a las 6 horas. Se ha comprobado que durante la administración conjunta de ambos fármacos con INR > 4 se altera la relación entre INR y riesgo de hemorragia, siendo mayor el riesgo trombótico. Incluso, si un paciente estaba tomando anticoagulante dicumarínico y se advierte TIH II, debería administrarse vitamina K para revertir el mayor riesgo trombótico en este contexto.
CONCLUSIÓN
Sirva este caso para advertir sobre la aparición de TIH II, detectable muchas veces solo por la trombopenia en el intervalo de tiempo citado tras la primera administración de heparina. En nuestro caso el cese de heparina y la administración de argatroban fueron seguros y efectivos, consiguiéndose diálisis adecuadas a la espera del traslado del paciente al centro de referencia para diálisis peritoneal, donde continúa este tratamiento sin incidencias. En el diagnóstico diferencial deben considerarse todos los detalles, que no fue nuestro caso, por olvidar comprobar la información de fábrica sobre los métodos de esterilización e impregnación del catéter con heparina.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Tabla 1. Sistema de puntuación de las 4 T en sospecha de trombocitopenia por heparina
Figura 2. Trombosis de vena yugular (vista transversal).
Figura 3. Trombosis de vena yugular (vista frontal).
Figura 1. Recuento de cifra de plaquetas en relación con el tiempo y el tratamiento anticoagulante.
Tabla 2. Probabilidad diagnóstica en trombopenia inducida por heparina en hemodiálisis (tres factores clínicos y ELISA)7