Las manifestaciones clínicas más frecuentemente asociadas a la enfermedad por nuevo coronavirus (COVID-19) incluyen la fiebre, clínica respiratoria y digestiva1,2. Sin embargo, conforme se ha ido acumulando experiencia sobre la pandemia, se ha observado que la infección por SARS-CoV-2 puede producir daño a nivel cardiológico, neurológico o renal, entre otros3.
Los pacientes trasplantados renales, por su condición de inmunosuprimidos, son considerados como población de riesgo para desarrollar formas más severas de la enfermedad. A continuación, se describe un caso de pericarditis secundaria a infección por COVID-19 en un paciente trasplantado renal.
Se trata de un varón de 73 años con enfermedad renal crónica de etiología no filiada, portador de un primer trasplante renal desde 2018 con creatinina basal en torno a 1,2mg/dl, y tratamiento inmunosupresor con tacrolimus y micofenolato mofetil (MMF).
Ingresó en marzo de 2020 por un cuadro de tos, disnea de moderados esfuerzos y fiebre de 38°C de 4 días de evolución. A la exploración presentaba crepitantes bibasales a la auscultación, sin otros hallazgos de interés. A nivel analítico presentaba deterioro de función renal con creatinina de 1,57mg/dl, proteína C-reactiva (PCR) de 25,8mg/dl, linfopenia de 0,4×1.000/mm3 y dímero D de 1.051ng/ml. El valor de interleucina-6 (IL-6) al ingreso era de 32pg/ml. El electrocardiograma inicial no mostraba alteraciones, y en la radiografía de tórax presentaba opacidades bilaterales difusas. Se realizó la RT-PCR para SARS-CoV-2 en exudado nasofaríngeo cuyo resultado fue positivo, por lo que se estableció el diagnóstico de neumonía secundaria a COVID-19. Así, se inició tratamiento con hidroxicloroquina (200mg/12h durante 12 días), lopinavir/ritonavir (200/50mg/12h durante 5 días), y 3 dosis de 20mg de 6-metilprednisolona. Además, se suspendió el MMF manteniendo niveles objetivo de tacrolimus en torno a 5-6ng/ml. La profilaxis antibiótica inicial incluyó ceftriaxona, escalándose a meropenem y linezolid a los 3 días por persistencia de la disnea y tos.
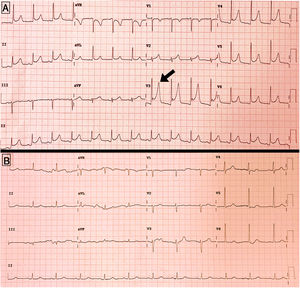
A pesar de la mejoría respiratoria progresiva, el día +17 de ingreso comenzó con dolor torácico atípico, encontrándose en el electrocardiograma un descenso generalizado del segmento PR con ascenso cóncavo del segmento ST en V3-V5, sin elevación de enzimas de daño miocárdico, todo ello compatible con pericarditis aguda (fig. 1A). En ese momento los niveles de dímero D eran de 484ng/ml, la PCR de 3,7mg/dl, sin disponerse de una nueva RT-PCR de control para SARS-CoV-2. La tabla 1 muestra la evolución de los principales parámetros analíticos durante el ingreso.
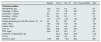
Evolución de los diferentes parámetros analíticos durante el ingreso
| Ingreso | Día +5 | Día +10 | Día +17 (pericarditis) | Alta | |
|---|---|---|---|---|---|
| Parámetro analítico | |||||
| Hemoglobina, g/dl | 10,6 | 10,7 | 9,2 | 9,8 | 9,5 |
| Plaquetas, ×1.000/μl | 115 | 114 | 163 | 420 | 301 |
| Leucocitos, ×1.000/μl | 8,6 | 4,8 | 5,4 | 5,2 | 8,5 |
| Linfocitos, ×1.000/μl | 0,4 | 0,8 | 0,5 | 1,1 | 1,2 |
| Creatinina, mg/dl | 1,57 | 1,29 | 1,22 | 1,42 | 0,99 |
| Filtrado glomerular por CKD-EPI, ml/min/1,73m2 | 43 | 55 | 58 | 49 | 75 |
| Sodio, mEq/l | 138 | 136 | 134 | 134 | 135 |
| Potasio, mEq/l | 3,8 | 4,4 | 4,8 | 4,5 | 4,5 |
| LDH, U/l | 242 | 292 | 350 | 270 | 357 |
| PCR, mg/dl | 25,8 | 9,8 | 22,1 | 3,7 | 3,6 |
| Troponina T ultrasensible, ng/l | - | 24,4 | 26,3 | 26,6 | 14,2 |
| CK, U/l | - | 159 | 161 | 24 | 12 |
| Dímero D, ng/ml | 1.051 | 998 | 1.001 | 484 | 857 |
CK: creatina cinasa; CKD-EPI: Chronic Kidney Disease Epidemiology Collaboration; LDH: lactato deshidrogenasa; PCR: proteína C reactiva.
En el ecocardiograma transtorácico se encontró una fracción de eyección conservada, con mínimo derrame pericárdico posterior y sin compromiso hemodinámico (fig. 1B).
Se inició tratamiento con colchicina 0,5mg/12h, con desaparición paulatina del dolor torácico y normalización de las alteraciones electrocardiográficas.
Otras complicaciones durante el ingreso incluyeron la necesidad de oxígeno durante más de 2 semanas para mantener saturaciones superiores al 94%, así como el desarrollo de una diarrea por Clostridium difficile, con mejoría tras 7 días de tratamiento con vancomicina. Por esta razón, la recuperación de la función renal fue más lenta que la mejoría respiratoria y, en consecuencia, el ingreso fue más prolongado. Finalmente, el paciente pudo ser dado de alta después de un mes de ingreso.
Este caso clínico pone de manifiesto que los pacientes trasplantados con infección por SARS-CoV-2 pueden desarrollar de manera diferida complicaciones cardiológicas de potencial importancia pronóstica, como pericarditis o miocarditis, por lo que es preciso un alto índice de sospecha para su correcto diagnóstico y tratamiento. Hasta el momento se han reportado 3 casos de mio-pericarditis secundarios a infección por SARS-COV-24, y este caso representaría el primero en un paciente trasplantado renal.
La duración más prolongada del ingreso hospitalario en este caso, respecto a la mediana de días de ingreso reportado en otras series1,2, permitió un diagnóstico más precoz de esta complicación.
Es conocido que determinadas infecciones virales pueden desencadenar pericarditis. Se postula que esta complicación podría estar mediada por un daño citotóxico directo del virus, o desarrollarse por mecanismos inflamatorios secundarios a una «tormenta citoquínica» en la que la IL-6 o el TNF-α jugarían un papel fundamental5.
Se sabe que el SARS-CoV-2 utiliza los receptores de la enzima convertidora de angiotensina para infectar las células6. Aunque su expresión es más abundante en el tejido pulmonar, también se expresa en las células de otros órganos como el miocardio4. En este sentido, existe controversia en cuanto al posible efecto deletéreo del tratamiento con inhibidores de la enzima convertidora de angiotensina (IECA) o los antagonistas del receptor de angiotensina 2 (ARA-2) en estos pacientes, aunque nuestro caso no recibía ninguno de estos fármacos.
Las alternativas terapéuticas disponibles en el momento actual para la infección por COVID-19 son escasas, a la espera de poder disponer de fármacos antivirales específicos7. Por otra parte, los antiinflamatorios no esteroideos son la base del tratamiento en las pericarditis de etiología infecciosa, recurriéndose a colchicina, o incluso pericardiocentesis en casos más severos8.
Este tipo de complicaciones puede resultar un reto terapéutico en trasplantados renales, dadas las contraindicaciones farmacológicas en este grupo de pacientes. En nuestro caso se decidió iniciar tratamiento con colchicina, considerando además el posible efecto beneficioso frente a SARS-CoV-2 descrito en estudios experimentales9. La tolerancia fue buena, sin aparecer efectos adversos, y la evolución clínica resultó favorable.
En conclusión, la infección por COVID-19 puede desencadenar el desarrollo de complicaciones cardiológicas como pericarditis aguda en pacientes trasplantados renales. El tratamiento con colchicina resultaría efectivo en este grupo de pacientes, aunque son precisos más estudios que analicen los principales factores de riesgo para el desarrollo de esta complicación, así como las mejores estrategias terapéuticas.
Conflicto de interesesLos autores declaran no tener conflictos de interés relacionados con la publicación de este artículo.