Sr. Director:
La retención de sodio es una situación esperable en los pacientes con proteinuria e hipoalbuminemia. A pesar de que clásicamente el mecanismo propuesto se ha fundamentado en la baja presión oncótica plasmática producida por la hipoalbuminemia, recientemente se ha aceptado una corriente fisiopatológica que propone una retención primaria renal de sodio1,2. Este mecanismo es independiente de la aldosterona. Presentamos un caso en el que una nefropatía membranosa cursa con un hipoaldosteronismo hiporreninémico.
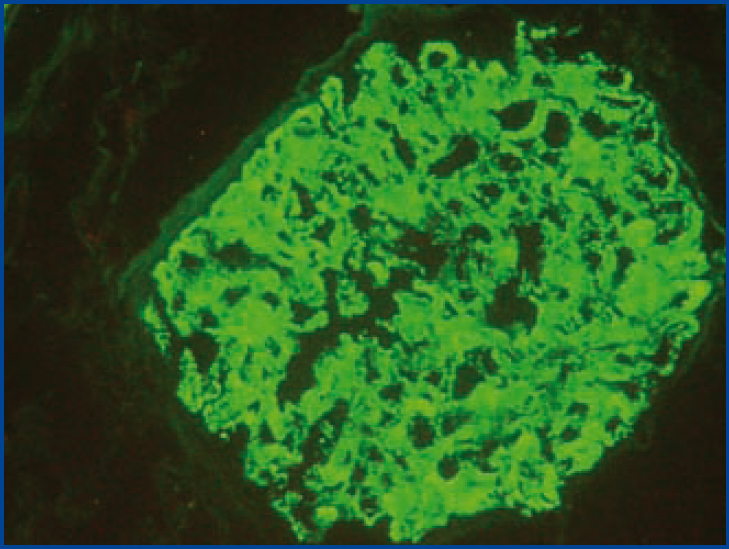
Un varón de 43 años fue remitido a nuestra consulta por proteinuria de tres gramos al día. Entre sus antecedentes destacaba una inmunodeficiencia común variable que había precisado infusión de inmunoglobulinas hacía años y una púrpura trombocitopénica idiopática sin tratamiento en el momento actual. El examen físico en el momento de la consulta reflejaba una presión arterial de 125/78 mmHg, con una frecuencia cardíaca de 70 latidos por minuto y mínimos edemas. La analítica de sangre mostraba los siguientes parámetros: hemoglobina 14,2 g/dl, plaquetas 182.000 por µl, sodio 143 mEq/l, potasio 4,2 mEq/l, bicarbonato 25,2 mEq/l, creatinina 0,73 mg/dl, urea 27 mg/dl, albúmina 3,4 g/dl, proteínas totales 6,0 g/dl, colesterol 247 mg/dl, hemoglobina glucosilada 4,4 %. En la orina encontramos los siguientes valores: albuminuria de 2868 mg/día (índice albúmina/creatinina 1017 mg/g), sodio 228 mmol/día y potasio 48 mmol/l. En el estudio inmunológico los anticuerpos anticitoplasma de neutrófilos, antimembrana basal glomerular, anti-ADN de doble cadena y antinucleares resultaron negativos. Los niveles de inmunoglobulinas y el complemento se encontraban igualmente en el rango de la normalidad. En ese momento se decide realizar una biopsia renal, que muestra una nefropatía membranosa (figura 1).
Inicialmente, el paciente es tratado con inhibidores del sistema renina-angiotensina-aldosterona con mejoría de la proteinuria hasta 500 mg al día. Sin embargo, tienen que ser supendidos por hiperpotasemia. El gradiente transtubular de potasio es 4,71 y el estudio suprarrenal solicitado confirma un hipoaldosteronismo hiporreninémico (aldosterona < 1,6 ng/l, actividad de renina plasmática 0,1 ng/ml/h), con test de Synacthen que estimula cortisol y hormonas sexuales normales.
Consideramos que este caso ofrece nuevas vías de comprensión del papel de la aldosterona en los pacientes con proteinuria. Actualmente, dos hipótesis intentan dar explicación a la retención de sodio y agua en el síndrome nefrótico: underfill y overfill. En la primera de ellas, el mecanismo se basa en la baja presión oncótica producida por la hipoalbuminemia acompañante al síndrome nefrótico1. Como consecuencia, se produce estimulación de renina y aldosterona, generando la retención de sodio y agua. Sin embargo, existen algunas controversias sobre esta teoría como la única responsable de la sobrecarga de volumen; y así se ha comprobado cómo la administración de albúmina en estos pacientes no produce aumento de la natriuresis o cómo el cese de la proteinuria per se sí aumenta la excreción de sodio urinaria independientemente de la albúmina plasmática3,4. Recientemente, una nueva hipótesis sobre la retención de sodio por el riñón de manera primaria se ha desarrollado y, así, Svenningsen et al. han sugerido que la proteinuria incluye la filtración de enzimas proteolíticas capaces de activar el canal epitelial de sodio del túbulo colector de manera directa, permitiendo la retención de sodio e inhibiendo así la aldosterona2,5. Además, en el síndrome nefrótico existe un aumento de la actividad de la fosfodiesterasa en el túbulo colector, lo que permite la degradación del péptido natriurético atrial y de la urodilatina. La administración experimental de inhibidores de fosfodiesterasa revierte esta situación de balance positivo de sodio. Esta situación se ha demostrado también en pacientes con insuficiencia cardíaca y cirrosis6,7. Entre las enzimas proteolíticas filtradas en los pacientes con proteinuria, se halla la plasmina, que en condiciones normales no se encuentra en la orina. Sin embargo, la degradación de plasminógeno a plasmina por parte de la uroquinasa en estos pacientes produce una acción directa sobre la subunidad gamma del canal de sodio en el túbulo colector, cuya misión es la inhibición de dicho canal (y, por tanto, de la reabsorción masiva de sodio). Esto provoca una retención primaria de sodio independiente de la aldosterona (que en estos casos estaría inhibida)8.
Muy pocos casos se han publicado sobre esta situación9,10. La serie más larga incluye a 23 pacientes no diabéticos con síndrome nefrótico. Cinco de ellos presentaban valores bajos de renina y aldosterona. Además, como en nuestro caso, estos cinco pacientes tenían una nefropatía membranosa4. En el último caso publicado al respecto, Hommos et al. advierten sobre la importancia del sistema neurohumoral para que se produzca la retención de sodio en los estados nefróticos. Según los autores, es necesario que el sistema nervioso simpático esté intacto para que se permita la reabsorción intratubular de sodio9.
A pesar de que en nuestro caso el sistema renina-angiotensina-aldosterona estaba inhibido, el inicio de bloqueantes de dicho sistema redujo la proteinuria a menos de medio gramo al día.
No encontramos ninguna relación en la literatura con la inmunodeficiencia común variable y la púrpura trombocitopénica idiopática.
Por lo tanto, los pacientes con proteinuria podrían alternar estados de hipo- e hiperaldosteronismo como mecanismos responsables de la retención de sodio por parte del riñón. Sin embargo, son precisas series más largas y, sobre todo, con seguimiento mayor y determinaciones seriadas de aldosterona, natriuresis y proteinuria para explicar de qué factores depende situarse en un extremo o el otro de un mismo cuadro clínico con vías patogénicas diferentes y alternantes.
En conclusión, podemos decir que en el diagnóstico diferencial de la hiperpotasemia en el síndrome nefrótico debemos excluir la presencia poco frecuente de un hipoaldosteronismo hiporreninémico.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Biopsia renal