El hematoma del músculo recto anterior abdominal es un cuadro secundario a la rotura de vasos a nivel de dicho músculo abdominal en el seno de traumatismos, discrasias sanguíneas, tratamientos anticoagulantes o de forma espontánea, cuyo pronóstico es favorable.
La enfermedad linfoproliferativa difusa postrasplante (PTLD) es por el contrario una complicación severa del paciente trasplantado que se manifiesta, bien por un cuadro superponible a la mononucleosis infecciosa, bien por la aparición de tumores sólidos a nivel de diferentes órganos.
Describimos el caso de un receptor de trasplante renal que presentó un hematoma del músculo recto anterior abdominal como primera manifestación de una PTLD.
INTRODUCCIÓN
El hematoma del músculo recto anterior es una entidad clínica consecuencia de la rotura de vasos epigástricos o del músculo recto mismo, generalmente secundaria a traumatismos, discrasias sanguíneas, esfuerzos físicos intensos o tratamientos anticoagulantes1,2. Por el contrario puede aparecer de forma espontánea sobre todo en pacientes ancianos o gestantes, en relación con esfuerzos mínimos como la tos, el estornudo o la defecación3,4.
Clínicamente, cursa con dolor y distensión abdominal de rápida instauración, evidenciándose una masa palpable a nivel de la línea media abdominal. El diagnóstico diferencial incluye diversos procesos abdominales tumorales de la pared anterior como lipoma, hemangioma, neurofibroma, linfomas o tumores metastásicos. El tratamiento es conservador y el pronóstico favorable4.
La enfermedad linfoproliferativa difusa postrasplante (PTLD) es, por el contrario, una complicación grave del paciente trasplantado, con una mortalidad entre el 50 y el 80%5,6. Es la consecuencia de la proliferación indefinida de linfocitos B infectados por el virus de Ebstein Barr (VEB), que no puede ser suprimida por las células T en el seno de la inmunosupresión crónica del trasplante7. Dicha entidad se manifiesta, bien por un cuadro superponible al de una mononucleosis infecciosa, bien por la aparición de tumores sólidos localizados a nivel de diversos órganos8.
Describimos el caso de un receptor de trasplante renal que presentó un hematoma de recto anterior en el seno de un cuadro bronquial, inicialmente diagnosticado de espontáneo, pero que era realmente la manifestación inicial de una PTLD.
CASO CLÍNICO
Enfermo de 58 años con insuficiencia renal crónica por nefropatía IgA y en programa de hemodiálisis durante 3 años. Recibió un trasplante renal de donante cadáver 7 años antes del ingreso, que evolucionó sin complicaciones. Era portador del virus de la hepatitis C, sin datos de hepatopatía. En tratamiento con ciclosporina y prednisona, sin recibir antiagregantes ni anticoagulantes.
Ingresa por presentar, en el seno de un cuadro respiratorio con tos sin expectoración, dolor súbito en hemiabdomen derecho y región periumbilical, junto con la aparición de una masa palpable a dicho nivel y el posterior desarrollo de un hematoma cutáneo periumbilical.
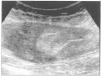
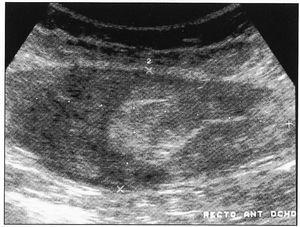
A la exploración física destacaba una masa a nivel de hipocondrio derecho, muy dolorosa a la palpación y un hematoma periumbilical y en flanco izquierdo, con peristaltismo conservado. La Rx de tórax era normal y en la ecografía abdominal se evidenciaba una imagen de ecoestructura heterogénea, fucsiforme, de 11,2 x 8,2 cm, en localización de músculo recto anterior derecho, sugestivo de hematoma (figura 1). En la analítica se objetivo. Htco: 33%, Hb 11 g/dl, Leuc: 8.400/mcl, Cr en plasma. 1,4 mg/dl, Urea: 60 mg/dl, GOT: 55 u/l GPT: 38 u/l, LDH: 743 u/l, BT: 2,8 mg/dl, BD, 2,4 mg/dl. E. coagulación. APTT. 33, I. Quick. 100%, TT: 19,6. Plaq: 128.000/mcl. El test de agregación plaquetaria mostró un déficit de agregación a los inhibidores ADP, colágeno, ácido araquidónico y normalidad a la agregación con ristocetina.
El enfermo fue valorado por el Servicio de Cirugía General que recomendó tratamiento conservador. Durante su ingreso se observó un aumento progresivo de la colestasis y la aparición a los 9 días del ingreso de 2 nódulos pulmonares en la Rx de tórax a nivel de lóbulo superior derecho y medio. Posteriormente, se objetivaron 2 nuevos nódulos a nivel de lóbulo superior izquierdo, en língula y vértice, junto con derrame pleural derecho, falleciendo el paciente en las horas posteriores.
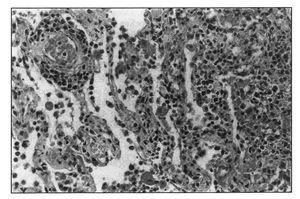
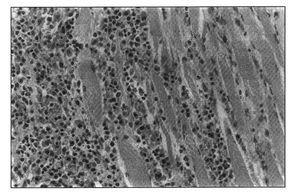
El estudio necrópsico evidenció la presencia de nódulos pulmonares bilaterales, blanquecinos, con un área central de necrosis. El hígado presentaba una superficie granulosa. A nivel abdominal, se objetivó equimosis periumbilical, en el flanco derecho y cadera izquierda, con hematomas en ambos rectos abdominales anteriores. Microscópicamente se evidenciaba un infiltrado polimorfo de linfocitos de tamaño intermedio y grandes, con nucleolos evidentes, junto a inmunoblastos a nivel de pulmón (figura 2), hígado, ganglios linfáticos e injerto renal. Existía también una importante infiltración linfocitaria a nivel de la pared de los vasos del músculo recto anterior abdominal (figura 3). El estudio inmuno-histoquímico fue positivo para ALC y CD20. Se objetivó VEB en replicación en el estudio con PCR sobre DNA obtenido del tejido afectado. La causa de muerte se atribuyó a PTLD en relación a una infección activa por VEB.
DISCUSIÓN
El hematoma del músculo recto abdominal presenta un cuadro clínico típico, pero su etiología es diversa1,2,4. Nuestro paciente no recibía tratamiento anticoagulante ni presentaba antecedentes de traumatismo a nivel abdominal o esfuerzo físico intenso, por lo que, una vez descartada una discrasia sanguínea, el antecedente de un cuadro bronquítico con tos, sugirió el diagnostico inicial de hematoma espontáneo de recto abdominal.
La presencia de una discreta hiperbilirrubinemia a su ingreso fue achacada a la reabsorción del hematoma en el seno de una hepatopatía por virus C. pero debió ser secundaria a la infiltración linfocitaria hepática demostrada posteriormente en la necropsia, aunque durante su evolución el enfermo no presentó síntomas ni signos de insuficiencia hepática.
El diagnóstico de PTLD se efectuó post-mórtem debido a la ausencia de datos clínicos a su ingreso que sugirieran dicho diagnóstico y a su rápida evolución posterior, que impidió la realización de una punción transtorácica de los nódulos que hubiera permitido su diagnóstico definitivo. El diagnóstico de PTLD post-mórtem está reflejado en diferentes series5,9,10, ya que en ocasiones el cuadro clínico es poco expresivo y la evolución rápidamente fatal11.
La PTLD tiene una incidencia 30-50 veces superior a la población general. El riesgo de desarrollar esta enfermedad viene marcado por la cantidad total de inmunosupresión recibida por el paciente y se evidencia principalmente durante el primer año postrasplante12. Nuestro paciente no se ajustaba a este patrón típico, ya que recibió una inmunosupresión poco agresiva, sin necesidad de tratamiento de rechazo agudo y el cuadro apareció tardíamente durante su evolución.
Nuestro enfermo presentaba una alteración en la agregación plaquetaria muy frecuente en la población con insuficiencia renal crónica13, que con la tos como factor desencadenante, podría haber facilitado la aparición y perpetuación de la hemorragia a nivel de recto abdominal, aunque no fuera su causa inicial.
Los procesos linfoproliferativos pueden ser origen de diátesis hemorrágica a través de la producción de anticuerpos inhibidores del complejo factor VIII y provocan una enfermedad adquirida de von Willebrand14, pero en este enfermo dichos autoanticuerpos estaban ausentes y fue la infiltración de la pared de los vasos del músculo recto anterior lo que condiciono la rotura de los mismos y la producción del hematoma de recto abdominal, lo que fue sin duda la primera manifestación de PTLD en nuestro paciente.
La aparición de un hematoma del músculo recto anterior abdominal en un receptor de trasplante renal debe hacer pensar en entidades subyacentes como la de nuestro paciente, aunque su frecuencia sea muy baja.
Figura 1. Ecografía abdominal sugestiva de hematoma
Figura 2. Infiltrado pulmonar
Figura 3. Infiltrado linfocitario en el músculo recto anterior