El síndrome febril es uno de los principales motivos de ingreso hospitalario en pacientes con insuficiencia renal crónica. En algunos casos se presentan sin focalidad clínica evidente y la falta de respuesta al tratamiento empírico inicial obliga al cambio por otros antibióticos de más amplio espectro. La disponibilidad de cefalosporinas de cuarta generación (cefepima) y la frecuencia creciente de resistencias microbianas a antibióticos más antiguos hace que el uso de estas sea cada día más frecuente en el medio hospitalario.
Presentamos dos casos clínicos de estatus epiléptico no convulsivo en pacientes con insuficiencia renal que recibieron cefepima a dosis corregidas para el grado de función renal según posología recomendada por el laboratorio. El cuadro neurológico debutó en forma de bradipsiquia, desorientación, déficit de atención y posterior aparición de movimientos mioclónicos. En los dos casos el electroencefalograma (EEG) presentaba un patrón compatible con estatus epiléptico no convulsivo. El cuadro clínico remitió y se normalizó el EEG en ambos casos tras la retirada del antibiótico. Una revisión de la literatura sobre la farmacocinética de cefepima indica que las dosis aconsejadas en la ficha técnica del fármaco son posiblemente demasiado elevadas en pacientes con insuficiencia renal avanzada.
Concluimos que el tratamiento con cefepima en pacientes con insuficiencia renal avanzada puede desencadenar un estatus epiléptico no convulsivo. Es urgente que los estudios farmacocinéticos aclaren definitivamente la posología de este fármaco en este grupo de pacientes.
INTRODUCCIÓN
Cefepima es una nueva cefalosporina parenteral de cuarta generación con una actividad antimicrobiana de mayor espectro que otras cefalosporinas y otros agentes betalactámicos. Dado que su eliminación es principalmente por vía renal, el conocimiento de la farmacocinética del cefepima es necesario para su correcta administración y dosificación en pacientes con diferentes grados de disfunción renal. Este fármaco tiene una t1/2, de 2 horas y su eliminación es en un 85% a través de excreción renal, motivo por el cual se requiere un ajuste de dosis en pacientes urémicos. Los efectos adversos que más frecuentemente se han descrito con este fármaco son: cefaleas (2,4 %), náuseas (1,8%), rash (1,8%) y diarrea (1,7%), sin diferencias estadísticamente significativas respecto a otras cefalosporinas, como la ceftazidima. Excepcionalmente, se ha descrito la aparición de reacciones anafilácticas y convulsiones1.
Presentamos 2 casos de toxicidad neurológica por este fármaco cuya clínica se manifestó en forma de bradipsiquia, desorientación, agitación y, en un caso, aparición posterior de movimientos mioclónicos generalizados. El diagnóstico se realizó mediante estudio electroencefalográfico. Los dos casos tenían en común la presencia de insuficiencia renal de base y la ausencia de otros factores concomitantes que pudieran favorecer la sintomatología neurológica (hipercalcemia, diselectrolitemia, etc.). A pesar de ajustar la dosis según el grado de insuficiencia renal de acuerdo con la ficha técnica del producto se produjo la neurotoxicidad en forma de estatus epiléptico no convulsivo. En los dos casos la clínica desapareció tras la administración de medicación anticonvulsionante (fenitoína, valproato, clonacepam), la retirada del fármaco y su eliminación, en un caso, mediante hemodiálisis.
CASOS CLÍNICOS
Caso 1
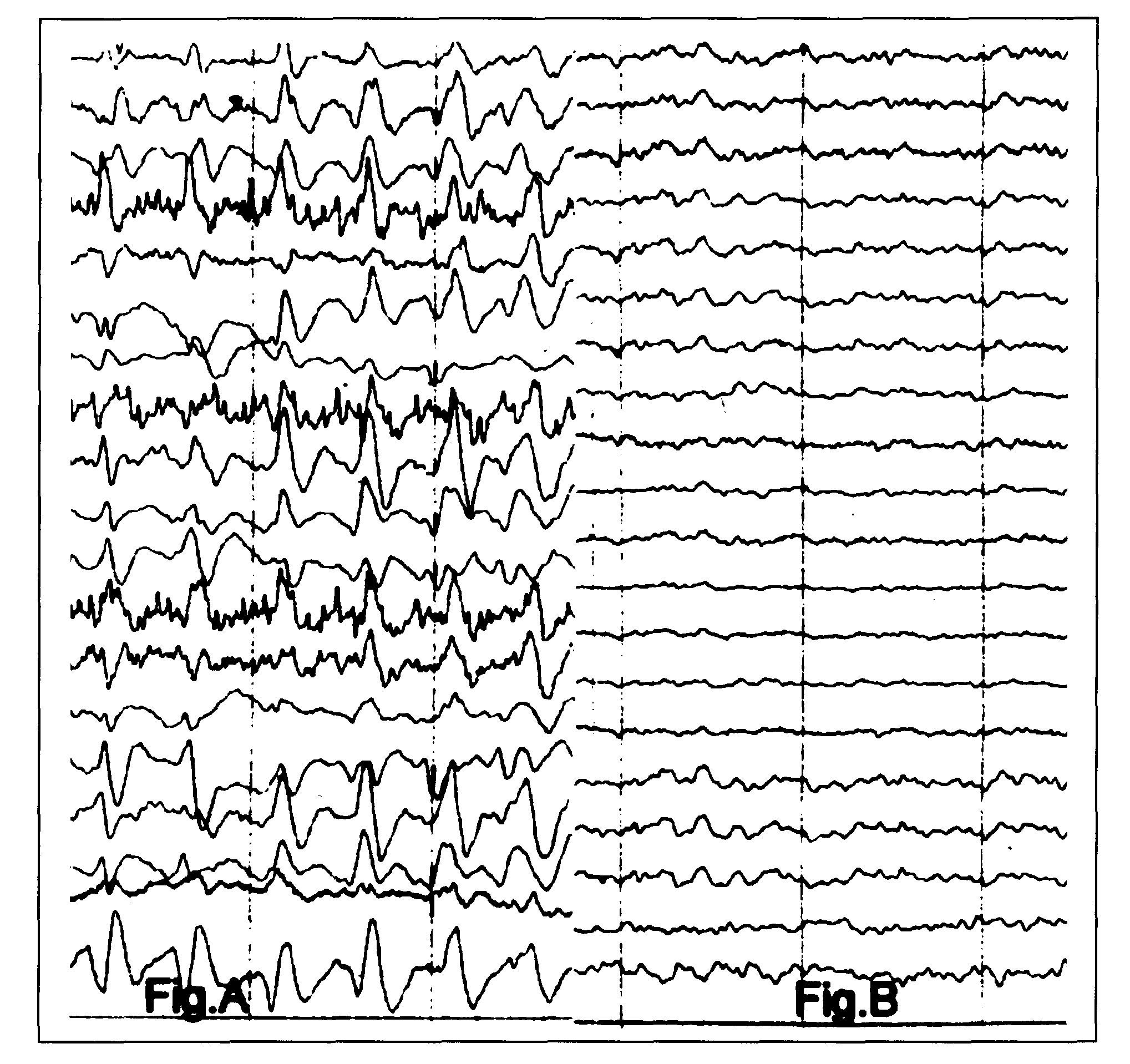
Paciente varón de 78 años de edad con antecedentes patológicos de cardiopatía isquémica, neumopatía crónica, dislipemia y diabetes mellitus tipo II con insuficiencia renal secundaria, en programa de hemodiálisis desde dos años antes. Ingresa en nuestro servicio con un cuadro clínico, analítico y radiológico compatible con neumonía extrahospitalaria, iniciándose empíricamente tratamiento antibiótico ceftriaxona (1 g/24 h ev) y azitromicina (500 mg/24 h vo durante 3 días). A las 72 h del ingreso, dada la persistencia del síndrome febril, se decide sustituir el tratamiento inicial por cefepima (1 g/24 h ev) desapareciendo la fiebre a las 24 horas y mejorando el cuadro clínico. Al cabo de 5 días del cambio de tratamiento y con la neumonía en fase de resolución, el paciente presenta un cuadro clínico de bradipsiquia, desorientación témporo-espacial, presentando una exploración neurológica inicial sin déficits motores ni sensitivos. Analíticamente no presentaba alteraciones metabólicas, salvo las propias de insuficiencia renal, que justificaran el cuadro, por lo que se decidió realizar una tomografía axial computerizada craneal que mostró atrofia córticosubcortical, sin alteraciones en el parénquima cerebral, cerebelo, ni tronco de encéfalo que pudieran justificar el cuadro. Dado el empeoramiento del cuadro neurológico y la aparición ulterior de movimientos mioclónicos generalizados espontáneos y reflejos, se decidió realizar un estudio electroencefalográfico. El EEG objetivo una actividad trifásica punta onda a 2-5 hertzios de voltaje bilateral de predominio frontal, de lateralidad alternante, que aparecía de forma continua, sin cambios clínicos asociados, y que fue compatible con estatus epiléptico no convulsivo. Tras la administración de una dosis única de clonacepam 0,5 mg ev desapareció la actividad eléctrica anormal y mejoró la clínica neurológica (figura 1). Se atribuyó el cuadro al tratamiento con cefepima, procediéndose a la retirada del mismo, administración de valproato durante 3 días y a realizar sesiones consecutivas de hemodiálisis, tras lo cual el paciente presentó una recuperación total de su cuadro neurológico.
Caso 2
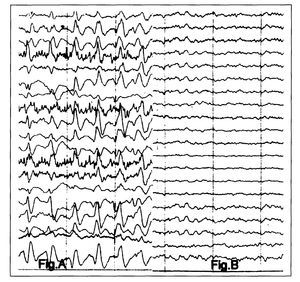
Paciente mujer de 64 años de edad con antecedentes patológicos de hipertensión arterial, amiloidosis primaria, insuficiencia renal crónica secundaria a depósito de amiloide y trasplante renal seis años antes en tratamiento con ciclosporina y corticoides en situación de rechazo crónico y recidiva de la amiloidosis, con cifras de creatinina de 4 mg/dl en el momento del ingreso. Ingresó en el hospital por cuadro de fiebre alta, tos, dolor torácico de características pleuríticas, expectoración purulenta e imagen radiológica compatible con neumonía. Dado que se trataba de una paciente bajo tratamiento inmunosupresor se inició cobertura antibiótica de amplio espectro con cefepima (1 g/12 h ev). A los 6 días del inicio de tratamiento y con mejoría clínica de la neumonía, la paciente presentó un cuadro neurológico con desorientación alo y autopsíquica, con bradipsíquia y lentitud, coincidiendo con ligero empeoramiento de la función renal (creatinina 5,7 mg/dl), aunque sin trastornos fónicos. No se acompañaba de déficits motores ni sensitivos y no presentaba movimientos anormales. Se realizó un estudio electroencefalográfico que fue informado como compatible con estatus epiléptico no convulsivo. Se inició tratamiento con fenitoína y clonacepam durante 4 días, y se retiró la cefepima, con resolución del cuadro a las 48 h. El electroencefalograma de control a los 4 días no presentaba signos de irritación cortical, mostrando únicamente enlentecimiento difuso.
DISCUSIÓN
Cefepima (cefalosporina aminotiazolmetoxamina) es una cefalosporina parenteral de cuarta generación, con actividad in vitro frente a un amplio espectro de bacterias grampositivas y gramnegativas. El espectro de los grampositivos es similar al de la cefotaxima, y el de los gramnegativos al de la ceftazidima, aunque muchos de los gérmenes resistentes a los dos antibióticos, lo son menos a cefepima2. Esta amplia actividad, tanto frente a organismos grampositivos como gramnegativos (pseudomonas aeruginosas, miembros de la familia de las enterobacterias y el estafilococo aureus resistente a cefalosporinas) proporciona la posibilidad de un tratamiento empírico de infecciones severas. Desde su aparición, el uso de este fármaco es cada día más frecuente en pacientes con infecciones graves e insuficiencia renal3.
Cefepima es un fármaco altamente hidrosoluble y sólo en un 16-19% se une a proteínas plasmáticas. Su t1/2 es de alrededor de dos horas y se elimina, sin haberse metabolizado, mediante excreción renal en un 85%, motivo por el cual se recomienda ajustar las dosis en casos de función renal alterada4. Dada su escasa afinidad por las proteínas plasmáticas, así como por su alta hidrosolubilidad, su volumen de distribución (20L) y su peso molecular (480,6) es una molécula fácilmente dializable (68% en 3 horas). La hemodiálisis reduce significativamente la vida media del fármaco desde 13,5 h a 2,3 h, por lo que se requiere una dosis suplementaria post-diálisis para mantener niveles terapéuticos1. En casos de insuficiencia renal, el grado de aclaramiento renal del fármaco es proporcional al aclaramiento de creatinina, de manera que a menor filtrado glomerular menor eliminación del fármaco y por lo tanto mayor semivida del mismo.
Entre los efectos adversos descritos durante la administración de cefepima encontramos mas frecuentemente los trastornos gastrointestinales, como diarrea, y en menor grado náuseas, vómitos o colitis pseudomembranosa. Menos frecuentemente (< I%) se han descrito efectos secundarios dermatológicos (rash cutáneo, urticaria, prurito, síndrome de Stevens-Johnson), hematológicos (eosinofilia, anemia hemolítica, neutropenia, test de Coombs positivo, trombocitopenia), hepáticos (ictericia colestásica, elevación de transaminasas), músculoesqueléticos (artralgias), renales (nefrotoxicidad con elevaciones transitorias del BUN y creatinina, nefritis intersticial), neurológicas (cefalea, nerviosismo y, más raramente, convulsiones), y otros como flebitis, enfermedad del suero o candidiasis.
En los casos de sobredosificación los síntomas principales consisten en hipersensibilidad neuromuscular y convulsiones, los cuales son más frecuentes en pacientes con una función renal disminuida4. En estos casos la hemodiálisis es un buen mecanismo de eliminación del fármaco4.
La aparición de convulsiones se ha asociado a un gran número de agentes antimicrobianos. La actividad epileptogénica de las cefalosporinas está documentada en pacientes y en animales de experimentación y es similar a la observada con penicilinas. El efecto proconvulsivante de estos fármacos es consecuencia de una hiperexcitabilidad neuronal, debida a su acción antagonista competitiva sobre el ácido gamma-aminobutírico (GABA), que es el principal neurotransmisor inhibidor central. Algunos fármacos, como la penicilina, cefalosporinas, aztreonam, carbapenem, fluorquinolonas e isoniacida entre otros, antagonizan la actividad gabaminérgica a nivel del sistema nervioso central produciendo excitación y convulsiones. En concreto, el mecanismo por el cuál las cefalosporinas producen neurotoxicidad es evitando la fijación del GABA a su receptor, dando lugar a la aparición de despolarizaciones paroxísticas5.
En nuestros dos casos, el inicio de la sintomatología no fue en forma de clínica de excitación neuromuscular, sino de aparente inhibición de las funciones superiores, en forma de déficit de atención, bradipsíquia y desorientación, más propios de una encefalopatía metabólica, siendo la posterior aparición de mioclonias lo que orientó hacia un origen epileptógeno del cuadro. Ninguno de los dos pacientes recibían otros fármacos que potencialmente fueran neurotóxicos, o presentaban alteraciones metabólicas que pudieran favorecer el desarrollo del cuadro. Ambos pacientes eran de complexión pequeña e importante pluripatología, lo que podría haber favorecido el desarrollo del cuadro. En ningún momento nuestros pacientes presentaron convulsiones. En los dos casos el diagnóstico lo confirmó el EEG y la clínica desapareció con tratamiento anticonvulsivante durante los días que duró la clínica tras la retirada del fármaco. Asimismo, en uno de los pacientes, la realización de dos hemodiálisis de 4 horas en el plazo de 48 horas contribuyó a la resolución del cuadro. En toda la literatura revisada, únicamente hemos encontrado dos citas de neurotoxicidad por cefepima en pacientes con insuficiencia renal crónica. En ambos casos se administraron dosis elevadas del fármaco y la manifestación clínica fue en forma de convulsiones6,7.
En nuestros dos casos es de destacar que el cuadro fue de estatus epiléptico sin crisis comiciales, a diferencia de lo descrito anteriormente en la literatura6,7, y que los pacientes recibieron dosis aparentemente ajustadas por el grado de insuficiencia renal, siguiendo las recomendaciones de la ficha técnica del producto. Tras una profunda revisión de los estudios farmacocinéticos publicados en la literatura sobre cefepima, hemos podido apreciar una disparidad en la dosificación recomendada del fármaco en presencia de insuficiencia renal (entre 250 y 1.000 mg/24 h para aclaramientos de creatinina < 10 ml/min) (tabla 1), lo que podría explicar la presencia de complicaciones neurológicas a pesar de utilizar dosis aparentemente correctas en nuestros pacientes.
Consideramos necesario que los estudios farmacocinéticos realizados clarifiquen cuál es la dosificación de cefepima adecuada en pacientes con diferentes grados de insuficiencia renal avanzada. Asimismo, recomendamos que ante la presencia de una inhibición de funciones superiores en pacientes con insuficiencia renal crónica que reciban tratamiento con cefepima se considere la posibilidad de una neurotoxicidad por el fármaco y realizar un ECG, para poder diagnosticarla y tratarla precozmente, antes de la presencia de las caraterísticas mioclonias y/o convulsiones.
Figura 1.
Tabla 1. Dosificaciones recomendadas en la literatura de cefepima en insuficiencia renal