Antecedentes: El funcionamiento de las fórmulas para la estimación de tasa de filtrado glomerular (TFG) CKD-EPI y MDRD en pacientes de origen hispano con función renal normal tiene pocos antecedentes y en México requiere validación. Material y métodos: Se incluyeron individuos mexicanos, adultos y previamente sanos. Se recabaron variables clínicas y se determinó el nivel de creatinina sérica para calcular las fórmulas CKD-EPI y MDRD-IDMS. Este resultado fue comparado con el estándar de referencia (TFG medida con Tc99DTPA). Se evaluaron otras variables clínicas que afectaran el funcionamiento de la fórmula CKD-EPI. Resultados: Se incluyeron 97 individuos voluntarios sanos, 55 varones y 42 mujeres; edad promedio 35 años (18 a 73). La creatinina media fue de 0,76 mg/dl (± 0,18). El funcionamiento de CKD-EPI fue significativamente mejor que el de MDRD-IDMS en todas las comparaciones (sesgo, correlación y exactitud). La diferencia entre los sesgos de las fórmulas fue 6,08 ml/min/1,73 m2 (IC 95 % 2,58 a 9,58) (p < 0,001). Las personas con índice de masa corporal (IMC) mayor de 25 kg/m2 presentaron un mejor funcionamiento que el grupo con menor IMC (diferencia de medias 7,39 ml/min/1,73 m2; IC 95 % 1,17 a 13,6; p < 0,02). Ambas fórmulas sobrestimaron la TFG. El IMC se asoció significativamente con el funcionamiento de la fórmula CKD-EPI (β 0,82; IC 95 % 0,085 a 1,56; p = 0,029). Conclusiones: En individuos adultos mexicanos sanos la fórmula CKD-EPI predice mejor la TFGm que la fórmula MDRD-IDMS. El IMC se asocia de manera significativa al funcionamiento de la fórmula CKD-EPI, siendo mejor en aquellos con IMC superior a 25 kg/m2. Ambas fórmulas sobrestiman la TFGm.
Background: The performance of the CKD-EPI and MDRD formulae for estimating glomerular filtration rate (GFR) in patients of Hispanic origin with normal renal function has been poorly explored and requires validation in Mexico. Material and method: We included previously healthy Mexican adults. We obtained clinical variables and determined serum creatinine to calculate the CKD-EPI and MDRD-IDMS formulae. These results were compared with the gold standard (GFR measured by Tc99DTPA). We evaluated other clinical variables that could affect the performance of the CKD-EPI formula. Results: A total of 97 healthy volunteers were included, 55 males and 42 females; the mean age was 35.8 years old (18 to 73). Mean creatinine was 0.76mg/dl (±0.18). CKD-EPI performance was significantly better than MDRD-IDMS in all comparisons (bias, correlation and accuracy). The bias difference between the formulae was 6.08ml/min/1.73m2 (95% CI 2.58 to 9.58) (p<.001). Individuals with a body mass index (BMI) above 25kg/m2 displayed a better performance than the group with a lower BMI (difference of means 7.39ml/min/1.73m2; 95% CI 1.17 to 13.6 p<.02). Both formulae overestimated the GFR. BMI was significantly associated with the performance of the CKD-EPI formula (β 0.82; 95% CI 0.085 to 1.56 p=.029). Conclusions: In healthy Mexican adults, the CKD-EPI formula is a better predictor of the mGFR than the MDRD-IDMS formula. BMI is significantly associated with the performance of the CKD-EPI formula and is better in those with a BMI greater than 25kg/m2. Both formulae overestimate mGFR.
INTRODUCCIÓN
La estimación de la tasa de filtrado glomerular (TFGe) mediante fórmulas se ha convertido en una práctica generalizada a nivel mundial. Por medio de su cálculo se clasifica a los pacientes en diferentes estadios de la enfermedad renal crónica (ERC) y se estima la prevalencia de esta en diversas poblaciones. La TFGe es un desenlace válido en ensayos clínicos y en muchas situaciones en la práctica médica cotidiana. Por otra parte, posee por sí sola un valor pronóstico para la mortalidad o el requerimiento de terapia de sustitución renal1.
El principal antecedente se remonta a 1976, cuando Cockcroft y Gault (CyG) propusieron su fórmula para estimar la filtración glomerular2. Esta, en conjunto con la depuración de creatinina en orina de 24 horas, fue durante muchos años la única alternativa utilizada en la práctica clínica. Sin embargo, ambas determinaciones sobrestiman la función renal3. No fue sino hasta 1999 cuando Levey et al. crearon una nueva fórmula derivada del estudio Modification of Diet in Renal Disease Study (MDRD) en la cual incluyeron factores como: edad, raza, sexo, creatinina sérica, nitrógeno ureico en sangre y albúmina sérica. Dicha fórmula demostró un mejor funcionamiento que la de CyG4,5.
Las limitaciones en la validez de esta fórmula provienen de la población a partir de la cual fue creada, pues la gran mayoría de las personas reclutadas fueron de raza blanca, sin diabetes mellitus (DM) y con TFG menor a 60 ml/min/1,73 m2. El principal sesgo que se demostró fue que el funcionamiento de la fórmula disminuye conforme aumenta la TFG, lo cual sobrestima la prevalencia real de ERC6.
Por ese motivo, el mismo grupo de investigadores creó una nueva fórmula derivada del estudio CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration). En este estudio se analizaron 8254 individuos, de los cuales los datos de 5504 (66,6 %) se utilizaron para la realización de la fórmula y los 2750 (33,3 %) restantes para la validación. El 71 % de las personas incluidas eran consideradas de alto riesgo para ERC y el 29 % presentaba DM tipo 2. Por otra parte, el 60 % eran de raza blanca y la edad promedio fue de 47 años7. Inicialmente fueron tomadas en cuenta las variables del estudio MDRD y de manera adicional se incluyeron: peso, antecedente de trasplante renal y DM tipo 2. Posterior al análisis, se encontraron como variables significativas: edad, género, raza (afroamericano frente a blanco) y creatinina sérica estandarizada, por lo que únicamente estas variables fueron incluidas en la fórmula final7. Como resultado del análisis se observó un funcionamiento similar al de la fórmula MDRD en población con ERC (definida como una TFG < 60 ml/min/1,73 m2), pero mejor en población con TFG > 60 ml/min/1,73 m2.
De gran relevancia epidemiológica fue que tomando como base la National Health and Nutrition Examination Survey (NHANES III), en la que la fórmula MDRD había encontrado 13 % de prevalencia de ERC en los Estados Unidos, con la fórmula CKD-EPI esta prevalencia se redujo al 11 %. Recientemente, tras un seguimiento medio de 14 años posterior a dicha estimación, se encontró que las personas reclasificadas a estadios de mayor daño renal con CKD-EPI tenían una mayor mortalidad cardiovascular. Asimismo, los individuos reclasificados a estadios de menor daño renal presentaron una menor mortalidad cardiovascular, lo que sugiere que la diferencia en clasificación entre MDRD y CKD-EPI obedece a un mejor escrutinio de las personas que realmente tienen ERC8.
Una de las limitaciones en la generalización de estas fórmulas es que muestran su mejor funcionamiento en el grupo de individuos de donde se obtienen. En el año 2010, con base en los diferentes grupos étnicos incluidos en el estudio CKD-EPI, se propuso una fórmula de ajuste para los siguientes grupos raciales: negros, asiáticos, hispanos y blancos. Para la validación interna se tomaron 4014 personas de estudios europeos y 1022 personas de estudios en asiáticos (Japón y China). La fórmula con cuatro variables demostró una mejoría en el funcionamiento en población china, mientras que mostró una pobre validez en asiáticos japoneses. En hispanos no demostró mejoría significativa en su sesgo, concluyendo que la fórmula CKD-EPI de dos niveles (afroamericanos y blancos/otros) puede ser usada de manera confiable en Estados Unidos y Europa, incluidos hispanos que radiquen en dichas regiones9.
Habrá que resaltar ciertos aspectos de la selección de individuos para el grupo étnico de hispanos que viven en los Estados Unidos de América, que podrían no ser equivalentes para la población mexicana. En primer lugar, el paciente hispano (latino) fue agrupado con el nativo americano, con la justificación de que comparten antropológicamente un mismo origen. Otro aspecto es el índice de masa corporal (IMC) promedio de las personas de este grupo, que fue de 31 kg/m2, y que el 54 % tenían un IMC mayor de 30 kg/m2.
Otra cuestión explorada fue la validación de la fórmula CKD-EPI en personas de alto riesgo de evolucionar a ERC, como son los grupos de obesidad, DM tipo 2 y trasplante renal. Ninguna de estas variables aportó cambios significativos al funcionamiento de la fórmula. Cuando se ajustó por peso, existió una leve mejoría del sesgo medio en IMC por debajo de 20 kg/m2 (-3,2 frente a 0,1). Sin embargo, los autores la desestimaron debido a que el estudio de validación tenía mayor cantidad de individuos con IMC bajo en comparación con el original. De esta manera, los autores no recomiendan el ajuste por ninguna de estas variables. Es de llamar la atención la tendencia10, aun cuando discreta, a sobrestimar la TFG en los individuos con IMC por debajo de 20 kg/m2.
Así, podemos concluir que, a pesar de que esta fórmula ha demostrado validez en población latina nacida o residente en los Estados Unidos, no podemos necesariamente extrapolar la información de estos artículos a nuestra población originaria y habitante en México.
El objetivo del presente estudio fue la comparación del funcionamiento de las fórmulas de estimación CKD-EPI y MDRD en población mexicana adulta sana, tomando como estándar de referencia la medición de la TFG mediante Tc99DTPA. De manera secundaria y post hoc, se realizó un análisis de las variables incluidas para valorar su intervención en el funcionamiento de la fórmula CKD-EPI.
MATERIAL Y MÉTODOS
Se trata de un estudio transversal, observacional y abierto para la comparación del funcionamiento de dos fórmulas de estimación de TFG: CKD-EPI y MDRD. El patrón de oro para la determinación de la tasa de filtrado glomerular medida (TFGm) fue el aclaramiento en orina de Tc99DTPA. La administración de Tc99DTPA se inició al término de un período de hidratación con una dosis de carga de 150 μCi en bolo y posteriormente 300 μCi en infusión durante 240 minutos. Después de un período de equilibrio de 60 minutos, se inició la toma de muestras (orina y sangre) cada media hora durante cuatro períodos (para el cálculo de la filtración glomerular se consideraron únicamente los tres últimos períodos 120, 150 y 180 minutos). Las muestras se analizaron por duplicado en un contador de gamma (Packard® COBRA II, EUA), registrando la actividad de un mililitro de cada tubo durante un minuto (cuentas/ml/minuto). Las muestras de orina se obtuvieron por vaciamiento espontáneo y las sanguíneas por venopunción en el brazo contralateral a la infusión. La depuración se calculó con la fórmula U x V / [(P1 + P2 + P3) / 3], siendo U = cuentas en un mililitro de orina, V = volumen urinario de 240 minutos, P1, P2 y P3 = cuentas en plasma al minuto 120, 150 y 180, respectivamente. La TFG fue ajustada a 1,73 m2 de superficie corporal.
Se incluyeron individuos mexicanos, adultos (entre 18 y 75 años) y sin comorbilidades conocidas por historial clínico. Se excluyeron aquellos con creatinina medida mayor de 1,5 mg/dl en estudios previos, alergia al yodo y embarazo. Los criterios de eliminación fueron: retiro de consentimiento informado, datos incompletos (antropométricos o de laboratorio), presencia de alguna comorbilidad o creatinina sérica mayor de 1,5 mg/dl en la muestra de escrutinio. La medición de creatinina que se utilizó fue estandarizada con base en los estándares recomendados11 (método de Jaffe cinético. Syncron System, Beckman Coulter, Ireland). Para la fórmula de estimación MDRD-IDMS se utilizó la ecuación de cuatro variables previamente validada con creatinina estandarizada12. El protocolo fue diseñado según los criterios de la declaración de Helsinki. El presente estudio fue sometido y aprobado por el comité de ética del Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán (INNSZ), en México, Distrito Federal.
Se utilizó estadística descriptiva según el nivel de medición de las variables. Los resultados se muestran como frecuencias y porcentajes para las variables categóricas y como medias con desviación estándar para las variables continuas.
Con base en los parámetros más utilizados para la validación del funcionamiento de las fórmulas de estimación de TFG se utilizaron los siguientes:
a) Sesgo = TFG medida – TFG estimada.
b) Sesgo (%) = (TFG medida – TFG estimada) ÷ TFG medida.
c) Exactitud p(30) = porcentaje de las TFG estimadas alrededor del 30 % de la TFG medida.
d) Correlación de Pearson (r2).
e) Precisión = amplitud del intervalo intercuartilar (IIC).
Es importante recalcar que los resultados del sesgo con signo negativo significan una sobrestimación de la TFGm, mientras que los resultados con signo positivo significan una infraestimación de la TFGm.
Los resultados fueron analizados con prueba T pareada para sesgo y sesgo %, con intervalos de confianza al 95 % (IC 95 %). Para la variable exactitud se utilizó prueba de χ2. Se consideró significativo un nivel de p < 0,05.
Para el análisis de variables que afectan al funcionamiento de la fórmula CKD-EPI, se utilizó regresión lineal múltiple, con el sesgo como variable dependiente. Las variables significativas se analizaron en subgrupos y se compararon todos los determinantes de funcionamiento de la fórmula. Para el análisis de los datos fue utilizado Microsoft Excel 2010 y STATA versión 11.
RESULTADOS
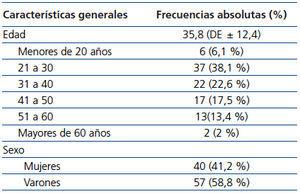
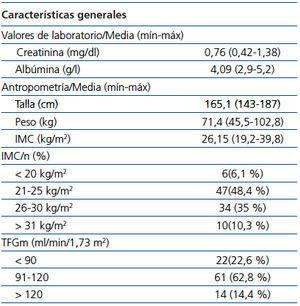
Del mes de abril de 2010 al de junio de 2011 fueron reclutados 120 individuos sanos, de los cuales solo 97 presentaron todos los criterios para el análisis final. La principal razón de eliminación fueron datos incompletos en los laboratorios o de la técnica de medición con Tc99DTPA. En 5 personas la razón de exclusión fue una creatinina sérica superior a 1,5 mg/dl. Las principales características de los individuos incluidos se muestran en la tabla 1.
La edad promedio fue de 35,8 años (mín-máx 18 a 73 a) y la gran mayoría de los participantes se encontró entre 20 y 50 años (78,2 %). Los individuos incluidos eran en su mayoría trabajadores del INNSZ y potenciales donadores renales.
La creatinina promedio fue de 0,76 mg/dl y un 45,3 % de los individuos se encontró con sobrepeso u obesidad. El resto de las variables y sus intervalos se encuentra plasmado en la tabla 2.
La media de la TFGm por Tc99DTPA fue de 102,7 ml/min/1,73 m2. El 75,1 % de los individuos tenían una TFGm superior a 90 ml/min/1,73 m2.
Funcionamiento de las fórmulas
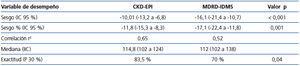
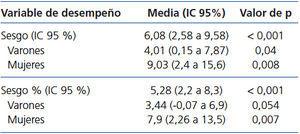
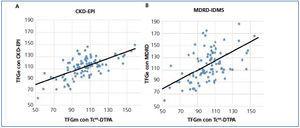
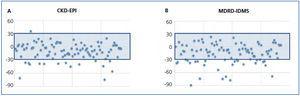
La media de la TFG estimada por CKD-EPI fue de 112,7 ml/min/1,73 m2, mientras que para MDRD fue de 118,8 ml/min/1,73 m2. En todos los puntos de validación presentó un mejor funcionamiento CKD-EPI en comparación con MDRD-IDMS. El sesgo, definido como TFGm – TFGe, para CKD-EPI fue de -10,01 ml/min/1,73 m2, IC 95 % (-13,2 a -6,8), y para MDRD -16,1 ml/min/1,73 m2, IC 95 % (-21,4 a -10,7). Al comparar los sesgos de ambas fórmulas, la diferencia fue de 6,08 ml/min/1,73 m2, IC 95 % (2,58 a 9,58), con significancia estadística (p < 0,001). Asimismo, la correlación para CKD-EPI fue de r = 0,65 y para MDRD-IDMS de r = 0,52 (figura 1). El resto de las variables de funcionamiento se encuentran en la tabla 3 y la tabla 4. La exactitud representada como p(30) fue también superior para CKD-EPI respecto a MDRD-IDMS (figura 2).
Análisis de subgrupos
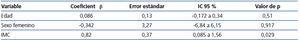
Únicamente el IMC fue significativo en la predicción del funcionamiento de la fórmula CKD-EPI (β 0,82, IC 95 % 0,085 a 1,56; p = 0,029). Ni la edad ni el sexo tuvieron valor significativo en el funcionamiento de la fórmula (tabla 5).
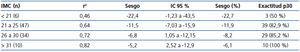
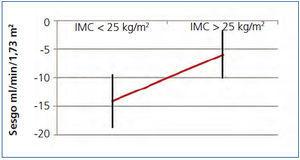
Al dividir los grupos en mayores y menores de 25 kg/m2, nos encontramos con una diferencia en la media del sesgo estadísticamente significativa (diferencia de medias 7,39, IC 95 % 1,17 a 13,6; p < 0,02) (figura 3). Al dividirlo en subgrupos de IMC, el funcionamiento de CKD-EPI mejoró conforme aumenta el IMC, presentando una r2 de 0,46 y de 0,82 en el grupo de IMC menor de 21 kg/m2 y mayor de 30 kg/m2, respectivamente (tabla 6).
Este hallazgo también se encontró en la fórmula MDRD, aunque en menor grado. Los pacientes con IMC mayor de 25 kg/m2 presentaron un sesgo de -12,31, mientras que en IMC por debajo de 25 kg/m2 presentaron un sesgo de -19,9 ml/min/1,73 m2.
DISCUSIÓN
El presente estudio es el primero que intenta comparar el funcionamiento de las fórmulas MDRD-IDMS y CKD-EPI en población mexicana con función renal > 60 ml/min/1,73 m2. El estándar de referencia fue la medición de la TFG mediante Tc99DTPA, el cual fue validado recientemente en individuos mexicanos. En dicho estudio se encontró un sesgo de +3 ml/min/1,73 m2 y una r2 = 0,94, tomando el aclaramiento de inulina como estándar de oro13.
El único antecedente en relación con la validación de fórmulas de estimación en individuos hispanos que sin duda incluye un número relevante de personas de origen mexicano fue el ya mencionado ensayo realizado en los Estados Unidos de América para diferentes grupos étnicos residentes en este país. En dicho estudio agruparon a los individuos indios americanos e hispanos (provenientes de cualquier país de América Latina), en donde un número considerable eran individuos de padres o ancestros mexicanos y/o mexicanos residentes en los Estados Unidos de América. Reunieron a 353 personas y dentro de las características iniciales se encontró un 80 % con sobrepeso u obesidad. Su conclusión con respecto a la validez de CKD-EPI fue que en población hispana residente en los Estados Unidos de América no requeriría de ajuste por su etnicidad y que el nivel de CKD-EPI «blancos y otros» es el que debía ser utilizado de manera confiable9. Sin embargo, aunque la etnicidad pueda ser hispana, el hecho de que se resida en los Estados Unidos y el grado de obesidad de la muestra puede no ser extrapolable a nuestro país. Además, independientemente de antecedentes raciales, el ser emigrante de un país latinoamericano identifica a estas personas como hispanos. Por esa razón era necesario un esfuerzo de reclutamiento de individuos en el mismo país de origen para la validación de las fórmulas de estimación.
En nuestro grupo de estudio, en concordancia con la literatura mundial, el funcionamiento de CKD-EPI fue estadísticamente mejor en todos los rubros de validación respecto a MDRD, hecho que era de esperarse debido a la mayor heterogeneidad de la población donde se creó y validó esta última fórmula.
Al contrastar nuestros resultados con los informados por el estudio original de CKD-EPI, llama la atención la diferencia en el funcionamiento de la fórmula. El estudio de validación interna de CKD-EPI solo informó de los grupos mayor y menor de 60 ml/min/1,73 m2. La media del sesgo en los que tenían más de 60 ml/min/1,73 m2 fue de 3,5 (IC 95 % de 2,6 a 4,5), lo cual fue significativamente mejor que MDRD, que presentó un sesgo de 10,6 (9,8 a 11,3), una diferencia puntual7 de 7,1 ml/min/1,73 m2. En el estudio de validación externa sí se reportaron estratos de 90 a 119 y más de 120 ml/min/1,73 m2. En esos dos rubros, el funcionamiento de la fórmula continuó siendo muy destacado. En el grupo de 90 a 119 ml/min/1,73 m2 el sesgo de CKD-EPI fue de 1,9 (IC 95 % 0,2 a 4), mientras que para MDRD fue de 10 (IC 95 % 6,9 a 11,3). En el estrato de > 120 ml/min/1,73 m2 se encontró para CKD-EPI -2,9 (-5,1 a -0,1) y para MDRD -8,0 (-9,8 a -2,7)14. Estos datos, al compararlos con nuestros resultados, demuestran un funcionamiento de la fórmula CKD-EPI en nuestra población similar al de MDRD en los Estados Unidos, y claramente distante del funcionamiento de CKD-EPI en esa población.
Recientemente fue publicado un estudio de validación de una fórmula CKD-EPI basada en cistatina C por el mismo equipo de investigadores15. Un dato interesante de este fue que en el grupo de TFG superior a 90 ml/min/1,73 m2 se encontró un sesgo promedio de 11,1 (IC 95 % 8,0 a 12,5), una precisión definida como IIC 25 (21,6 a 28,1) con exactitud (p30) de 92 %. Estos datos son muy similares a los que obtuvimos en nuestro grupo de estudio, por lo que creemos que el funcionamiento de CKD-EPI en nuestra población es aceptable.
En un análisis post hoc, al observar la diferencia entre el funcionamiento de la fórmula en nuestro estudio y el estudio original, se realizó un análisis en el que solo el IMC intervino significativamente en el funcionamiento de la fórmula CKD-EPI. Al analizarlo por subgrupos, claramente todos los rubros de funcionamiento fueron mejorando conforme el IMC iba aumentando (tabla 6). Al dividirlos en grupos mayor y menor de 25 kg/m2, la diferencia fue estadísticamente significativa. Esto representa una posible explicación del funcionamiento de la fórmula CKD-EPI en nuestro estudio, lo cual, como ya se comentó, era de esperarse debido a que el grupo de validación original incluía personas de etnicidad latina (nativos americanos e hispanos) en su mayoría con obesidad9.
Un hecho interesante es la tendencia de ambas fórmulas para sobrestimar la TFGm, contrario a lo que sucede en los Estados Unidos y Europa. Dicho fenómeno también había sido descrito en poblaciones orientales y en Sudáfrica, en donde el sesgo (TFGm – TFGe) se reportó en -35 ml/min/1,73 m2 en promedio, en el grupo de TFGm superior9 a 90 ml/min/1,73 m2. En nuestro estudio, este comportamiento de sobrestimación fue disminuyendo conforme la TFGm aumentaba y en el rango de TFGm superior a 120 ml/min/1,73 m2 se invirtió el signo, siendo el único rubro en donde se subestimó la TFG (sesgo promedio +13,9). Estos datos, aunque interesantes, poseen un valor limitado por el número de individuos. Sin embargo, marcan un antecedente de comportamiento de la fórmula CKD-EPI en distintos rangos de TFGm. De actuar de la misma manera en TFGm más bajas, se correría el riesgo de subestimar la prevalencia de ERC, lo cual tendría una importancia mayúscula.
El presente estudio muestra como limitación relativa el número de personas incluidas, a pesar de lo cual los resultados son sólidos y significativos y permiten la validación de estas fórmulas de estimación. Una segunda limitación relativa es que no podemos saber si el uso de la fórmula impactará de algún modo en la detección de ERC, debido a que no es un estudio diseñado para ello y en él se incluyeron por diseño individuos sanos. En virtud de la tendencia a sobrestimar la TFG que se observó consistentemente en CKD-EPI y MDRD-IDMS, en estudios posteriores es indispensable la validación en grupos con menor TFG para evitar el subdiagnóstico de ERC. Una tercera limitación es el reclutamiento en un solo centro hospitalario (INNSZ), que, aunque recibe pacientes y personal de todo el país, impide hasta cierto punto la generalización de los datos obtenidos.
CONCLUSIONES
La fórmula de estimación de TFG por CKD-EPI presentó un funcionamiento superior a MDRD-IDMS en sujetos mexicanos sanos con función renal normal. Esto va acorde a lo informado en la literatura, aunque menor a lo publicado originalmente. El IMC impactó de manera significativa en el funcionamiento de la fórmula CKD-EPI, siendo significativamente mejor en aquellas personas con IMC superior a 25 kg/m2. Las dos fórmulas sobrestiman la TFGm, a diferencia de en los afroamericanos y blancos, pero acorde con el comportamiento en población de Japón y Sudáfrica. Debido a las implicaciones epidemiológicas, es importante realizar un estudio en TFG inferiores y tomar en cuenta el probable impacto del IMC.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Tabla 1. Características generales de la población estudiada
Tabla 5. Análisis de regresión lineal para el desempeño de CKD-EPI
Tabla 6. Funcionamiento de la fórmula CKD-EPI en diversos estratos de índice de masa corporal
Figura 3. Funcionamiento de CKD-EPI en índice de masa corporal mayor y menor de 25.
Tabla 2. Valores de laboratorio y antropométricos
Tabla 3. Variables de funcionamiento de las fórmulas de estimación frente a tasa de filtrado glomerular medida con Tc99DTPA
Tabla 4. Diferencia del funcionamiento (sesgo y sesgo %) entre CKD-EPI y MDRD-IDMS basada en el género
Figura 1. Gráfica de correlación entre la tasa de filtrado glomerular medida con Tc99DTPA y las fórmulas de estimación.
Figura 2. Exactitud p(30) de CKD-EPI (A) y MDRD-IDMS (B).