Introducción: La fibrosis retroperitoneal idiopática es una entidad clínica de presentación poco frecuente, que suele cursar con uropatía obstructiva por atrapamiento ureteral por el tejido fibroso e inflamatorio crónico, constituido por miofibroblastos de disposición perivascular. En los últimos años, el pronóstico parece haber mejorado con el tratamiento médico inmunosupresor y con las intervenciones urológicas de liberación de los uréteres. Hemos revisado los pacientes diagnosticados de fibrosis retroperitoneal idiopática en nuestro centro con el objetivo de revisar el motivo de presentación clínica, de afectación renal y extrarrenal, el tratamiento realizado y la evolución clínica seguida. Han sido nueve enfermos no neoplásicos, no tratados previamente con radioterapia y sin administración previa de gadolinio en presencia de insuficiencia renal avanzada. Seis de ellos tienen diagnóstico histológico y tres radiológico. Han sido tratados con prednisona, 1 mg/kg/día durante tres meses, y la posibilidad de colocación de catéteres endoluminales doble J. El 89% de estos pacientes ha seguido una buena evolución sin insuficiencia renal crónica progresiva. Las recidivas han sido frecuentes a lo largo de su seguimiento.
Idiopathic retroperitoneal fibrosis is a rare disease often causing obstructive uropathy because the fibrosis entraps the ureters. The retroperitoneal tissue is constituted by a fibrous component and a chronic inflammatory infiltrate with the former characterized by miofibroblasts. The infiltrate displayed perivascular. Last years, the immunosuppressive therapy and the decompression of obstructive renal failure have improved the prognostic. We reported 9 patients with Idiopathic retroperitoneal fibrosis in a Centre. We evaluate clinical symptoms at the presentation with the signs of renal and non-renal involvement. We evaluate the achieved therapy and the follow-up. All 9 patients had a radiological and/or histological diagnosis in the absence of malignancy, previous radiotherapy or gadolinium’s administration with severe renal failure. The patients were treated with 1 mg/kg/day of prednisone three months and possibly the insertion of ureteral catheters. 89% patients have a high rate of initial success without renal failure, despite frequent disease relapse. A patient developed progression of the fibrosis.
Introducción
La Fibrosis retroperitoneal idiopática (FRI) es una entidad clínica de presentación poco frecuente que suele cursar con uropatía obstructiva. El tejido fibroso de la FRI está formado por un infiltrado inflamatorio caracterizado por miofibroblastos, que se dispone de manera perivascular y contiene linfocitos, macrófagos, células plasmáticas y eosinófilos1,2. Los uréteres suelen quedar atrapados en ese tejido fibroso, siendo la causa de la uropatía obstructiva y de la consiguiente pielonefritis crónica ascendente3. En la última década parece haber mejorado el pronóstico de esta enfermedad con distintos tratamientos ensayados y con los procedimientos derivativos de las vías urinarias.
Nosotros revisamos retrospectivamente 9 enfermos diagnosticados de FRI en un único centro, habiendo descartado los pacientes con fibrosis retroperitoneal asociada a neoplasias, radioterapia o administración previa de derivados de gadolinio en presencia de insuficiencia renal avanzada. Revisamos la sintomatología que ha conducido al diagnóstico, el tratamiento realizado y el curso clínico que han presentado.
Material y métodos
Hemos revisado retrospectivamente los pacientes diagnosticados de FRI, en los últimos 16 años, en el Centro Corporación Sanitaria Parc Taulí de Sabadell, cuya área asistencial abarca 400.000 habitantes. Se ha realizado un seguimiento clínico hasta el 31-12-08. Los objetivos del trabajo son: 1) la revisión del motivo de presentación clínica que conduce al diagnóstico de FRI, además de la edad y género del paciente; 2) el tipo de afectación renal si la hubiere; 3) el tipo de afectación extrarrenal también en caso de existir; 4) el tratamiento farmacológico realizado y las maniobras urológicas derivativas, si se hubieran efectuado; 5) la evolución clínica seguida: tiempo de seguimiento y complicaciones presentadas.
Se han descartado todos los pacientes con antecedentes de neoplasia y/o de radioterapia previa. Se han considerado los antecedentes farmacológicos previos al diagnóstico, especialmente de ergóticos, betabloqueantes y gadolinio, y los antecedentes de aneurisma de aorta e intervenciones quirúrgicas retroperitoneales previas.
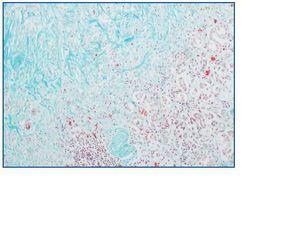
El criterio diagnóstico ha sido el histológico: el tejido biopsiado ha tenido que demostrar una fibrosis con infiltrado inflamatorio con células linfoplasmocitarias y macrófagos, con predominio de disposición perivascular, y bandas de colágeno de depósito irregular (Figura 1). En caso de diagnóstico únicamente radiológico, ha sido obligada la visualización de una banda fibrótica periaórtica o alrededor de los vasos ilíacos. En ambos casos se descartan bajo criterios clínicos y analíticos, enfermedades infecciosas (especialmente la tuberculosis en nuestro contexto), neoplásicas (especialmente síndromes linfoproliferativos), sarcoidosis y autoinmunes.
Se ha determinado la función renal en el momento del diagnóstico y del último control clínico, con fecha límite a 31-12-08; para ello se ha determinado la creatinina plasmática en mg/dl en ambos tiempos. Se ha comprobado la existencia de uropatía obstructiva mediante ecografía y/o scanner abdominales.
En el momento del diagnóstico, se ha comprobado la afectación abdominal no nefrourológica, con especial atención a la posibilidad de afectación vascular (aorta y/o ilíacas) y digestiva (vía biliar y tubo digestivo), mediante ecografía y/o scanner abdominal, además de exploraciones pertinentes en caso de sintomatología sugerente.
El curso evolutivo ha consistido en controles clínicos semestrales que han abarcado las determinaciones analíticas de VSG, hemograma, función renal (creatinina y filtrado glomerular) y hepática (GOT, GPT, gammaGT, fosfatasas alcalinas), colesterol, triglicéridos, proteínas totales y PCR, y en orina: proteinuria y sedimento. Aunque no hubiera empeoramiento de la función renal, anualmente se han realizado controles radiológicos abdominales mediante scanner.
Se ha dedicado especial atención a la posibilidad de aparición de complicaciones, sobretodo vasculares (isquemia arterial y/o trombosis venosa sobre extremidades inferiores), urológicas (aparición o empeoramiento de la hidronefrosis si ya existía, infecciones urinarias, hidrocele, varicocele) y digestivas (afectación hepato-biliar, pancreática).
Resultados
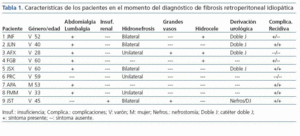
Entre el 1-10-1991 y el 31-12-2008, se han diagnosticado en nuestro Centro 9 pacientes de FRI. De estos, 6 tienen diagnóstico histológico y 3 radiológico mediante scanner y resonancia magnética. En todos ellos y especialmente en estos 3 se han descartado otras posibilidades diagnósticas de FRI secundaria. Tal y como se aprecia en la tabla 1, han sido 8 varones y 1 mujer, de edad media, en el momento del diagnóstico, de 47,7 años (28-60). Se ha incluido un paciente diagnosticado ya en 1982 con posterior recidiva a partir de 1995, un caso con antecedente de cirugía de injerto vascular aortobifemoral.
Se han descartado todos los pacientes con antecedentes previos o concomitantes con el diagnóstico de neoplasias.
La forma de presentación más frecuente fue el dolor abdominal y/o lumbar que fue el motivo de consulta médica en el 67% de los casos. En el momento del diagnóstico los pacientes presentaban insuficiencia renal en un 33% de los casos, afectación renal obstructiva unilateral en un 33% y bilateral en el 44% de ellos, no existiendo afectación renal inicial en el 22% de los casos. Un tercio de los pacientes varones (33%) presentaban inicialmente hidrocele uni o bilateral y un 22% una trombosis venosa profunda en extremidades inferiores.
Se realizó tratamiento con prednisona 1 mg/Kg/día durante tres meses con reducción posterior en 8 de los 9 casos. Se colocaron catéteres doble J en los uréteres de los 7 pacientes que presentaron hidronefrosis; en uno de ellos la derivación urológica inicial fue una nefrostomía.
El seguimiento medio de los pacientes fue de 89,4 meses (26-156). Dos pacientes no presentan recidiva sintomatológica, aunque persiste la banda fibrótica (más disminuida) en los controles radiológicos mediante scanner abdominal, a lo largo del seguimiento, que ha sido en estos pacientes, de 40 y 156 meses, respectivamente. Los 3 pacientes con diagnóstico radiológico, no histológico, han sido seguidos durante 69, 110 y 156 meses, respectivamente. El paciente seguido durante 110 meses es el que presenta antecedente de cirugía vascular previa.
Un tercer paciente, el único no tratado con prednisona y con el antecedente de cirugía vascular, tampoco ha presentado recidiva clínica, persistiendo la banda periaórtica radiológica.
Cinco enfermos tratados con prednisona se han hecho corticodependientes, pues siguen presentando recidivas periódicamente. Un paciente inició tratamiento sustitutivo renal mediante hemodiálisis a los 48 meses del diagnóstico de FRI, la cual cursó con brotes clínicos y recidivas frecuentes. Falleció 10 años después en diálisis por complicaciones cardiovasculares; nunca se le practicó un trasplante renal al rechazar la posibilidad de tener que llevar una derivación urológica percutánea del injerto. No presentó otras complicaciones relacionadas con la FRI mientras estuvo en tratamiento sustitutivo renal. En total, el 62,5% de los pacientes son corticodependientes.
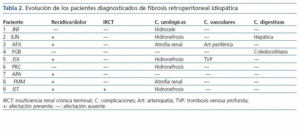
Exceptuando el paciente con mal pronóstico que inició hemodiálisis, los otros 8 pacientes presentaron las complicaciones referidas en la tabla 2. Un paciente que presentó predominio de afectación fibrótica peribiliar presentó coledocolitiasis como complicación a lo largo del seguimiento. Otro paciente también presentó en una biopsia hepática, realizada por colostasis disociada, lesiones de col angitis esclerosante y puentes de fibrosis hepática, pero no concluyentes de cirrosis. Este mismo enfermo había presentado seis años antes del diagnóstico de FRI, un episodio de pancreatitis aguda y paniculitis cutánea, por lo que se insistió especialmente en el diagnóstico diferencial con alguna vasculitis y la sarcoidosis.
Los dos pacientes con atrofia renal derecha ya tenían esa atrofia en el momento del diagnóstico. Uno de ellos presenta hidronefrosis contralateral por lo que ha sido tratado con cateterización ureteral izquierda; el otro paciente no ha presentado afectación contralateral izquierda en ningún momento.
Dos pacientes han presentado obstrucciones arteriales a nivel ilíaco, aunque uno de ellos con una arteriosclerosis endoluminal importante. Un paciente presentó como complicación una trombosis venosa femoropoplítea a lo largo del seguimiento.
Además, como complicaciones debidas, no tanto a la FRI, sino al tratamiento con prednisona, un paciente presentó obesidad, cushing esteroideo y síndrome de apnea nocturna.
Discusión
El término fibrosis retroperitoneal abarca distintas entidades fisiopatológicas que tienen en común el proceso final de generar fibrosis del espacio retroperitoneal. Ocasionan insuficiencia renal obstructiva por afectación ureteral uni o bilateral, potencialmente reversible, debiendo ser consideradas en el diagnóstico diferencial de toda uropatía obstructiva no explicada.
El sustrato anatomopatológico de la enfermedad radica en un proceso inflamatorio crónico pero inespecífico, con abundancia de macrófagos2 y con la característica de la distribución perivascular, en general, periaórtica1.
La mayoría de los pacientes afectos de fibrosis retroperitoneal tienen una causa idiopática, pero existe un 30% de casos asociados clásicamente a distintos factores como fármacos (ergóticos y betabloqueantes son los descritos con mayor frecuencia), neoplasias, aneurismas de aorta, colagenopatías y vasculitis4-8. Ocho de los 9 pacientes presentados en nuestra serie tienen una causa idiopática. Un enfermo tenía el antecedente de intervención aortoilíaca tres años antes, considerándose muy dudosa la relación causa-efecto en este caso, por lo que también la consideramos idiopática.
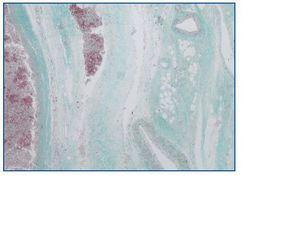
Un 15% de los pacientes tienen afectación fibrosa extraretroperitoneal9 (Figura 2); así, todos los órganos de la cavidad abdominal pueden ser envueltos por el proceso fibroso (colangitis esclerosante, páncreas y órganos pélvicos son los descritos con mayor frecuencia). También fuera del abdomen se han descrito casos de fibrosis mediastínica, tiroiditis de Reidel, pseudotumor orbitario, seno maxilar, etc., todo ello como parte de síndromes de fibroesclerosis multifocal10-12.
Excluimos el caso de un paciente con el antecedente de la administración de gadolinio, el cual le ocasionó una afectación fibrótica sistémica, cuyo cuadro clínico ha sido descrito, en los últimos años, como Fibrosis sistémica nefrógena13-15.
Seis de nuestros casos fueron diagnosticados histológicamente, descartándose procesos neoplásicos (linfoma, sarcoma) e infecciosos (tuberculosis), en todos ellos incluidos los tres diagnosticados radiologicamente. Hemos descartado a los pacientes con diagnóstico concomitante de neoplasia (el carcinoma de células transicionales de vías urinarias ha sido el más frecuente) y/o radioterapia. El scanner abdominal y sobretodo la resonancia magnética, son las exploraciones de elección orientativas del diagnóstico de FRI3,16.
Tanto la edad media de presentación como el predominio de afectación en varones de nuestros casos se corresponde con las de otras series3,16: edad media de 47,7 años en nuestro caso frente a los 56 años de otros, y el predominio de varones del 89% frente al 86 y 63% respectivamente, en otros3,16.
El dolor abdominal y/o lumbar ha sido la forma de presentación más frecuente (67%); ello también concuerda con otros autores. Habitualmente el dolor suele acompañarse de otra sintomatología inespecífica como astenia, anorexia, pérdida de peso y febrícula, lo que junto a la imagen radiológica, obliga al diagnóstico diferencial con otros procesos como síndromes linfoproliferativos, sarcomas, sarcoidosis, vasculitis, etc. Por tanto, el diagnóstico histológico muchas veces se hace imprescindible. En nuestro caso, los cuatro últimos enfermos presentados han sido diagnosticados a través de punción-biopsia dirigida por scanner, con buenos resultados. Podría ser el método de elección en el futuro. Corradi y cols3 obtienen las muestras histológicas a partir de laparotomías o laparoscopias, aprovechando las ureterolisis liberadoras, en sus 24 pacientes. Van Bommel y cols que también describen 24 pacientes tan sólo biopsian a dos de ellos, siendo el diagnóstico realizado mayoritariamente con criterios radiológicos16. Moroni y cols confirman el diagnóstico histológicamente en 8 de sus 17 pacientes a través de biopsias obtenidas mediante laparotomías por ureterolisis y en un caso a través de laparoscopia17.
El 77,8% de nuestros pacientes presentaban afectación renal por uropatía obstructiva. El 33% de los varones presentaban también, inicialmente, un hidrocele.
Además de la afectación renal, la vascular es la más frecuente en el momento del diagnóstico (22%) y a lo largo del seguimiento (33%). La afectación arterial por compromiso fibrótico extravascular ha sido algo más frecuente que la venosa.
La colangitis esclerosante se ha presentado en el momento del diagnóstico en un paciente y en otro, a lo largo del seguimiento (22% en total). Este último paciente requirió especial diagnóstico diferencial con procesos vasculíticos, sarcoidosis y secuelas de pancreatitis, por sus antecedentes seis años antes de haber presentado un brote de pancreatitis aguda, no necrohemorrágica, y paniculitis.
En otras series se describe con mayor frecuencia la afectación vascular17, arterial o venosa, aunque se hace referencia a afectación radiológica (65% de sus casos) y no clínica como en nuestro caso (44%) contabilizando el momento de presentación y el seguimiento). En la gran mayoría de nuestros casos la banda fibrótica abarcaba los grandes vasos abdominales, aorta o vena cava inferior. Corradi y cols3 describen un 17% de afectación vascular en la presentación de la enfermedad. Van Bommel y cols16 describen un 25% de casos con afectación vascular inicial, aunque con clínica sólo en el 8,3%. En estas series la afectación biliar, hepática, pancreática no está referenciada.
El tratamiento que se realiza en esta entidad consiste en la administración de prednisona y ureterolisis en los casos de atrapamiento ureteral17. Las series de pacientes tratados, como la nuestra, son retrospectivas y abarcan escasos enfermos como para sacar conclusiones significativas, pero parece que la inmunosupresión asociada a procedimientos derivativos urológicos, sería el tratamiento de elección. La inmunosupresión se basa en la corticoterapia, aunque en algunos casos se asocia la administración de azatioprina, ciclofosfamida y/o tamoxifeno17,18, sin que quede demostrado que estos últimos inmunosupresores aporten un mejor pronóstico a lo largo del seguimiento. Marcolongo y cols18 en una serie de 26 pacientes tienen buenos resultados con prednisona más azatioprina. En un futuro, tratamientos que inhiban la proliferación de fibroblastos o su apoptosis, como el interferón, podrían ser electivos.
El seguimiento medio de nuestros pacientes de 89,4 meses es importante, aunque la serie sea corta. Nos permite aconsejar un manejo conservador de los pacientes con la administración de prednisona y la derivación urológica mediante el cateterismo ureteral con catéteres doble J, insertados en general a partir de nefrostomías previas o por vía ascendente. Este largo seguimiento permite también descartar la posibilidad de fibrosis retroperitoneal secundarias, especialmente a procesos linfoproliferativos y linfomas de bajo grado. Oshiro y cols19 insisten especialmente en esta posibilidad.
Concluimos que la FRI es una entidad clínica de presentación poco frecuente, de predominio en varones sobre los 50 años de edad, cuyo diagnóstico histológico puede ser realizado a través de biopsias percutáneas bajo control radiológico de scanner abdominal, y que su tratamiento, por su carácter patogénico, se basa hoy por hoy en la administración de corticoterapia. La derivación urológica ha de ser manejada conservadoramente mediante los procedimientos menos invasivos posibles como los catéteres doble J. Las recidivas suelen ser frecuentes, y han de ser tratadas de nuevo con prednisona, y posiblemente de nuevo con colocación de catéteres endoureterales. El pronóstico actual con estas medidas suele ser satisfactorio.
Tabla 1.
Tabla 2.
Figura 1.
Figura 2.