Koopmans CM, Bijlenga D, Groen H, Vijgen SM, Aarnoudse JG, Bekedam DJ, et al. Induction of labour versus expectant monitoring for gestational hypertension or mild pre-eclampsia after 36 weeks’ gestation (HYPITAT): a multicentre, open-label randomised controlled trial. Lancet 2009;374(9694):979-88.
Tipo de diseño y seguimiento
Ensayo clínico abierto multicéntrico. Seguimiento hasta 6 semanas después del parto.
Asignación Asignación aleatoria por sistema informático en red. Asignación 1:1 por bloques y estratificada por centro, paridad y presencia de hipertensión arterial (HTA) gestacional o preeclampsia.
Enmascaramiento No enmascarado.
Ámbito El estudio incluyó a 38 hospitales de Holanda en las fechas comprendidas entre octubre de 2005 y marzo de 2008.
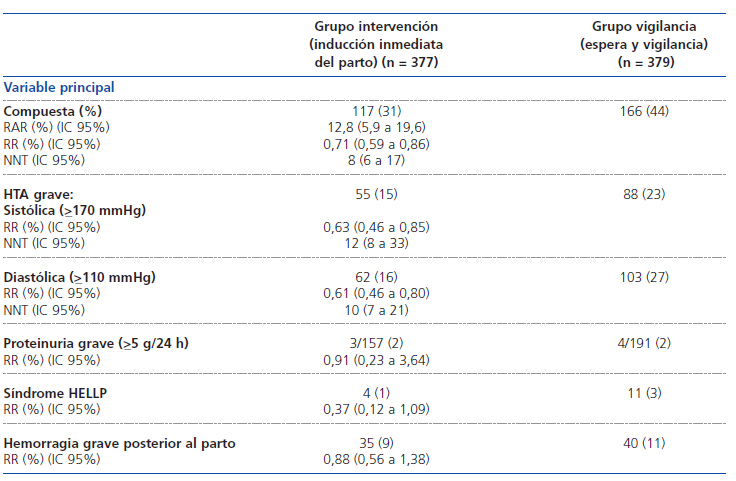
Pacientes Mujeres con gestación única y presentación cefálica diagnosticadas de HTA gestacional (presión arterial diastólica [PAD] igual o superior a 95 mmHg) o de preeclampsia ligera (PAD igual o superior a 90 mmHg y proteinuria 2+, o proteinuria mayor de 0,3 g/día, o cociente proteínas/ creatinina en una muestra mayor de 30 mg/mmol). Fueron excluidos los casos de HTA gestacional grave (PA igual o superior a 170/110 mmHg) o de preeclampsia grave (PA igual o superior a 170/110 mmHg o proteinuria igual o superior a 5 g/24 h) y también las mujeres con HTA crónica, diabetes mellitus gestacional que precisara insulina, enfermedad cardiovascular (CV) o renal crónica (ERC) previas, cesárea previa, diuresis inferior a 500 ml/24 h, edema pulmonar, retraso de crecimiento fetal intrauterino y registro fetal patológico. Se incluyeron 756 casos, 377 fueron asignadas a la inducción del parto antes de 24 horas y 379 fueron seguidas mediante monitorización estricta hasta su parto espontáneo. Otras 397 mujeres rechazaron la aleatorización, pero autorizaron la utilización de sus registros médicos.
Intervenciones Grupo intervención (GI): se indujo el parto (en lo posible por vía vaginal) en las primeras 24 horas después de la aleatorización. Grupo vigilancia (GV): seguimiento mediante controles frecuentes de PA, detección de proteinuria y monitorización del crecimiento fetal.
Variables de resultado Variable primaria compuesta por:
a) Mortalidad materna. b) Morbilidad materna (eclampsia, HELLP, edema pulmonar, abruptio placentae o enfermedad tromboembólica). c) Progresión a enfermedad grave (PA igual o superior a 170/110 mmHg o proteinuria igual o superior a 5 g/24 h). c) Hemorragia posterior al parto grave (pérdida superior a 1 l en las primeras 24 h).
Variables secundarias: Mortalidad y morbilidad neonatal (puntuación APGAR inferior a 7 a los 5 minutos, pH de arteria umbilical inferior a 7 o ingreso en UCI de neonatología) y necesidad de cesárea.
Tamaño de la muestra El tamaño de la muestra se estimó a partir del dato del 12% de complicaciones maternas (del Registro Perinatal en Holanda) en el grupo de monitorización expectante y una reducción esperada al 6% para el parto inducido. La muestra estimada fue de 720 casos, 360 por grupo de tratamiento con un poder del 80% y un error tipo 1 del 5%. Se presumieron un 5% de pérdidas o violaciones del protocolo, por lo que la muestra final fue de 750 mujeres. Los datos se analizaron por intención de tratar.
Promoción Financiado con una beca de ZonMw, institución holandesa para la Investigación y Desarrollo de la Salud, que no participó en el diseño del estudio ni en la recogida, análisis o interpretación de los datos. Todos los autores declaran ausencia de conflicto de intereses.
ANÁLISIS BASAL DE LOS GRUPOS Ambos grupos fueron homogéneos en relación con los datos básicos. En ambos grupos, aproximadamente dos tercios correspondían a HTA gestacional y un tercio a preeclampsia ligera.
ANÁLISIS EVOLUTIVO DE LOS GRUPOS El tiempo transcurrido entre la aleatorización y el parto fue de 0,79 en el GI y de 6,3 días en el GV (p <0,0001) y la edad gestacional en el momento del parto fue de 38,7 (37,9 a 39,8) y de 39,9 (38,9 a 40,4) semanas, respectivamente (p <0,0001).
Objetivo primario La diferencia se debió, fundamentalmente, a una menor progresión a enfermedad grave a expensas de cifras de PA en el GI (23 frente al 36%) (RR 0,64; IC 95% 0,51 a 0,80; p <0,0001). No hubo casos de mortalidad materna, eclampsia, ni de abruptio placentae en ningún grupo. Hubo una menor tendencia a presentarse el síndrome de HELLP en GI (p = 0,07). En el análisis por subgrupos, no se observó beneficio de la inducción precoz del parto en los casos con gestación anterior a la semana 37. Dicho beneficio fue mayor en nulíparas y en los casos de preeclampsia.
Objetivos secundarios No hubo casos de mortalidad ni diferencias en morbilidad neonatal (24 frente a 32, RR 0,75; IC 95% 0,45 a 1,26, p = 0,28), aunque el peso fetal fue 270 g (>8%) menor en el GI. El porcentaje de cesáreas tendió a ser menor en el GI (54 frente a 72, RR 0,75; IC 95% 0,55 a 1,04, p = 0,085).
Efectos secundarios No hubo diferencias importantes en la incidencia de efectos adversos maternos o neonatales entre los dos grupos. La necesidad de ingreso materno en una UCI fue algo menor en el GI (6 frente a 14, RR 0,43, IC 95% 0,17 a 1,08, p = 0,06).
CONCLUSIONES DE LOS AUTORES
En mujeres con HTA gestacional (PAD igual o superior a 95 mmHg) o preeclampsia ligera y un embarazo a término (semana igual o superior a 37), la inducción inmediata del parto debería aconsejarse en todos los casos, ya que se asocia con un menor riesgo de complicaciones maternas como HTA grave y síndrome HELLP, además de reducir el número de cesáreas, sin aumentar la morbimortalidad fetal.
COMENTARIOS
La HTA complica el 6-8% de todas las gestaciones y es una causa importante de morbimortalidad materna y fetal. A partir de la semana 36-37 se estima que la gestación de una mujer hipertensa podría finalizarse, pues es posible que el beneficio de esta decisión (prevención de morbilidad materna) supere los riesgos de limitar en 3-4 semanas la maduración fetal. En los casos de HTA gestacional grave o de preeclampsia grave, esta postura está universalmente aceptada. Sin embargo, en los casos leves hay poca evidencia. Este ensayo muestra que la inducción precoz del parto disminuye la aparición de cifras de PA iguales o superiores 170/110 mmHg que pueden asociarse con riesgo elevado de complicaciones maternas, así como una tendencia a menor número de cesáreas, quizá porque se habían prevenido embarazos de alto riesgo, y una tendencia a reducir los casos de síndrome de HELLP. Estos datos apoyarían la indicación de inducir inmediatamente el parto en todas las gestaciones a término. El estudio presenta algunas limitaciones: su diseño del mismo fue abierto, con el consiguiente riesgo de sesgos de información, más aún cuando el número de investigadores es alto, y el número de casos incluido fue pequeño1. La tercera parte de la población inicialmente seleccionada para el ensayo rechazó la aleatorización. Hay que señalar que en un 21% de casos en el GI el parto se retrasó 2-3 días. Es llamativa la escasa incidencia de complicaciones graves en ambos grupos. Esto puede revelar un excelente seguimiento de la gestación en Holanda, pero contrasta con la elevada incidencia de HTA grave (PAD igual o superior a 110 mmHg, 16% en el GI y 27% en el GV) en la muestra. Sin embargo, hay dos importantes puntos del diseño que limitan la validez del presente estudio. En primer lugar, señalar la heterogeneidad de la población estudiada; dos tercios de la muestra corresponden a HTA gestacional y un tercio a preeclampsia leve, cuanto están claramente establecidas las diferencias fisiopatológicas entre estas dos situaciones. En segundo lugar, los resultados positivos del ensayo se deben a uno de los componentes de la variable principal de resultado, el aumento de las cifras de PA, es decir, a una variable subrogada, que aunque suele asociarse con mayor morbilidad maternofetal1, no representa una prueba definitiva del beneficio de la intervención. En resumen, el presente trabajo demuestra que la inducción del parto previno la aparición de una variable que podemos considerar intermedia (nivel de PA), pero no de las variables de mayor significado patológico en un gestación complicada con HTA como son la eclampsia, el síndrome urémico-hemolítico y el fracaso renal agudo, la abruptio placentae, el edema pulmonar, la muerte neonatal y la muerte materna, hoy en día muy rara2. Sin duda se necesitan nuevos estudios confirmatorios que incluyan a un mayor número de casos y, quizá, a mujeres con menor nivel sociosanitario en las que, por desgracia, las complicaciones maternofetales son más frecuentes para establecer la respuesta definitiva a esta importante cuestión.
CONCLUSIONES DE LOS REVISORES
La inducción inmediata del parto en gestantes a término con HTA o preeclampsia ligera reduce la aparición de HTA grave sin que se produzca un descenso significativo de otras complicaciones graves maternofetales. No obstante, podría ser recomendable su aplicación en todos los casos.
NOTA CLÍNICA
Tratamiento de la hipertensión en el embarazo
Rafael Marín Iranzo
Desde el punto de vista del médico especialista no ginecólogo (habitualmente nefrólogo), la HTA del embarazo plantea algunas situaciones de interés: 1. En España la mujer está retrasando, cada vez más, la edad para su primer embarazo. Con una edad mayor de 35 años son más frecuentes los casos de HTA crónica de origen esencial y también los de HTA gestacional. Las mujeres en edad fértil con HTA esencial que planifican una gestación no deben recibir fármacos antihipertensivos del grupo de los IECA, ARA II o inhibidores directos de la renina. Podrian prescribirse hidroclorotiazida, nifedipino, labetalol o alfa-metildopa. Si se consigue la gestación, el único agente antihipertensivo que ha demostrado su inocuidad para el feto en los dos primeros trimestres es la alfa-metildopa. 2. Aunque el tema es controvertido, el tratamiento antihipertensivo (alfametildopa, nifedipino, labetalol e hidralazina) se podría iniciar con PA, pese al reposo hospitalario, igual o superior a 150/100 mmHg. Con cifras de PA superiores a 170/110 mmHg debe finalizarse con urgencia el embarazo, cualquiera que sea la edad de la gestación. También si existen síndrome de HELLP, fracaso renal agudo, edema pulmonar o convulsiones (eclampsia). En los casos de HTA gestacional o de preeclampsia ligera que aparece precozmente (semanas 32-36), podría esperarse con el tratamiento antihipertensivo y comprobar si se produce un crecimiento fetal adecuado. Con el embarazo mayor de 37 semanas lo mejor es terminar la gestación. 3. Inmediatamente después del parto, si la hipertensión no es grave pueden administrarse de forma simultánea con la lactancia la mayoría de fármacos antihipertensivos (metildopa, labetalol, nifedipino, enalapril, captopril, hidroclorotiazida) hasta que se normalice la PA (menos de 4 semanas). 4. Tras el parto, la HTA del embarazo tiende a remitir. Sin embargo, las mujeres que la han presentado tienen, a medio-largo plazo, un riesgo elevado de tener HTA esencial y un incremento significativo de enfermedad coronaria, ACV y ERC terminal. Tras un embarazo con HTA, las mujeres deben ser advertidas de la necesidad de cambios en estilo de vida (prevención de obesidad, práctica de ejercicio físico, cese del tabaquismo, etc.) que impida o difiera la aparición futura de enfermedad vascular.
CLASIFICACIÓN
Tema: Nefrología clínica.
Subtema: Hipertensión arterial en embarazo.
Tipo de artículo: Tratamiento.
NIVEL DE EVIDENCIA: Alto.
GRADO DE RECOMENDACIÓN: Fuerte.
Sistema GRADE (www.gradeworkinggroup.org)
Tabla . Variable principal