Wheatley K, Ives N, Gray R, Kalra PA, Moss JG, Baigent C, et al., for the ASTRAL Investigators. Revascularization versus medical therapy for renal-artery stenosis. N Engl J Med 2009;361(20):1953-62.
Tipo de diseño y seguimiento
Ensayo clínico aleatorizado, multicéntrico, con una mediana de seguimiento de 33,6 meses.
Asignación Se realizó una asignación aleatoria por un procedimiento de minimización computarizado, mediante llamada telefónica, y estratificado por valor de creatinina plasmática, tasa de filtrado glomerular estimado (FGe), calculado mediante fórmula de Cockcroft-Gault, gravedad de la estenosis de arteria renal, tamaño ecográfico renal y tasa de progresión de la lesión renal en el año previo.
Ética y registro Protocolo aprobado por las autoridades reguladoras y los comités éticos locales de cada centro participante. Se obtuvo el consentimiento informado por escrito de todos los pacientes. El estudio fue registrado en Current Controlled Trials, ISRCTN59586944.
Enmascaramiento No enmascarado.
Ámbito Estudio multicéntrico en 57 hospitales de tres países (53 en Reino Unido, tres en Australia y uno en Nueva Zelanda).
Pacientes Se incluyen 806 pacientes con estenosis aterosclerótica anatómicamente significativa de al menos una arteria renal, documentada por técnicas de imagen (angio-TC, angiorresonancia magnética o ecografía), susceptible de revascularización endovascular y si el médico responsable tenía dudas sobre el beneficio clínico de la revascularización. En un grupo se realizó revascularización percutánea de la estenosis de arteria renal, además del tratamiento médico convencional y en el otro grupo, únicamente tratamiento médico (estatinas, antiagregantes y control óptimo de cifras de presión arterial [PA]). Se excluyeron aquellos pacientes que requiriesen cirugía de revascularización, o con una alta probabilidad de requerirla en los 6 meses siguientes, si la enfermedad vascular no era ateromatosa o con algún procedimiento previo de revascularización de arterias renales. Sólo hubo un 5% de retiradas o pérdidas de seguimiento.
Intervenciones 1. De los 403 pacientes asignados al grupo de revascularización percutánea, ésta se realizó en 335 pacientes (83%), de los cuales fue llevada a cabo con éxito en 317 (95%). La mayoría de los pacientes recibieron un stent (95%). La mediana de tiempo hasta la revascularización fue de 32 días (rango intercuartílico 18-54 días). No se emplearon dispositivos de protección renal. 2. En los 403 pacientes asignados a recibir tratamiento médico, 24 fueron sometidos a revascularización (6%) después de una mediana de 601 días (333-1115 días).
Variables de resultado Principal: cambio en la función renal, medida mediante la pendiente media del inverso de la creatinina a lo largo del tiempo.
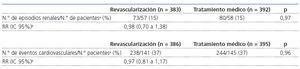
Secundarias: PA, tiempo hasta primer episodio renal (fracaso renal agudo [FRA], inicio de diálisis, trasplante renal, nefrectomía, o muerte por causa renal), tiempo hasta el primer episodio cardiovascular (infarto de miocardio, ictus, muerte de causa cardiovascular, hospitalización por angina, insuficiencia cardíaca, revascularización coronaria o arterial periférica) y mortalidad global. Se recogieron las complicaciones secundarias al tratamiento y los acontecimientos adversos serios.
Tamaño de la muestra Suponiendo una pendiente media de –1,6 x 10–3/l/μmol/año (desviación estándar 1,5) en el grupo de tratamiento médico, se calculó que para alcanzar una pendiente de –1,28 x 10–3/l/μmol/año en el grupo de revascularización (reducción del 20%), se requería incluir a 700 pacientes, con una potencia estadística del 80% y un alfa bilateral de 0,05. Se aumentó el número a 1.000 pacientes para permitir cruces de tratamiento asignado y pérdidas de seguimiento, aunque finalmente se redujo hasta 750 al comprobar que tasa de cruce fue menor de la esperada.
Estadística Análisis por intención de tratar con todos los datos disponibles a lo largo del seguimiento. El patrón de cambio se evaluó con ANOVA de medidas repetidas. Para el tiempo hasta el episodio se calcularon las curvas de Kaplan-Meier y se realizó la prueba de los rangos logarítmicos.
Promoción Estudio financiado por el Medical Research Council y el Kidney Research del Reino Unido, The University of Birmingham Clinical Trials Unit, y Medtronic, el cual no tuvo ningún papel en el diseño del estudio, en la recogida, análisis e interpretación de los datos, ni en la elaboración del artículo. Varios autores del estudio declaran haber recibido honorarios por asesoramiento, conferencias y becas de diferentes laboratorios farmacéuticos.
RESULTADOS PRINCIPALES ANÁLISIS BASAL DE LOS GRUPOS Las características basales (datos demográficos, datos clínicos, analítica, tratamientos, porcentaje de estenosis de arterial renal y tamaño renal) de los dos grupos fueron similares, excepto en el uso de IECA o ARA II, que fue mayor en el grupo que fue revascularizado (47 frente al 38%, p = 0,02). Globalmente, la edad media fue 70,5 años, el 63% fueron hombres, el 30% diabéticos, el 49% presentaban enfermedad coronaria, el 18,5% tenían antecedentes de ictus y el 41% presentaban enfermedad vascular periférica.
Variable principal Durante los 5 años de seguimiento no existieron diferencias significativas entre los grupos, en la función renal, medida como la pendiente media del inverso de la creatinina, la media del inverso de la creatinina o la creatinina (aunque en las tres medidas fue mejor el grupo de la revascularización). La proporción de pacientes con diferentes grados de mejoría o deterioro de función renal también fue similar en ambos grupos.
Efectos secundarios Sólo se recogen las complicaciones secundarias a la revascularización, no las secundarias al tratamiento médico, ya que éste era común en ambos grupos. Se produjeron 38 complicaciones periprocedimiento (en las primeras 24 h) en 31 pacientes de los 359 sometidos a revascularización (9%), incluyendo uno de los 24 pacientes inicialmente asignados al grupo de tratamiento médico. De ellas, 19 (61%) en 17 pacientes fueron consideradas graves (edema pulmonar, infarto de miocardio, cinco embolizaciones renales, cuatro oclusiones de arteria renal, cuatro perforaciones de arteria renal, un aneurisma de arteria femoral y tres embolismos de colesterol con gangrena periférica y necesidad de amputación distal). De los 280 pacientes de los que se dispone de datos en el primer mes tras el procedimiento, 55 (20%) tuvieron una complicación posterior al procedimiento (entre el primer día y el primer mes). De ellos 12 en 11 pacientes, fueron consideradas graves: dos muertes de causa cardíaca, cuatro hematomas o hemorragias inguinales que requirieron hospitalización, 5 casos de fracaso renal agudo (FRA) y una oclusión de arteria renal.
CONCLUSIONES DE LOS AUTORES La revascularización percutánea de la estenosis significativa de arteria renal no se asocia con un mayor beneficio en comparación con el tratamiento médico, en cuanto a función renal, control de PA, episodios renales o cardiovasculares ni mortalidad global, mientras que se asocia con complicaciones derivadas del procedimiento.
COMENTARIOS DE LOS REVISORES Ensayo clínico aleatorizado multicéntrico, no enmascarado, con una mediana de seguimiento de 34 meses, que compara el tratamiento médico de la estenosis aterosclerótica significativa de arteria renal con la revascularización percutánea. Hay que destacar que la muestra fue amplia (806 pacientes), y que no se encontraron diferencias significativas en la variable principal ni en las secundarias en el análisis global ni en el de los subgrupos predefinidos. Aunque la diferencia en la variable principal (pendiente media del inverso de la creatinina) sea mayor en la práctica clínica que la estimada en el cálculo del tamaño de la muestra (el 46 frente al 20%), no se alcanza la significación estadística (aunque se acerca al punto de corte p = 0,06). Esto no se justifica por las pérdidas de seguimiento que fueron muy bajas (5%), por una alta desviación estándar ni por los cruces de tratamiento. Otra de las limitaciones importantes del presente estudio es que probablemente exista cierto sesgo de selección, ya que se excluyeron aquellos pacientes que con más seguridad se beneficiarían del tratamiento, como son los que se presentan como edema súbito de pulmón o FRA. Por otra parte, tampoco consta en la publicación si se realizó profilaxis de toxicidad de contrastes yodados, aunque sí se menciona que no se emplearon dispositivos de protección renal para prevenir la ateroembolia1. Desde el punto de vista clínico, los resultados del presente estudio tienen importancia al describir que el tratamiento de revascularización percutánea no sólo no aporta beneficios respecto al tratamiento médico sino que no está exento de complicaciones derivadas del propio procedimiento. En espera de los datos del ensayo clínico CORAL2 (Cardiovascular Outcome in Renal Atherosclerotic Lesion), éste es el ensayo clínico publicado con más pacientes sobre el tratamiento de la estenosis aterosclerótica significativa de la arteria renal. En una reciente revisión3, se llega a la conclusión de que hasta la actualidad los ensayos clínicos aleatorizados no han demostrado beneficios de la revascularización renal (aunque están limitados por el escaso número de pacientes, entre 49 y 106, o técnicas más antiguas), y este artículo parece confirmarlo. Los pacientes con estenosis de la arteria renal de causa aterosclerótica tienen múltiples factores de riesgo cardiovascular, como diabetes, HTA, dislipemia, que causan procesos patológicos parenquimatosos renales y, por tanto, lesiones crónicas que no mejorarán tras la revascularización. En este sentido, el abordaje integral y el desarrollo de nuevos fármacos para controlar estos factores de riesgo puede favorecer al tratamiento médico y limitar la revascularización únicamente para los casos más complejos. No obstante, mientras no exista ningún marcador que nos permita predecir la respuesta a la revascularización renal, seguiremos sin saber en qué casos el beneficio superará a las posibles complicaciones.
CONCLUSIONES DE LOS REVISORES La revascularización percutánea de la estenosis anatómicamente significativa de arteria renal en aquellos pacientes en los que hay dudas sobre su beneficio no es superior al tratamiento médico y se asocia con complicaciones mayores, aunque los criterios de selección del presente estudio no permiten despejar las dudas sobre su utilidad en aquellos pacientes en los que se ha considerado más beneficiosa (EAP súbito, HTA refractaria o insuficiencia renal rápidamente progresiva de causa vascular).
CLASIFICACIÓN
Tema: Nefrología clínica.
Subtema: Nefropatía isquémica.
Tipo de artículo: Tratamiento.
NIVEL DE EVIDENCIA: Alto.
GRADO DE RECOMENDACIÓN: Fuerte.
Sistema GRADE (www.gradeworkinggroup.org).
Tabla . Variable principal
Tabla . Variable secundarias I
Tabla . Variables secundarias II