Antecedentes: El síndrome metabólico (SM) es un factor de riesgo cardiovascular y de mortalidad en la población general y en pacientes con enfermedad renal crónica. Sin embargo, apenas se ha estudiado en pacientes en hemodiálisis (HD). Objetivos: El objetivo del estudio es analizar el efecto del SM sobre la aparición de eventos cardiovasculares en HD. El objetivo secundario es determinar la influencia del índice de tejido graso y del índice de conicidad en los eventos cardiovasculares. Métodos: Estudio prospectivo en el que se incluyeron 100 pacientes en HD. El tiempo de seguimiento es de 3 años. Se recogieron eventos cardiovasculares y mortalidad. Se definió SM según los criterios de ATPIII e IDF. Resultados: La prevalencia del SM definido por ATPIII es 32 % y por IDF 29 %. La concordancia entre las dos definiciones es elevada (índice kappa 0,79, intervalo de confianza 95 % 0,65-0,92). El riesgo de desarrollar un evento cardiovascular es mayor en pacientes con SM (log rank 6,185, p = 0,013), con índice de tejido graso mayor 11,5 kg/m2 (log rank 10,220, p = 0,001) y con índice de conicidad mayor 1,2 (log rank 6,393, p = 0,011). En el análisis de Cox, ajustado a la edad y sexo, los pacientes con SM tienen el doble de riesgo de ingresar por un evento cardiovascular (odds ratio 1,93, 1,022-3,6, p = 0,043). La mortalidad fue 35 % en los 3 años de seguimiento sin diferencias entre los grupos con y sin SM. Conclusiones: El SM es una patología muy prevalente en pacientes en HD y su presencia duplica el riesgo de hospitalización por eventos cardiovasculares a corto plazo.
Background: Metabolic syndrome (MS) is a cardiovascular risk factor and is associated with mortality in the general population and in patients with chronic kidney disease. However, few studies have been carried out in patients on haemodialysis (HD). Objectives: The objective of the study is to analyse the effect of MS on the occurrence of cardiovascular events in HD. The secondary objective is to determine the influence of the fat tissue index and conicity index on cardiovascular events. Methods: A prospective study including 100 patients on HD. The follow-up period was 3 years. Cardiovascular events and mortality were recorded. MS was defined in accordance with ATPIII and IDF criteria. Results: MS prevalence as defined by the ATPIII was 32%, and by the IDF, 29%. The concordance between the two definitions was high (kappa index 0.79, 95% confidence interval 0.65 to 0.92). The risk of cardiovascular events was higher in patients with MS (Log Rank 6.185, p = 0.013), with a fat tissue index greater than 11.5 kg/m2 (log rank 10.220, p=.001) and a conicity index greater than 1.2 (log rank 6.393, p=.011). In the Cox analysis, adjusted for age and sex, patients with MS had twice the risk of being admitted due to a cardiovascular event (odds ratio 1.93, 1.022 to 3.6, p=.043). Mortality was 35% in the 3 year follow-up period with no differences between the groups with and without MS. Conclusions: MS is a very prevalent disease in HD patients and its presence doubles the risk of hospitalisation due to cardiovascular events in the short term.
INTRODUCCIÓN
El síndrome metabólico (SM) es un conjunto de factores en un mismo individuo que aumentan el riesgo de padecer una enfermedad cardiovascular o diabetes mellitus. Se caracteriza por la presencia de resistencia a la insulina e hiperinsulinismo compensador asociados a trastornos del metabolismo hidrocarbonado, hipertensión arterial (HTA), alteraciones lipídicas y obesidad.
El SM es un factor de riesgo cardiovascular y de mortalidad en la población general1,2 y en pacientes con enfermedad renal crónica3. Sin embargo, existen pocos datos en la literatura acerca de su prevalencia en pacientes en hemodiálisis (HD) y muy pocos estudios analizan sus implicaciones pronósticas.
El índice de conicidad (IC)4 se ha utilizado para evaluar el grado de adiposidad abdominal. El valor del índice oscila entre 1 (forma de cilindro) y 1,73 (forma de doble cono). No está bien establecido el punto de corte a partir del cual aumenta el riesgo de enfermedad cardiovascular en la población general y menos en pacientes en HD.
El objetivo principal del estudio es analizar el efecto del SM sobre la aparición de eventos cardiovasculares a los 3 años de seguimiento en pacientes en HD. Los objetivos secundarios son determinar la influencia del índice de tejido graso (ITG) y del IC en el desarrollo de eventos cardiovasculares en estos pacientes.
MÉTODOS
Estudio prospectivo de cohortes, en el que se incluyeron 100 pacientes prevalentes en HD, 60 % hombres, edad media 60,6 ± 16,5 años al inicio del estudio y un tiempo en tratamiento renal sustitutivo de 8,9 ± 9,6 años. El 39 % de los pacientes habían recibido un trasplante renal previo. El 34 % de los pacientes son diabéticos (DM) y el 83 % son hipertensos. El tiempo de seguimiento es de 3 años, desde enero de 2009 a enero de 2012.
Eventos cardiovasculares y mortalidad
Se recogieron prospectivamente los ingresos por eventos cardiovasculares (cardiopatía isquémica, arritmias, insuficiencia cardíaca congestiva, accidente cerebrovascular o enfermedad vascular periférica) y la mortalidad en los pacientes clasificados según la presencia o ausencia de SM.
Además se recogieron datos demográficos, antecedentes personales, datos analíticos y comorbilidad medida con el índice de Charlson. Se midió la resistencia a la insulina con el índice HOMA5. Se utilizó el IC4 para evaluar el grado de adiposidad abdominal. Se realizó análisis con bioimpedancia espectroscópica (BCM®, FMC) para determinar la composición corporal.
Definición de síndrome metabólico
Se definió SM según los criterios de National Cholesterol Education Program Adult Treatment Panel III (NCEP ATPIII)6 y según la International Diabetes Federation (IDF)7.
En 2001, el tercer informe del NCEP ATPIII define SM por la presencia de 3 de los 5 criterios clínicos: 1) perímetro de la cintura ≥ 102 cm en el varón u 88 cm en la mujer, 2) triglicéridos ≥ 150 mg/dl, 3) colesterol HDL < 40 mg/dl en el varón o de 50 mg/dl en la mujer, 4) tensión arterial ≥ 130/85 mmHg y 5) glucemia > 110 mg/dl. En el 2005, la IDF propuso nuevos criterios, similares a los del ATPIII, pero considera la obesidad central como una condición necesaria para el diagnóstico de SM.
Análisis estadístico
Se dividió a los pacientes según la presencia de SM definido por NCEP ATPIII. Se analizó la concordancia entre ambas definiciones mediante el índice kappa. Con el análisis de regresión logística se determinaron los factores de riesgo de SM (definido por ATPIII). Se realizó un análisis de Kaplan-Meier para estudiar la influencia del SM, del ITG y del IC en la aparición de un evento cardiovascular. Se dividió a los pacientes en 2 grupos según la presencia o ausencia de SM y según la mediana del ITG y del IC. Posteriormente se realizó un análisis de regresión de Cox para determinar los factores de riesgo asociados a la aparición del primer evento cardiovascular.
Las variables continuas se expresan como media ± desviación del estándar y las variables categóricas se presentan como el porcentaje del número de casos. La comparación de las variables continuas entre los dos grupos de pacientes (con y sin SM) se realizó con la t-student y en las variables categóricas se utilizó el test de χ2. Los datos se presentan como odds ratio (OR) con intervalos de confianza del 95 % (IC 95 %). El análisis se realizó mediante el programa estadístico SPSS versión 18.0 de Windows.
RESULTADOS
Características de la cohorte
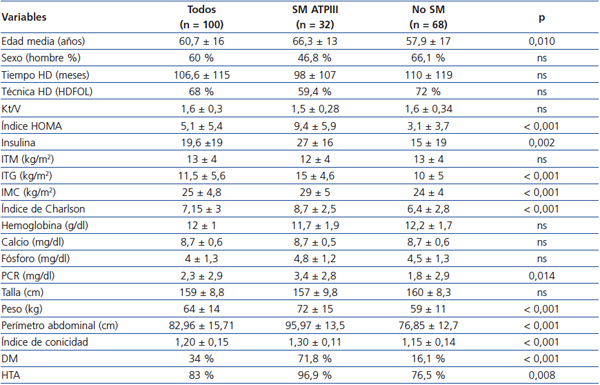
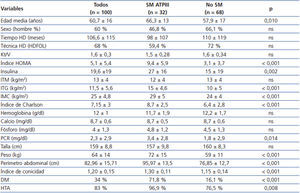
Las características basales de la cohorte estudiada según la presencia o ausencia de SM se muestran en la tabla 1. La causa más frecuente de insuficiencia renal en la cohorte fue patología glomerular (29 %, n = 29), seguida de nefropatía diabética (19 %, n = 19). La presencia de trasplante renal previo no tiene efecto en la presencia de SM, en el ITG ni en el IC. Durante el seguimiento de 3 años 2 pacientes se trasladaron a otros centros, 8 pacientes se trasplantaron y 35 pacientes fallecieron.
Prevalencia y factores de riesgo de síndrome metabólico
La prevalencia del SM definido por ATPIII fue del 32 % (n = 32) y por IDF 29 % (n = 29), sin diferencias significativas entre ambas. La concordancia entre las dos definiciones es elevada con un índice kappa de 0,79 (IC 95 % 0,65-0,92).
En el análisis univariante encontramos que los pacientes con SM son mayores y tienen mayor comorbilidad medida por el índice de Charlson. Los pacientes con SM tienen mayor IC y el índice de masa corporal (IMC) es significativamente mayor, pero a expensas de un mayor ITG y sin diferencias significativas en el índice de tejido magro. Los reactantes de fase aguda, medidos por proteína C reactiva (PCR), están aumentados en el grupo con SM y la prevalencia de HTA y DM también es mayor.
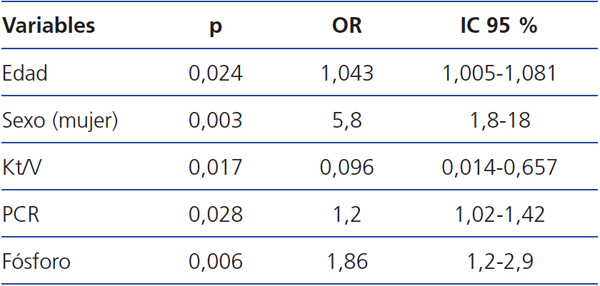
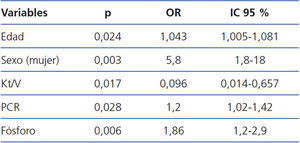
Se realizó un análisis de regresión logística multivariante tipo backward en el que se introdujeron inicialmente las siguientes variables: edad, sexo, tiempo en HD, Kt/V medido por dialisancia iónica, PCR y fósforo. Se escogieron estas variables por ser significativas en el análisis univariante o por tener relevancia desde el punto de vista clínico. Encontramos que los factores de riesgo independientes que se asociaron con el SM definido por ATPIII son la edad avanzada, el sexo femenino, el menor Kt/V, la hiperfosfatemia y la PCR aumentada (tabla 2). No se asocia con el tiempo en tratamiento renal sustitutivo.
Asociación entre eventos cardiovasculares y síndrome metabólico
Durante el período de seguimiento de 3 años, ingresaron por un evento cardiovascular 22 pacientes con SM definido por ATPIII (22/32 pacientes con SM, 68,8 %) y 23 pacientes sin SM (23/68 pacientes sin SM, 33,8 %).
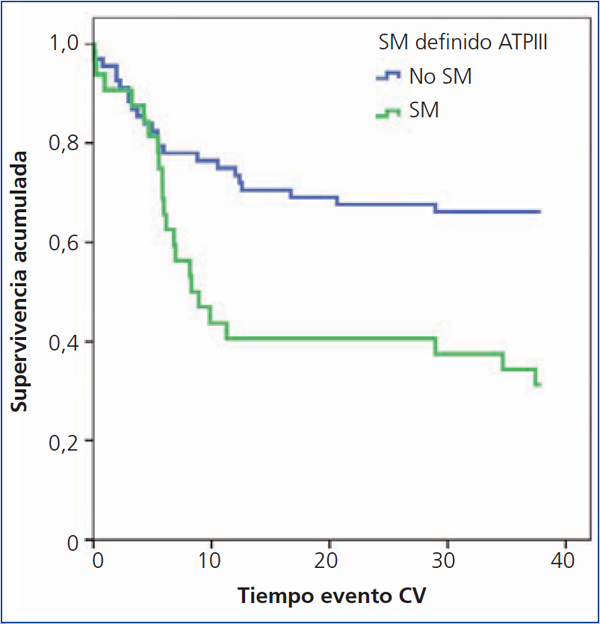
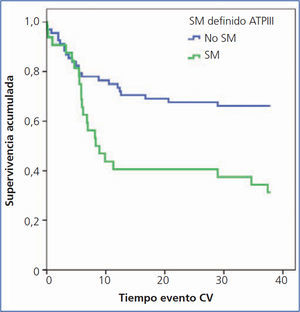
En el análisis de Kaplan-Meier, el riesgo de evento cardiovascular es mayor en los pacientes con SM (log rank 6,185, p = 0,013) (figura 1).
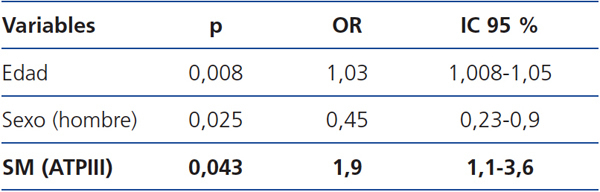
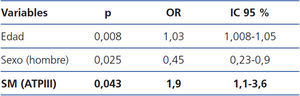
En el análisis de regresión de Cox crudo para eventos cardiovasculares a lo largo del seguimiento, los pacientes con SM tienen mayor riesgo de ingresar por un evento cardiovascular (OR 2,15, IC 95 % 1,2-3,9, p = 0,015). Al hacer el análisis de Cox ajustado para edad y sexo (tabla 3), se mantiene el doble de riesgo de ingresar por un evento cardiovascular en los pacientes con SM (OR 1,93, IC 95 % 1,022-3,6, p = 0,043), lo que refuerza los resultados del análisis crudo.
Asociación entre eventos cardiovasculares y el índice de tejido graso y el índice de conicidad
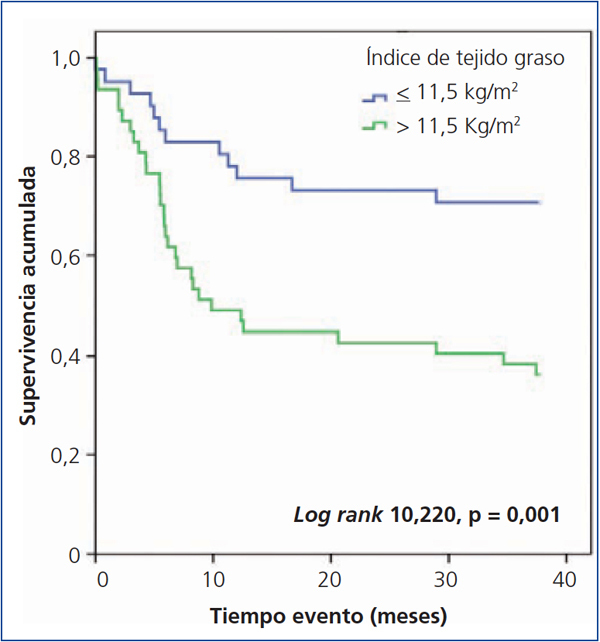
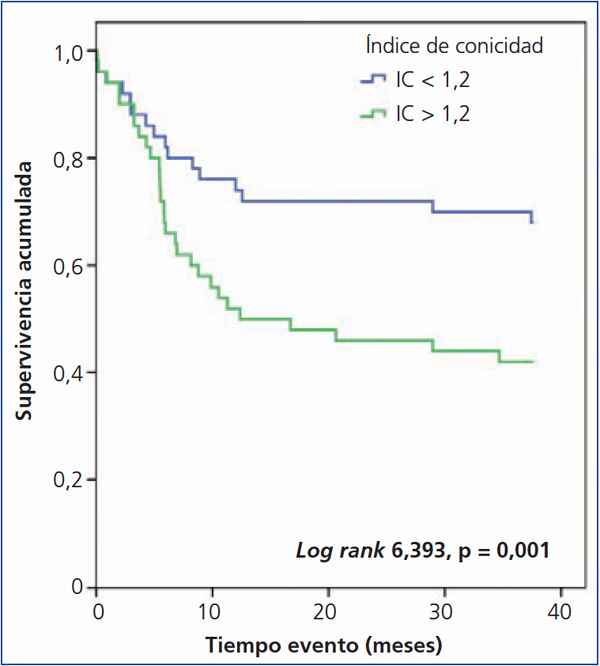
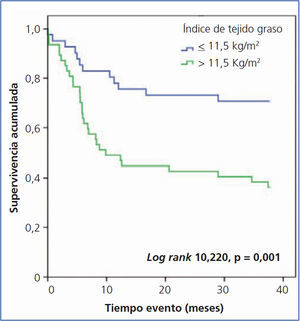
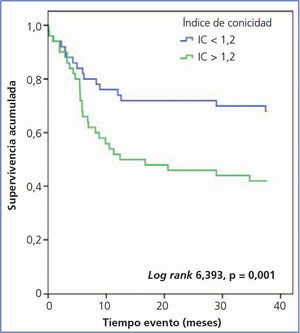
En el análisis de Kaplan-Meier observamos que el riesgo de evento cardiovascular es significativamente mayor en los pacientes con un ITG mayor o igual a 11,5 kg/m2 (log rank 10,22, p < 0,001) (figura 2) y con IC mayor de 1,2 (log rank 6,393, p < 0,011) (figura 3).
Durante el período de seguimiento de 3 años fallecieron 35 pacientes (35 %), 16 (50 %) en el grupo con SM y 19 (27,9 %) en el grupo sin SM (OR 2,58, IC 95 % 1,1-6,2, p = 0,027). Sin embargo, en el análisis de Kaplan-Meier no encontramos diferencias significativas en la mortalidad en los dos grupos de pacientes.
DISCUSIÓN
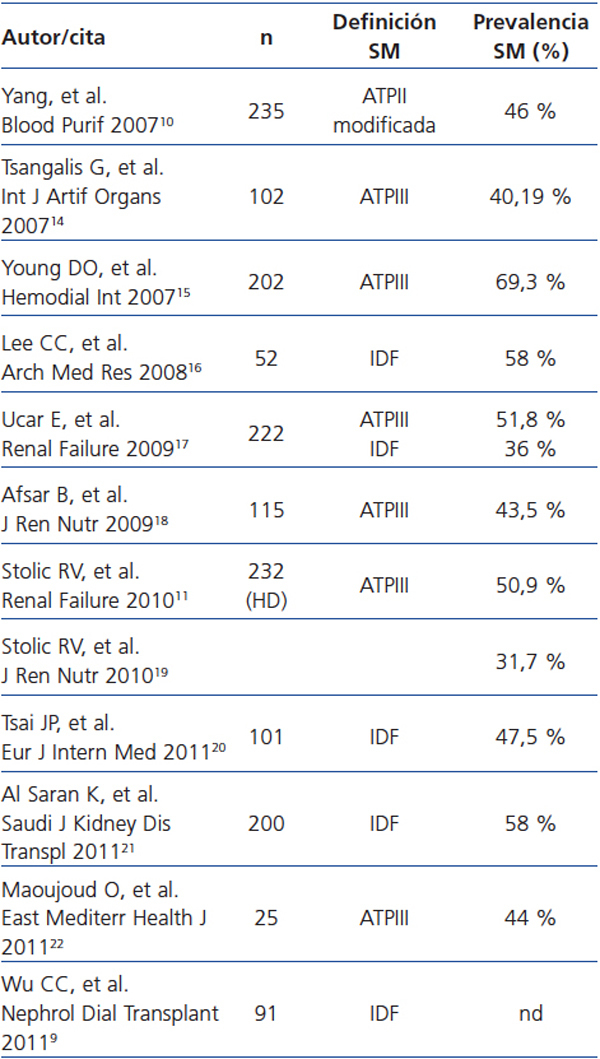
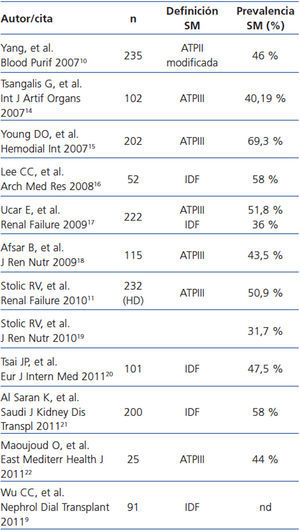
Nuestro estudio demuestra que el SM es muy prevalente en la población en HD, afectando a un tercio de la población estudiada, y constituye un factor de riesgo independiente de eventos cardiovasculares en pacientes en HD. Se trata de un estudio prospectivo, que define el SM por ATPIII y por IDF y con análisis de la composición corporal medido por bioimpedancia espectroscópica. La prevalencia de SM en HD es del 32 %, similar a lo publicado en otras series, que oscila entre el 30-70 % (tabla 4). Se puede asumir que las diferencias en la prevalencia de SM pueden depender, entre otros factores, de la definición de SM utilizada. Sin embargo, la concordancia encontrada entre las dos definiciones es elevada, por lo que hay que buscar otras explicaciones que justifiquen la diferencia de prevalencia en los distintos estudios posiblemente ligadas a diferencias en la edad, sexo, dosis de diálisis y prevalencia de obesidad en las diferentes poblaciones estudiadas. Estas dos definiciones reflejan la importancia de la grasa abdominal en la génesis del SM, ya que definen la obesidad por un perímetro de la cintura mayor a 102 en hombres y 88 en mujeres, y no por el IMC. La única diferencia entre ambas es que la definición propuesta por la IDF en el 2005 considera la obesidad central como una condición necesaria para el diagnóstico del SM. No obstante, a la vista del elevado nivel de concordancia, cualquiera de las dos definiciones pueden ser válidas en pacientes en HD.
Los factores de riesgo incluidos en la definición de SM son muy prevalentes en los pacientes en HD, lo que explica su elevada prevalencia. La finalidad de medir los parámetros que forman el SM es identificar a los pacientes de alto riesgo, para así establecer conductas terapéuticas que permitan disminuir la incidencia de enfermedades cardiovasculares y su mortalidad.
En el presente estudio, el sexo femenino, la edad avanzada, la menor dosis de diálisis, la hiperfosfatemia y el estado inflamatorio medido por el aumento de PCR son factores de riesgo de SM y por tanto de tener un evento cardiovascular. Sin embargo, el desarrollo de SM no se asocia con el tiempo en HD. En el grupo de pacientes con SM, la PCR es significativamente mayor, lo que sugiere un peor estado inflamatorio, que es una de las claves del SM. Esta asociación entre inflamación y SM puede justificar una mayor tendencia a la aterosclerosis y al desarrollo de enfermedad cardiovascular8.
La presencia de SM, definido por ATPIII, es un predictor independiente de eventos cardiovasculares en pacientes en HD. Sin embargo, en los 3 años de seguimiento, no encontramos diferencias significativas en la mortalidad en los pacientes con y sin SM en HD. Estos resultados son similares a los publicados por Yang et al. y Wu et al.9,10 en un estudio prospectivo de una cohorte de pacientes asiáticos en HD. Estos autores definen SM por los criterios de la ATPIII modificados, y al comparar los pacientes con y sin SM no encuentran diferencias en la mortalidad entre los dos grupos de pacientes, pero sí observan mayor hospitalización por cualquier causa en el grupo de pacientes con SM (riesgo relativo 1,67). Stolic et al.11 estudian 407 pacientes, 232 en HD y 175 en diálisis peritoneal (DP), el seguimiento es de 4 años y encuentran que el SM sí predice la mortalidad en pacientes en HD, pero no en pacientes en DP en 4 años de seguimiento. En nuestro estudio no encontramos diferencias en la mortalidad en los 3 años de seguimiento. Esto puede deberse al corto período de seguimiento, ya que la desnutrición se asocia con mortalidad a corto plazo, mientras que la sobrenutrición se asocia con mortalidad a largo plazo. Sin embargo, el papel de la obesidad en la evolución en pacientes en HD sigue sin estar claro. Algunos estudios, como el de Abbott et al.12, que es un estudio de cohortes retrospectivo y mide la obesidad por el IMC, encuentran que a los 5 años de seguimiento un IMC > 30 kg/m2 se asocia con mejor supervivencia en pacientes en HD (HR 0,89, IC 95 % 0,81-0,99, p = 0,042), aunque no en pacientes en DP. No obstante, el IMC no diferencia entre tejido magro y tejido graso, por lo que la correcta interpretación de estos resultados no está clara.
Wu et al.9 analizan las implicaciones del SM en HD en un estudio en el que incluyen 91 pacientes que se siguen durante 3 años. Encuentran que los pacientes con SM definido por IDF tienen mayor riesgo de desarrollar un evento cardiovascular y además ven que la obesidad abdominal es el componente del SM que individualmente mejor predice el riesgo de desarrollar un evento cardiovascular (hazzard ratio [HR] 6,25). En nuestro estudio también encontramos que el IC superior a 1,2 aumenta el riesgo de un evento cardiovascular. Cordeiro et al.13 en un estudio realizado en pacientes en HD encontraron que el IC aumentado incrementa la mortalidad (HR 2,8). El perímetro abdominal, necesario para calcular el IC, es un parámetro fácil de medir, barato, que se asocia con morbimortalidad en HD y que apenas se está utilizando en las unidades hospitalarias de HD.
Nuestro estudio tiene algunas limitaciones, ya que es unicéntrico y el tamaño muestral es relativamente pequeño. También tiene fortalezas, ya que determina la prevalencia de SM definido por ATPIII y por IDF, lo que implica que, además del IMC, se midió el perímetro abdominal a todos los pacientes y se calculó el índice de conicidad. Asimismo se midió la composición corporal con bioimpedancia espectroscópica. Todos los ingresos por un evento cardiovascular y la mortalidad se recogieron prospectivamente en los 3 años de seguimiento. Además, es uno de los pocos estudios publicados hasta el momento que analiza las implicaciones pronósticas del SM en los pacientes en HD.
En conclusión, el SM es una patología muy prevalente en pacientes en HD y es un factor de riesgo de eventos cardiovasculares. Sus factores predisponentes son: la edad avanzada, el sexo femenino, la hiperfosfatemia, la menor dosis de diálisis y la inflamación. El aumento del índice de conicidad y del índice de tejido graso son factores de riesgo asociados a la aparición de un evento cardiovascular. El perímetro abdominal debería ser un parámetro a medir de forma generalizada en las unidades de HD. El SM en pacientes en HD duplica el riesgo de evento cardiovascular, aunque no se ha observado asociación con mayor mortalidad en el seguimiento de 3 años. Son necesarios estudios con mayor número de pacientes y con un seguimiento más prolongado para analizar el efecto del SM en la mortalidad en pacientes en HD.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Tabla 1. Características de los pacientes en hemodiálisis con y sin síndrome metabólico
Tabla 2. Factores predictores de síndrome metabólico (ATPIII): análisis de regresión logística multivariante
Figura 1. Influencia del síndrome metabólico en la aparición del evento cardiovascular: análisis de Kaplar Meier
Tabla 3. Factores de riesgo asociados a la aparición del primer evento cardiovascular: análisis de regresión de Cox
Figura 2. Influencia del índice de tejido graso en la aparición de eventos cardiovasculares: análisis de Kaplan-Meier
Figura 3. Influencia del índice de conicidad en la aparición de eventos cardiovasculares: análsis de Kaplan-Meier
Tabla 4. Estudios de prevalencia de síndrome metabólico en pacientes en hemodiálisis