El término «disparidad en salud» se refiere a aquellas divergencias en el estado de salud experimentadas por diferentes grupos demográficos y que ocurren en el contexto de inequidad social o económica. Las disparidades en salud afectan al acceso a los servicios y a la calidad de la atención médica, lo cual se va a ver reflejado en una mayor morbimortalidad de las enfermedades crónicas1.
En países donde la atención médica de la enfermedad renal crónica (ERC) no es universal, el tratamiento de esta enfermedad representa un problema médico, social y económico devastador para los pacientes y sus familias, por lo cual, los gastos derivados del tratamiento de esta enfermedad se consideran como «gastos catastróficos en salud». Un gasto catastrófico por motivos de salud se define como el de toda familia que destina más del 30% de su capacidad de pago al financiamiento de la salud de sus miembros2.
En países desarrollados, la ERC afecta de manera desproporcionada a grupos en desventaja social, como son las minorías étnicas y las personas de bajo ingreso socioeconómico3. Múltiples estudios realizados en los Estados Unidos y Canadá han mostrado una fuerte asociación entre el bajo estrato socioeconómico y la mayor incidencia, prevalencia y complicaciones relacionadas con la ERC. Crews et al.4 mostraron que personas de estrato socioeconómico menor presentaban un 59% de mayor riesgo de presentar ERC. Esta asociación fue mayor en la población de raza negra. También la residencia en los barrios de mayor pobreza se ha encontrado fuertemente asociada con una mayor prevalencia de la ERC.
En Europa, la relación entre el estado socioeconómico y la ERC ha sido menos estudiada, sin embargo, estudios realizados en Suecia, Reino Unido y Francia han encontrado también esta asociación5,6.
Desafortunadamente son pocos los estudios realizados en países no desarrollados como la India, México, etc.; en estos países hay una elevada prevalencia de la enfermedad en población con escasos recursos socioeconómicos7. En Centroamérica, particularmente en Nicaragua y El Salvador, se ha descrito una nueva entidad de afección renal denominada nefropatía mesoamericana, la cual se presenta principalmente en trabajadores pobres que laboran en condiciones de trabajo subóptimas a temperaturas ambientales extremas y con períodos prolongados de deshidratación8.
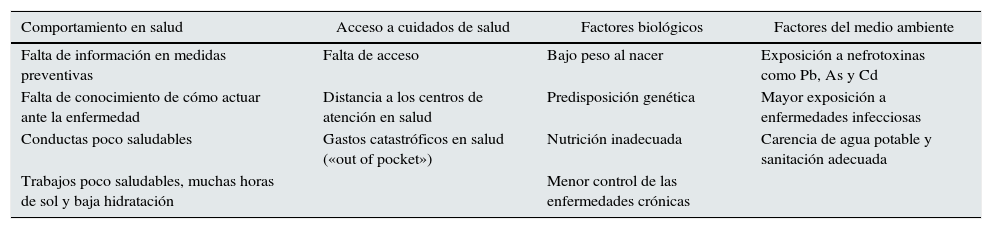
La pobreza también afecta de manera negativa a algunos de los más importantes determinantes sociales de salud como son el desarrollo de conductas saludables, acceso a los cuidados de la salud en una manera oportuna y la exposición ambiental a agentes nefrotóxicos como plomo, cadmio y arsénico (tabla 1).
Principales mecanismos por los cuales la pobreza favorece el desarrollo de la enfermedad renal crónica
| Comportamiento en salud | Acceso a cuidados de salud | Factores biológicos | Factores del medio ambiente |
|---|---|---|---|
| Falta de información en medidas preventivas | Falta de acceso | Bajo peso al nacer | Exposición a nefrotoxinas como Pb, As y Cd |
| Falta de conocimiento de cómo actuar ante la enfermedad | Distancia a los centros de atención en salud | Predisposición genética | Mayor exposición a enfermedades infecciosas |
| Conductas poco saludables | Gastos catastróficos en salud («out of pocket») | Nutrición inadecuada | Carencia de agua potable y sanitación adecuada |
| Trabajos poco saludables, muchas horas de sol y baja hidratación | Menor control de las enfermedades crónicas |
Fuente: Adaptado de García-García y Jha11.
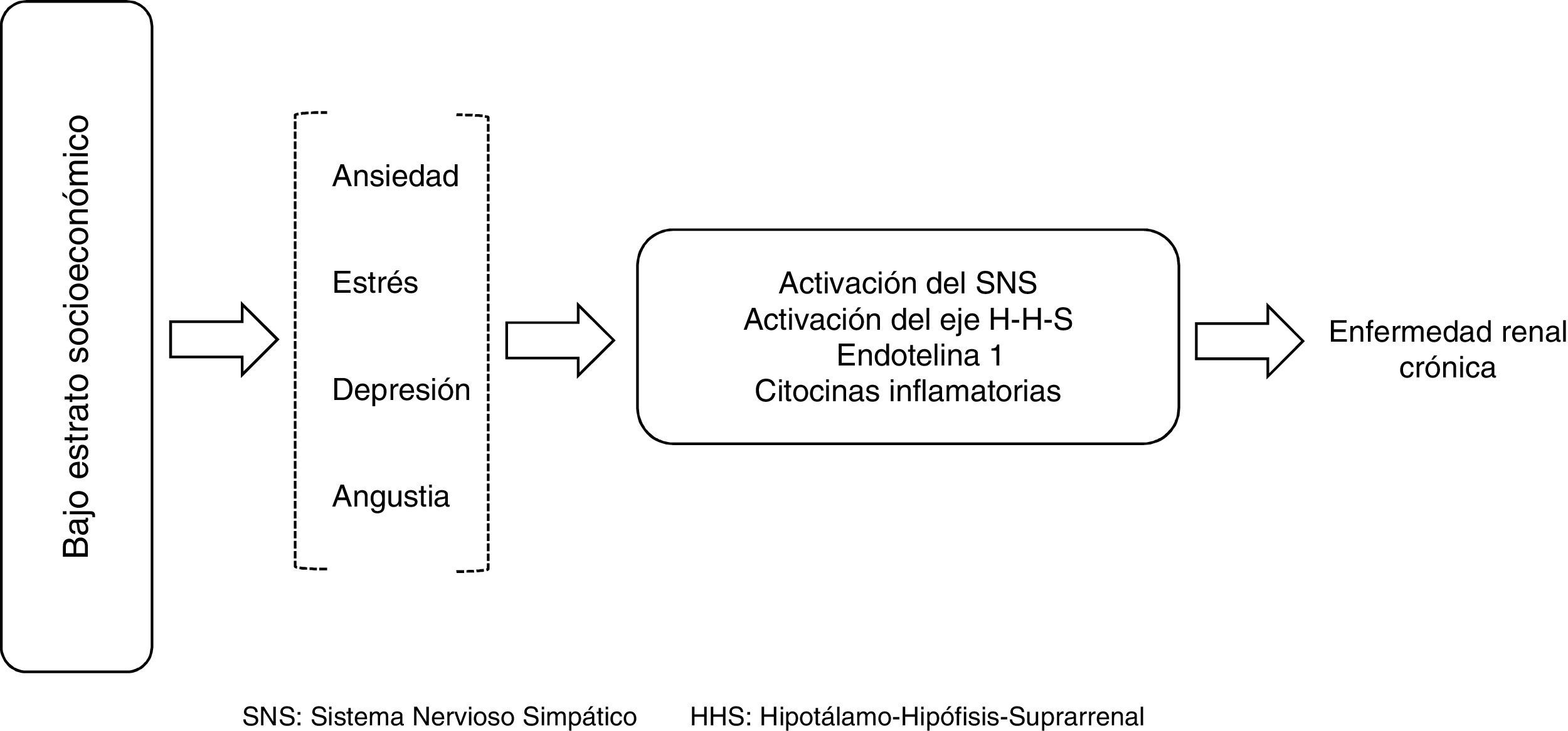
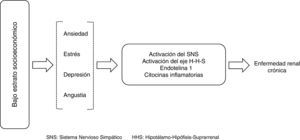
La mayor prevalencia de nacimientos con bajo peso al nacer favorece un menor desarrollo de masa renal y mayor riesgo de hipertensión arterial y ERC; la asociación de la GMN postestreptocócica con el desarrollo de ERC también ha sido reportada como factor de riesgo en algunas poblaciones. La depresión, ansiedad y mayor exposición a adicciones favorecen también la activación del sistema nervioso simpático y mayor liberación de citocinas que pueden influir directamente en la patogénesis del daño renal (fig. 1)9.
Una mayor ingesta de sodio, bebidas azucaradas y alimentos con fósforo también han sido reportada en esta población. Además, las probabilidades de recibir un tratamiento adecuado para disminuir la progresión del daño renal son menores en esta población10.
Un entendimiento más claro de las situaciones de vulnerabilidad y de los factores de riesgo en la población en estrato socioeconómico bajo permitirá diseñar mejores medidas de salud pública para disminuir la carga de la enfermedad renal en esta población, ya que el crecimiento del ingreso nacional per cápita no necesariamente implica que los más pobres mejoren su acceso a servicios de salud de calidad.
Son necesarios más estudios en países no desarrollados, así como estudios que brinden más información acerca de los mecanismos fisiopatológicos por medio de los cuales la pobreza se encuentra asociada con una mayor prevalencia de ERC.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.