Introducción: Las infecciones bacterianas representan un gran desafío en las estrategias de gestión del riesgo, prevención y seguridad de los pacientes en hemodiálisis; entre ellas, las infecciones del acceso vascular (AV) suponen la primera causa de morbimortalidad. Métodos: Estudio de siete meses de duración sobre la incidencia de determinados eventos adversos e infecciones (marzo-septiembre de 2008) en las unidades de hemodiálisis del Área Sanitaria Sur de Gran Canaria (hospital y centro periférico) mediante el empleo de la metodología del Dialysis Surveillance Network de los Centers for Diseases and Control (CDC) de los Estados Unidos. Resultados: Se incluyeron 1.545 pacientes/mes, un 60,5% con fístulas AV (FAV), un 35,5% conectados a catéteres permanentes (CP), un 3,0% tratados con prótesis y un 1,0% con catéteres temporales. La incidencia de eventos fue 8,6 casos por 100 pacientes-mes, y fue de 9,1 para las FAV y de 2,9 para los CP, mientras que las tasas de otras infecciones (respiratorias, de herida o de orina) fueron similares. Se pidieron cultivos antes del tratamiento antibiótico en el 82,2% de los casos, más si la sospecha era de bacteriemia y/o de infección AV (91,0%). El 9,0% de tratamientos se ajustaron con antibiograma. Destaca una baja incidencia de bacterias mutirresistentes, mientras que las infecciones relacionadas con el AV fueron causadas en una proporción similar por bacterias grampositivas y gramnegativas. Conclusiones: El AV es el principal factor de riesgo para el desarrollo de infecciones. La vigilancia epidemiológica he permitido detectar oportunidades de mejora en ámbitos asistenciales distintos, y se integra como elemento fundamental en el desarrollo de estrategias multidisciplinarias de seguridad del paciente.
Background: Bacterial infections pose a major challenge to risk management activities in the area of chronic haemodialysis, as vascular access-related infections are the main cause of mortality among these patients. Methods: Prospective surveillance study lasting 7 months (March-September, 2008) at two haemodialysis units in a district health area Gran Canaria, Spain. We used the methodology proposed by CDC´s Dialysis Surveillance Network. Results: 1545 patients/month were recorded, 60.5% with an arteriovenous fistula (AVF), 35.5% with a permanent catheter (PC), 3.0% with grafts and 1.0% with temporary catheters. The rate of adverse events was 8.6 cases per 100 patients/month, 9.1 for AVF patients, and 2.9 for PC. Nevertheless, the other types of infections (respiratory, urinary tract, skin and chronic ulcers) showed similar rates. Microbiological cultures were taken in 82.2%, but this rate increased to 91.0% when a vascular access-related infection was suspected. Empirical treatment was adjusted to antibiogram results in 90.0% of occasions. A low incidence of multi-resistant microbes was observed. Gram-positive and gram-negative bacteria appeared in similar proportions. Conclusions: Vascular access is the main risk factor for infectious events. Epidemiological surveillance has allowed us to detect areas of improvement in different settings, acting as a key element in risk management and patient safety.
INTRODUCCIÓN
Los eventos adversos asociados con la asistencia sanitaria son objeto de atención en todas las organizaciones sanitarias y las infecciones nosocomiales tienen, dentro de esta categoría, un notable peso en términos de morbimortalidad1. Los pacientes con insuficiencia renal crónica (IRC) en tratamiento con hemodiálisis son una población con riesgo elevado de contraer infecciones, bien por la complejidad técnica de la asistencia que reciben o por el estado de inmunodepresión que los caracteriza. Estas infecciones representan en los pacientes en hemodiálisis la segunda causa de muerte, con una mortalidad atribuible del 14%2. Especialmente importantes son las infecciones de los accesos vasculares, primera causa de bacteriemia y de pérdida del acceso en estos pacientes3.
El tipo de acceso vascular (AV) influye directamente en el riesgo de presentar episodios infecciosos y representa el factor de riesgo más importante en el desarrollo para bacteriemias e infecciones del AV; en orden es de menor riesgo en las fístulas arteriovenosas (FAV), seguidas de las prótesis endovasculares, los catéteres tunelizados y los catéteres no tunelizados4-9. Existen diferencias en la frecuencia de uso de los AV según las características del sistema sanitario y de la población asistida; por ejemplo, los pacientes en hemodiálisis con alta prevalencia de diabetes tienden a presentar una menor prevalencia de FAV y un mayor uso de catéteres8. En Estados Unidos, donde con mucha frecuencia el primer AV era un catéter permanente, para luego ser sustituido por prótesis endovascular (graft), en los últimos años se ha llevado a cabo la campaña «Fistula First», con el fin de concienciar y potenciar el desarrollo de la FAV como primer acceso vascular de elección e incrementar la probabilidad de que los pacientes reciban el acceso más seguro11,12. El amplio recurso a los tratamientos antibióticos conlleva un problema potencial de resistencia microbiana, y la hemodiálisis ha sido históricamenteuna de las áreas asistenciales en las que se evidencian las primeras tendencias de aparición de nuevas cepas resistentes13-15.
La vigilancia epidemiológica de los eventos infecciosos y de las resistencias antibióticas puede servir para conocer la situación basal de un área sanitaria, aportar información de interés a la hora de desarrollar planes de mejora, implementar futuras medidas de control específicas puede aportar datos que sirvan para valorar el posible impacto de aquellas actividades destinadas a la prevención y control de las resistencias bacterianas4,16,17.
Los Centers for Disease and Control (CDC) de los estados Unidos implementaron en 1999 el primer sistema de vigilancia epidemiológica en hemodiálisis, conocido como Dialysis Surveillance Network (DSN)2,3, que se ha consolidado con la reciente creación de National Healthcare Safety Network (NHSN). En Europa se ha empezado a organizar la creación de sistemas multicéntricos con emisión de guía de estándares, indicadores y recomendaciones a partir del año 200618-23.
En este contexto, hemos considerado interesante la puesta en marcha de un sistema de vigilancia de infecciones bacterianas en los pacientes sometidos a hemodiálisis en el área sur de salud de Gran Canaria, con el objeto de analizar y conocer las características epidemiológicas de los eventos adversos (infecciosos y no infecciosos) e identificar posibles oportunidades de mejora.
METODOLOGÍA
Estudio prospectivo de incidencia de determinados eventos adversos e infecciones con aplicación de la metodología utilizada por los CDC a través del DNS que incluye a todos los pacientes en hemodiálisis (tratamiento crónico), estratificados por tipo de acceso vascular2. El período de estudio de la vigilancia fue de siete meses naturales, desde marzo hasta septiembre de 2008. Los pacientes incluidos en el estudio son atendidos en los servicios de hemodiálisis de un hospital universitario de tercer nivel (Hospital Universitario Insular de Gran Canaria, UIGC), y de un centro periférico (Avericum) concertado para el área sur de Gran Canaria. Los pacientes pueden ser adscritos a uno u otro centro según criterios fundamentalmente clínicos. Los centros atienden pacientes de lunes sábado con turnos de mañana y tarde con un total disponible de 79 puestos repartidos de la siguiente forma:
1. Hospital: 25 puestos totales, 16 puestos en sala general, cuatro en sala de virus de hepatitis C (VHC), dos en sala de virus de la hepatitis B (VHB), dos para la sala de virus de la inmunodeficiencia humana (VIH) y un puesto de aislamiento.
2. Centro concertado: 54 puestos totales, 50 en sala general y cuatro dedicados a pacientes con VHC.
La obtención de los indicadores se realiza de la siguiente forma:
1. Cálculo del denominador o census: se obtiene con los pacientes que acuden a hemodiálisis durante los primeros dos días de cada mes, estratificados por tipo de AV. De esta forma, se puede estimar con buena aproximación el número de pacientes-mes, dado que son siempre los mismos pacientes que rotan en turnos fijos. La suma de pacientes atendidos durante los dos primeros días del mes da lugar al número total de pacientes/mes. Disponiendo de esta información durante el período de estudio podemos obtener el número total de pacientes/mes y estratificarlo por tipo de AV. La elección de esta formula se basa en la escasa variabilidad interna de pacientes en tratamiento y para facilitar la recogida de datos por parte del personal sanitario del servicio.
2. Cálculo del numerador, los casosincidentes: se considera caso cualquier paciente que tenga un ingreso en hospital y/o la pauta de tratamiento antimicrobiano (o ambos) y/o un hemocultivo positivo.
a) Por ingreso en hospital se entiende una estancia de más de 24 horas por cualquier causa y en cualquier servicio; por cada ingreso se abre una ficha de caso.
b) Cada vez que se indique tratamiento antibiótico sistémico en estos pacientes se abre una ficha de caso, excepto cuando coincida con el ingreso en hospital, dado que se considera el mismo caso. También se considera perteneciente al mismo caso un tratamiento antibiótico repetido en un período de 21 días.
c) En caso de hemocultivo positivo, aun en ausencia de hospitalización o de tratamiento antibiótico se abre una ficha de caso; se considera nuevo caso si hay nuevo hemocultivo positivo transcurridos 21 días.
3. Interpretación de los indicadores: las tasas obtenidas reflejan el porcentaje medio de pacientes que representan un caso incidente cada mes. Por ejemplo, una tasa de 3,0% en el mes de enero, indica que de media el 3% de los pacientes tuvo un evento en este mes.
En los pacientes que presentaron infecciones repetidas en el tiempo relacionadas con el AV fueron evaluados los primeros, segundos, terceros y hasta cuartos eventos, según protocolo de recogida de datos propuesto por el NHSN3.
Recogida y análisis de datos
Cada primera semana de los meses de vigilancia, la supervisión de enfermería de ambos centros recopiló la información relativa al census con el número total de pacientes dializados en ambos turnos estratificados por acceso vascular.
Por cada caso detectado, el personal Facultativo de nefrología abrió una ficha epidemiológica de caso. Cada mes, las fichas de caso se remitieron al coordinador del estudio en el Servicio de Medicina Preventiva, donde se revisaron e informatizaron los datos. Se abrió una ficha de caso por problemas infecciosos y no infecciosos relacionados con el AV(trombosis, hemorragia, etc.), éxitus y problemas cardio-vasculares, mientras que los ingresos hospitalarios de más de 24 horas por cualquier otra causa se clasificaron como caso incidente en categoría «otros». En caso de patología infecciosa, el médico responsable del paciente indicó en la ficha el diagnóstico, mientras que la clasificación final de las infecciones la realizó el coordinador de la vigilancia en el Servicio de Medicina Preventiva, siguiendo criterios del CDC16 de las siguientes infecciones: infecciones acceso locales y con bacteriemia secundaria (BRC), bacteriemias (no relacionadas con catéter), infecciones de piel y partes blandas (no quirúrgicas), neumonías e infecciones del tracto urinario (ITU).
Por cada caso detectado, el personal Facultativo de nefrología abrió una ficha epidemiológica de caso. Cada mes, las fichas de caso se remitieron al coordinador del estudio en el Servicio de Medicina Preventiva, donde se revisaron e informatizaron los datos. Se abrió una ficha de caso por problemas infecciosos y no infecciosos relacionados con el AV(trombosis, hemorragia, etc.), éxitus y problemas cardio-vasculares, mientras que los ingresos hospitalarios de más de 24 horas por cualquier otra causa se clasificaron como caso incidente en categoría «otros».
En caso de patología infecciosa, el médico responsable del paciente indicó en la ficha el diagnóstico, mientras que la clasificación final de las infecciones la realizó el coordinador de la vigilancia en el Servicio de Medicina Preventiva, siguiendo criterios del CDC16 de las siguientes infecciones: infecciones acceso locales y con bacteriemia secundaria (BRC), bacteriemias (no relacionadas con catéter), infecciones de piel y partes blandas (no quirúrgicas), neumonías e infecciones del tracto urinario (ITU).
En el análisis de los datos se calcularon las frecuencias de las variables categóricas usando la ji-cuadrado para la comparación de proporciones mediante el programa informático SPSS Inc. versión 1.7.
RESULTADOS
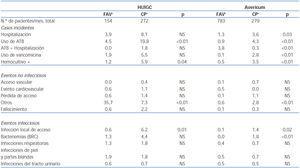
Se estudian 1545 pacientes-mes, con una media de 221 pacientes por mes con diferencias importantes entre los dos centros, en cuanto a número y tipo de AV, tal como se expresa en la tabla 1. Se ha objetivado una mayor proporción de FAV en los pacientes atendidos en el centro periférico respecto a los catéteres permanentes mientras que la situación es inversa en el medio hospitalario donde predominan los catéteres permanentes tipo Hickman, que llegan a representar el 71,5% del total. Destaca la baja proporción de prótesis y de catéteres temporales no tunelizados (ambos menos del 5% del total de los AV).
Casos incidentes
Se ha notificado un total de 134 casos incidentes, la mayoría (53,7%) por inicio de tratamiento antibiótico. Se puede observar en la tabla 2 la gran variabilidad entre tasas, expresadas por 100 pacientes/mes, según se trate de pacientes tratados en el hospital o en el centro periférico y sobre todo según tipo de AV, siendo mayores en los pacientes atendidos en el centro hospitalario y, entre ellos, mayores en los portadores de AV considerados de mayor riesgo.
Eventos no infecciosos
Las tasas de estos eventos son variables entre sí pero son sensiblemente mayores en los pacientes con AV de riesgo (Catéteres) , excepto para los casos clasificados como «otros». La tasa de pérdida de acceso vascular muestra grandes variaciones según tipo de acceso. A lo largo de la vigilancia se notifica la pérdida, por causa no infecciosa, de dos FAV y una prótesis endovascular.
Eventos infecciosos
Se identifican 41 eventos relacionados con el acceso, con una tasa de incidencia de 8,6 casos por 100 pacientes-mes, 33 casos de bacteriemias relacionadas con el acceso y ocho casos de infecciones locales. Estos eventos infecciosos causan la pérdida de nueve AV (siete catéteres permanentes y dos temporales). Como se puede observar en la tabla 2, las tasas de los eventos infecciosos son variables según el tipo de acceso vascular, sobre todo en las infecciones relacionadas con éste, mientras que las tasas de las infecciones no relacionadas con el AV (heridas, ITU e infecciones respiratorias) son similares entre sí.
Uso de antibióticos y petición de cultivos microbiológicos
En total, se pautan 66 tratamientos antibióticos sistémicos en monoterapia o combinada y globalmente se realizaron cultivos microbiológicos, antes de empezar un tratamiento, en el 73,2% de las ocasiones. En hospital se pidieron cultivos en el 82,2 % de los tratamientos pautados y en el 91% frente a sospecha de bacteriemia y/o infección del AV, mientras que en el centro periférico se solicitaron cultivos en el 56,7% de los tratamientos antibióticos, llegando a diagnosticar el 90% de las infecciones relacionadas con el AV. En los casos en que no se pide cultivo fué por repetición del mismo evento infeccioso (segundos, terceros y cuarto eventos). En caso de diagnóstico de infección de herida se pidieron cultivos en el 70% de los casos antes de pautar tratamiento, en caso de ITU en el 50% y en ningún caso frente a infección respiratoria. Los tratamientos empíricos frente a sospecha de infecciones relacionadas con el AV fueron en el 78% de los casos con Vancomicina y Ceftazidima, ajustados con antibiograma en el 90%. Las tasas globales de uso específicas para vancomicina son de 4,4% paciente/mes en el hospital y de 0,8% en el periférico pero en este caso también se mantuvo un gradiente entre accesos vasculares como se expone en la tabla 2.
En la tabla 3 se exponen los aislamientos por tipo de infección en las distintas infecciones detectadas (sólo por los primeros eventos, no se consideran los cultivos repetidos con mismo microorganismo). Destaca que se aíslan microorganismos multirresistentes en sólo en cuatro casos y que la proporción de infecciones provocada por gérmenes grampositivos es similar a la provocada por bacilos gramnegativos, tanto en infecciones relacionadas con el AV como en las que no lo están.
DISCUSIÓN
Hemos realizado un estudio de vigilancia de aparición de eventos adversos en una población sometida a hemodiálisis crónica. En España no existe hasta el momento mucha experiencia, por lo que este estudio puede contribuir a conocer la problemática concreta en esta población18,24. Comparados con datos europeos y españoles7, 24, nuestro Área de salud presenta menor proporción de FAV en más de un 20% (media española 79,5%) y en uso de prótesis endovasculares (media 10,5%) mientras que los catéteres permanentes se usan 3,5 veces más (35,5% frente a 9,9% de media española).
La frecuencia de uso de los AV presenta variaciones entre los dos centros. Los pacientes portadores de FAV o de catéter permanente juntos, representan el 60,5%, siendo la frecuencia de uso de FAV mayor en el centro periférico (71,5%) que en el hospital (34%), mientras que los catéteres permanentes muestran una distribución similar en ambos centros. Por otra parte el uso de prótesis y catéteres temporales es muy bajo, por lo que posiblemente los datos sobre los pacientes con estos accesos no sean representativos, razón por la que no se muestran en los resultados. Esta situación no es la ideal, teniendo en cuenta que la mayoría de organismos y sociedades científicas recomiendan la FAV como acceso preferente, dada la menor tasa de eventos adversos que se asocian a esta5-12,19-22,26-28.
Las tasas de eventos adversos son más altas entre los portadores de catéteres permanentes que entre los pacientes con fístulas o prótesis, tanto en el hospital como en el centro periférico, como han puesto de manifiesto otros autores a nivel mundial3,7-9,25,29. Así, la tasa de hospitalización es dos veces superior en el grupo de pacientes con catéter permanente respecto al grupo con FAV, así como las infecciones relacionadas con el acceso (tanto infecciones locales como bacteriemias).
En Estados Unidos, la tasa de bacteriemias asociadas con el catéter se ha estimado como comprendida entre 0,9 y 2,0 episodios por paciente-año2. De igual manera, los datos de vigilancia ponen de manifiesto que las tasas de hospitalización han aumentado un 29% a causa de las bacteriemias y un 24% por las celulitis desde 19933. Ferrero, et al.29, en un estudio similar realizado en Italia, encuentran una tasa de bacteriemias relacionadas con el acceso del 0,18%, tasa menor que las referidas por el NHSN3,25 y que la encontrada por nosotros (1,3 y 4,4 episodios por 100 pacientes/mes en pacientes con FAV y catéter permanente, respectivamente).
Los eventos adversos no infecciosos tienen un comportamiento similar al de los eventos infecciosos, con tasas mayores para los catéteres permanentes y para los pacientes hospitalarios.
Respecto al tratamiento antibiótico y uso del laboratorio, los datos reflejan una buena situación global, con baja incidencia de bacterias multirresistentes y un uso racional de los recursos sanitarios (antibióticos y cultivos microbiológicos), aunque destacan algunas posibilidades de mejora, sobre todo en relación a los tratamientos antibióticos sin petición de cultivo previo, como en el caso de las infecciones respiratorias. La tasa de uso de Vancomicina se sitúa entre 0,1-1,9 por 100 pacientes/mes en los portadores de FAV y 2,8-5,5 para pacientes con catéteres permanentes, siendo aceptable, al compararla con los datos del DNS de 20063 dado que están por debajo del percentil 75%. En nuestro medio este tipo de tratamiento empírico, ajustado al antibiograma, sigue siendo el de elección, teniendo en cuenta la baja incidencia de bacterias multirresistentes y nula de bacterias con resistencia a vancomicina.
Nuestro estudio presenta una serie de limitaciones. En primer lugar, se trata de un diseño descriptivo, por lo que no es posible estimar riesgos. Más concretamente, no se puede concluir que la presencia de un acceso vascular tipo FAV determine un menor riesgo de eventos infecciosos, pues para ello sería necesario un diseño analítico (experimental, cohortes o casos y controles). No obstante, la aproximación que proporciona el diseño de vigilancia epidemiológica aquí expuesto puede ser bueno, sobre todo cuando los resultados son consistentes con los de otros estudios similares3,24,28. En segundo lugar, es de destacar el corto período de vigilancia, sólo de siete meses, aunque pensamos que 1.545 pacientes-mes puede ofrecer una buena estimación de la incidencia de eventos adversos. No obstante, no se ha diseñado un tamaño de muestra determinado, pues el objetivo principal del estudio era detectar problemas asociados con el tratamiento de los pacientes en hemodiálisis crónica. Finalmente, cabe destacar que la escasa experiencia de este tipo de estudios en nuestro medio ha podido determinar errores en la estimación de los parámetros.
A pesar de todo lo anterior, nuestro estudio ha permitido detectar algunas oportunidades de mejora, como puede ser la nula petición de cultivos en caso de infecciones respiratorias. No obstante, la alta tasa de uso de catéteres permanentes a largo plazo frente a FAV representa el punto más crítico en términos de morbimortalidad, de costes sanitarios, de calidad asistencial y de seguridad del paciente, lo que no es dependiente de los profesionales de nuestras unidades de hemodiálisis, pues hay que contar con la disponibilidad y experiencia de otros profesionales, como los cirujanos vasculares y los directivos, como se aconseja en el «Change package overview» promocionado por la campaña «Fistula First» estadounidense11. Los datos obtenidos, la demostración de que el aumento del riesgo de presentar eventos adversos es mayor también en nuestra área (sin basarse únicamente en datos de la bibliografía) deberían emplearse para motivar a todos los profesionales sanitarios implicados en la gestión de estos pacientes e incrementar la FAV como primer AV y disminuir globalmente el uso de catéteres permanentes como AV de larga duración.
La implicación de los directivos y de los cirujanos vasculares se considera indispensable para lograr estos objetivos.
La vigilancia aquí presentada es fácil de implementar, consume pocos recursos y es bien aceptada por los profesionales de las unidades de hemodiálisis, aportando una información útil para introducir medidas de mejora y de control que han demostrado reducir las tasas de infecciones y mejorar el uso de antimicrobianos3, 24, 29. Finalmente, los resultados obtenidos pueden ser útiles en la planificación y coordinación de la gestión clínica por procesos de los pacientes sometidos a hemodiálisis, integrándose como elemento fundamental en el desarrollo de estrategias multidisciplinarias de Seguridad del Paciente1,3,16-19.
Tabla 1. Características de la población y tasa de eventos por acceso vascular
Tabla 2. Tasas expresadas por 100 pacientes/mes de los eventos adversos
Tabla 3. Microorganismos aislados según tipo de infección