Sr. Director:
La biopsia percutánea constituye una herramienta indispensable para la evaluación y manejo de los pacientes trasplantados con disfunción del injerto renal. No obstante, es un procedimiento invasivo y, por tanto, no exento de riesgos.
La fístula arteriovenosa (FAV), asociada o no a pseudoaneurisma, tras biopsia renal percutánea es una complicación poco frecuente, que ocurre entre el 0,34 % y el 6,3 % de los casos1. La mayoría de estas lesiones vasculares tienen escasa relevancia clínica y precisan simplemente de observación y seguimiento. Sin embargo, a veces pueden ocasionar disfunción del injerto renal, hipertensión arterial o una hemorragia grave2,14, precisando un tratamiento urgente.
Se presenta un caso de FAV con pseudoaneurisma posbiopsia renal en una paciente trasplantada que debutó con hematuria. La lesión vascular fue identificada mediante arteriografía y eco-Doppler renal y tratada endovascularmente mediante embolización con microcoils3.
CASO CLÍNICO
Mujer de 48 años, hipertensa, diabética y dislipémica, con enfermedad renal crónica, a la que se realizó un trasplante renal de donante cadáver. A los 57 días de este, presentaba función renal correcta con creatinina de 1 mg/dl y sin proteinuria. Transcurridos 26 meses del trasplante, consulta por un cuadro de malestar general, hiporexia, dolor epigástrico, vómitos y diarrea de 3-4 semanas de evolución. Presentaba una presión arterial (PA) de 156/80 mmHg, frecuencia cardíaca de 82 lpm y oliguria. Se evidenció fallo renal agudo con creatinina de 12 mg/dl, acidosis metabólica e hiperpotasemia (6,75 mmol/l).
Inicialmente se orientó como fallo renal agudo secundario a rechazo agudo del injerto por intolerancia oral de la medicación inmunosupresora, ya que se observaron niveles plasmáticos de tacrolimus infraterapéuticos. Bajo esta sospecha se inició tratamiento corticoideo y se realizó biopsia renal para diagnóstico histológico, que evidenció lesiones compatibles con rechazo agudo celular tipo I de la clasificación de Banff. En el momento de la biopsia presentaba una creatinina de 3,51 mg/dl y un filtrado glomerular (FG) del 15 %.
Tras la biopsia, la paciente presentó un cuadro de hematuria franca con coágulos, sin llegar a presentar cuadro obstructivo. Un eco-Doppler renal mostró un hematoma en el lóbulo medio con flujo arterial en su interior, una arcada de entrada y otra de salida sugestivo de FAV.
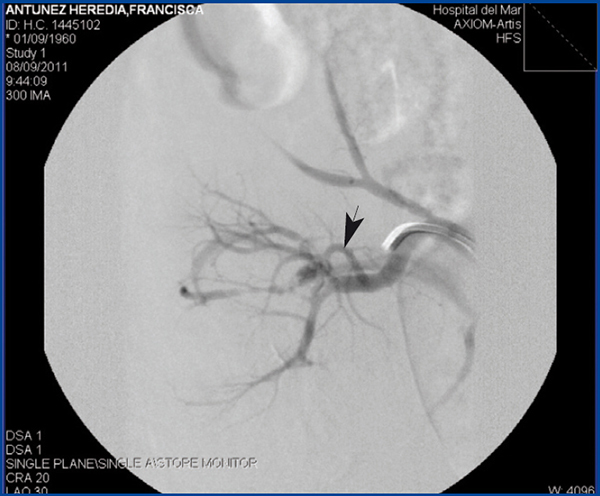
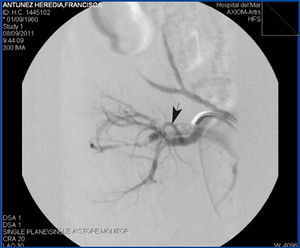
Se practicó cateterismo selectivo de arteria renal por vía femoral con catéter Vanschie. La angiografía puso de manifiesto una FAV en rama renal segmentaria de alto débito y de otras dos de menos entidad dependientes de esta, todas ellas a nivel del tercio medio del riñón (figura 1). Se procedió a cateterizar la rama renal afecta, liberando dos microcoils (Cook) de 0,5 cm para tratar la fístula de alto débito. Las dos fístulas restantes se trombosaron espontáneamente tras cateterizar la rama afecta con catéter multipropósito y de forma previa a una liberación adicional de microcoils.
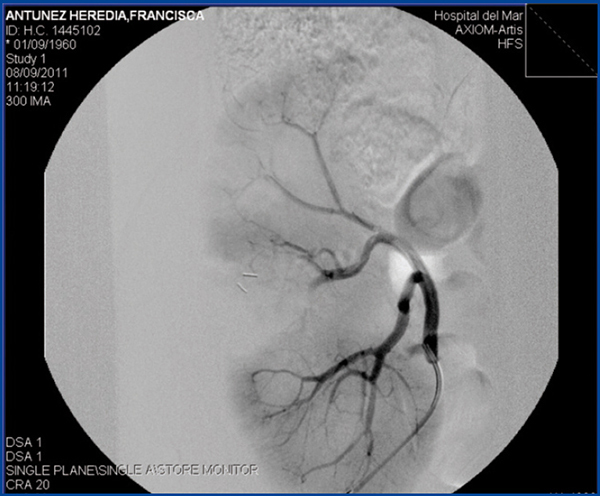
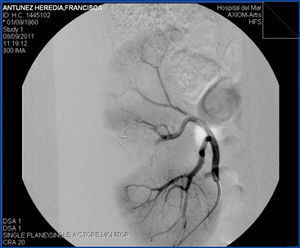
La angiografía de comprobación mostró una correcta permeabilidad de las ramas renales restantes y perfusión del parénquima (figura 2). En este momento la paciente presentaba creatinina de 5,23 mg/dl y FG de 9 %. Mostró un buen control de la PA, entre 120-139/70-85 mmHg, y una diuresis mayor de 1800 ml/día. La evolución posprocedimental fue satisfactoria, sin recidiva de la hematuria, mejoría progresiva de la función renal (a los dos meses, creatinina de 2,84 mg/dl y FG de 20 %) y resolución de la FAV y el pseudoaneurisma.
DISCUSIÓN
La biopsia renal percutánea es el método más ampliamente utilizado para la obtención de tejido renal para el diagnóstico de enfermedades renales. La posibilidad de ser guiada mediante ultrasonidos y el uso de dispositivos automatizados han hecho más frecuente y segura la utilización de este procedimiento.
Entre las complicaciones que pueden asociarse destacan: hematoma perirrenal, hematuria, FAV, pseudoaneurisma y fístula arterio-calicial. La FAV se forma por traumatismo simultáneo sobre la pared de arterias y venas contiguas, dando lugar a una comunicación entre ambos vasos.
Se ha demostrado que el 70 % de todas las FAV se resuelven espontáneamente dentro de los primeros 1-2 años y que un 30 % persisten o se vuelven sintomáticas8. La FAV persistente puede provocar hematuria, insuficiencia renal e hipertensión. La hematuria es la complicación más frecuente10, pudiendo ocasionar disfunción renal obstructiva.
En general, se acepta que la FAV puede ser diagnosticada de manera fiable mediante eco-Doppler4. En nuestro caso, la angiografía renal confirmó la FAV y el pseudoaneurisma.
Las opciones de tratamiento para la FAV sintomática incluyen desde la nefrectomía total o parcial hasta la embolización selectiva de los vasos afectados. La nefrectomía podría ser la única opción en caso de hemorragia aguda grave e incontrolable. La embolización arterial a través de catéter ha sido realizada con éxito en los últimos años y las tasas de éxito se sitúan en torno al 88 %5,6.
La embolización selectiva es un tratamiento eficaz de la FAV posbiopsia11-13, que repercute de forma limitada en el parénquima renal y que resulta menos agresivo que la cirugía abierta, debiendo plantearse, a nuestro criterio, como primera elección terapéutica siempre que la urgencia de estos casos lo permita.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Arteriografía renal selectiva que evidencia fístula arteriovenosa en rama renal segmentaria.
Figura 2. Arteriografía renal comprobatoria tras embolización de fístula arteriovenosa con microcoils.