Hasta 1970 los pacientes españoles con enfermedad renal crónica avanzada morían inexorablemente. Desde entonces hubo un gran desarrollo de los programas de tratamiento sustitutivo de la función renal mediante diálisis y trasplante, de suerte que hoy día, afortunadamente todos ellos pueden ser tratados y con altos índices de calidad.
El aumento progresivo de número de pacientes que requieren este tratamiento, así como de los costes derivados de éste, han sido objeto de diferentes publicaciones y números especiales de nuestra revista Nefrologia. Así, en 1994 realizamos un suplemento de Nefrologia basado en la conferencia sobre Aspectos Económicos y Organizativos del Tratamiento de la Insuficiencia Renal Crónica que se desarrolló en la Universidad de Verano Menéndez Pelayo de Santander1. Recientemente, otro número especial sobre la Sostenibilidad del Tratamiento Sustitutivo de la Función Renal ha servido de base y reflexión para conocer muchos de los aspectos socioeconómicos de este tratamiento2.
En plena crisis económica, y con vistas a una planificación futura, ¿qué podemos hacer los nefrólogos para asegurar la continuidad y la equidad del tratamiento sustitutivo de la función renal en España? Ésta es la cuestión que hoy queremos debatir aquí.
LA SOSTENIBILIDAD DEL SISTEMA SANITARIO ESPAÑOL ESTÁ EN RIESGO
La esperanza de vida al nacer en datos del año 2006 en España es la mejor de la Unión Europea de 15 países y ello con menores costes sanitarios. Con 81,1 años de esperanza de vida media, se encuentra a la cabeza de países como Francia, Italia, Suecia, Austria, etc., mientras que el gasto en sanidad (pública + privada) en porcentaje del producto interior bruto (PIB) es del 8,4%, y la media de los 15 países de la Unión Europea es del 9,2%, con valores extremos entre Luxemburgo con un 7,3% y Francia, con un 11,1% (fuentes: Organización para la Cooperación y el Desarrollo Económico [OCDE], Organización Mundial de la Salud [OMS] e Instituto Nacional de Estadística [INE]). En el 2008, no obstante, esta cifra en España ascendió al 9%.
En los próximos 10 años, uno de cada cinco españoles será mayor de 65 años, con un coste sanitario por persona entre cuatro y 12 veces superior a los menores de dicha edad. El coste medio anual per cápita estimado en el año 2025 en euros es de 2.192 € para aquellas personas con edades inferiores a 65 años, de 8.570 € para el rango de edad comprendido entre 65 y 79 años, de 14.996 € para el rango de edad entre 80 y 94 años, y de 28.479 € para los mayores de 95 años (fuentes: INE, 2009; Statistical Office of the European Communities, Oficina Europea de Estadística [EUROSTAT], OCDE y OMS). Así pues, y de continuar el ritmo de crecimiento actual, el gasto sanitario podría duplicarse en 10 años. Dicho de otra forma, en el año 2020, 50 € de cada 100 euros del gasto público de las Comunidades Autónomas podrían destinarse a sanidad, frente a los 35 € actuales3.
Uno de los componentes de este gasto sanitario es el tratamiento renal sustitutivo. Para un porcentaje del 0,1% de la población, el presupuesto del servicio nacional de salud (SNS) para estos pacientes es del 2,5%, es decir, que a pesar de ser una pequeña población, consume unos recursos muy importantes. Éste es el problema que debe resolverse o, al menos, debe ser profundamente analizado por las autoridades sanitarias; en ello debemos participar especialistas en nefrología.
EL TRATAMIENTO RENAL SUSTITUTIVO EN ESPAÑA
Según el último Informe de Diálisis y Trasplante del año 2009, perteneciente al Registro Español de Enfermos Renales, realizado por la Sociedad Española de Nefrología (S.E.N.) y la Organización Nacional de Trasplantes4, asistimos desde el año 1999 a una estabilización del número de nuevos pacientes, es decir, de la incidencia, con 129 nuevos pacientes por millón de población (pmp) en el año 2009 por 126 pmp 10 años antes. El 85,1% de estos nuevos pacientes son tratados mediante hemodiálisis, el 12,1% mediante diálisis peritoneal y el 2,8% inician tratamiento renal sustitutivo con un trasplante renal previo a su inclusión en diálisis.
Esta estabilización en la incidencia no lo es en la prevalencia. En el año 2001, 885 pacientes pmp eran tratados con tratamiento renal sustitutivo y esta cifra ha ascendido en el año 2009 a 1.039. De los pacientes que se encuentran prevalentes en tratamiento, un 47,67% lo hacen mediante hemodiálisis, un 47,51% mediante trasplante renal y un 4,82% con diálisis peritoneal.
Es de destacar, y tal como comentamos previamente para la población general, un envejecimiento de la población que es tratada con diálisis o trasplante. En el informe del año 2009, la incidencia pmp era de 169 (45-64 años), 390 (65-74 años) y 464 (>75 años).
Podemos ver, por tanto, si comparamos los años 2008 y 2009, que existe un incremento de un 4% en los pacientes que reciben diálisis peritoneal, de un 3% en los pacientes que reciben hemodiálisis y de un 2% en los pacientes que viven con un trasplante renal funcionante.
TRATAMIENTO CON DIÁLISIS EN ESPAÑA
Con una financiación pública existe una oferta pública y privada en el tratamiento sustitutivo de la insuficiencia renal crónica en España que según Largo, a la sazón Subdirector General de Contratación de Recursos Sanitarios del Ministerio de Sanidad y Consumo «es un sector en el que la colaboración pública-privada dentro del SNS ha contribuido eficazmente a la resolución de un grave problema de salud»5. En España, en el año 2009 existían 363 centros de diálisis que atendían a 21.297 pacientes en hemodiálisis (453 pmp). Un 45% de los centros de diálisis en el año 2007 pertenecen a compañías como Fresenius, FME, Braun, Diaverum, Baxter, etc. Un 15% está gestionado en centros privados y un 40% de los centros de diálisis se encontraban en centros públicos. En el intervalo entre el año 2005 y 2009 existió un crecimiento de un 3% en los centros de diálisis gestionados por compañías, una reducción del 3% en los centros privados y un incremento del 19% en los centros públicos.
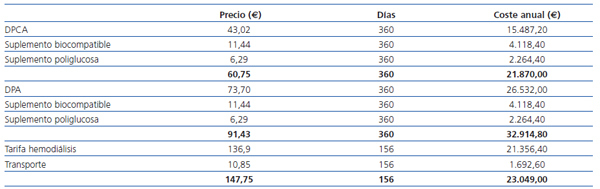
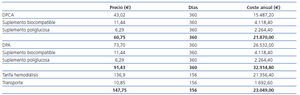
Los precios de diálisis en España en el año 2010 pueden observarse en la tabla 1 (fuente: Ministerio de Industria). Estos precios únicamente incluyen el tratamiento de la sesión de diálisis, pero no la medicación, que debe ser considerada aparte. Como podemos ver, el coste de la diálisis peritoneal básica es el más barato, si bien la incorporación de suplementos biocompatibles, de poliglucosa o la automatización lo encarece por encima incluso de la hemodiálisis. En el año 2010, un 53% (1.237 pacientes) recibían tratamiento con diálisis peritoneal automatizada y un 47% (1.090 pacientes) lo hacían con diálisis peritoneal ambulatoria continua (DPAC).
Así que la promoción de la diálisis peritoneal debe basarse fundamentalmente en aspectos de calidad más que de coste: excelente técnica de inicio, preservación de función renal residual, independencia, libertad nutricional, menor necesidad de medicación, etc.
El tratamiento con trasplante renal, si bien en el primer año stiene u coste que se asemeja al de un tratamiento de diálisis (todo incluido), es la técnica coste-efectiva mejor, porque en años subsiguientes el coste es tan sólo de un 20% de esa cantidad.
¿CÓMO PUEDEN INFLUIR LAS DECISIONES DEL NEFRÓLOGO EN CONTROLAR ESTE INCREMENTO DEL GASTO SANITARIO QUE HACE PELIGRAR EL FUTURO DEL TRATAMIENTO SUSTITUTIVO DE LA FUNCIÓN RENAL?
Existen varias posibilidades que vamos a enumerar:
1. Aumentar el trasplante renal.
2. Aumentar la diálisis peritoneal.
3. Profunda reflexión sobre el coste-beneficio de las prescripciones de medicamentos.
4. Contrato de gestión integral.
5. Considerar la utilización de la diálisis no universal.
Aumento del trasplante renal
La actividad de la Organización Nacional de Trasplantes, consolidando lo que ya era una realidad en la Sociedad Española de Nefrología respecto al desarrollo de programas coordinados de trasplante renal, ha llevado a una posición de liderazgo de nuestro país respecto a trasplante renal de cadáver. De hecho en la actualidad, y utilizando el Informe de Diálisis y Trasplante de 20094, un 47% de los pacientes que viven con tratamiento sustitutivo de la función renal lo hacen mediante trasplante renal funcionante.
La utilización de riñones de cadáver es improbable que supere la cifra actual. En el año 2009 se hicieron 2.328 trasplantes renales obtenidos de cadáver y 2.225 en el año 2010. Es difícil incrementar esta cifra, aunque existen programas que pudieran facilitar un cierto incremento, como el de la generalización del trasplante renal de donante con corazón parado que ha dado muy buenos resultados en algunos centros españoles6.
Otra de las posibilidades de incrementar el trasplante renal es la promoción del trasplante de vivo que, ciertamente, está aumentando en España desde una posición muy modesta. En el año 2001 se realizaron 26 trasplantes, mientras que en el año 2009 se llegó a 1484. La mayoría de los centros han desarrollado ya una técnica suficientemente consolidada como para esperar que en el futuro todas estas cifras se incrementen significativamente. Nuevos programas, como el trasplante renal cruzado, pueden aumentar este número en el futuro. Hay que reconocer, no obstante, que sólo un 20% de los pacientes incluidos en tratamiento con diálisis son, asimismo, incluidos en la lista de espera del trasplante renal, por lo que la generalización de este tratamiento es imposible.
Aumentar la diálisis peritoneal
Como hemos visto, la diálisis peritoneal (no la automática) es la técnica de reemplazamiento más económica después del trasplante renal a partir de su segundo año. Sin embargo, pese a ello únicamente un 4,8% de los pacientes en el año 2009 se encontraban bajo esta modalidad de tratamiento. En algunas Comunidades Autónomas se ha conseguido llegar hasta cifras de un 25%, pero a pesar de una apuesta clara (en nuestro servicio de nefrología todos los pacientes que van a ser tratados con diálisis se inician en la consulta de diálisis peritoneal), no hemos conseguido incrementar el número. Las razones son, fundamentalmente, una caída importante de la técnica a los 2 años, un abandono por cansancio, una interrupción por trasplante renal y, fundamentalmente, la falta de voluntad por parte de los pacientes ante esta técnica. Hay que añadir que, ciertamente, existe también una falta de entusiasmo de algunos especialistas por esta técnica, que podría incrementarse claramente hasta alcanzar cifras medias en España similares a las alcanzadas en Galicia, Cantabria o el País Vasco.
Acciones del especialista sobe la prescripción de fármacos
El concepto coste-efectividad está hoy en día lejos de ser asumido profundamente por la comunidad médica y en especial por los especialistas en nefrología. El problema que tratamos no es si un fármaco debe ser o no financiado. El problema no es la financiación de los fármacos que tienen demostrado un coste-beneficio sino la financiación de los que no lo han demostrado7. Un ejemplo muy claro es el de los quelantes del fósforo8. Una decisión del especialista en nefrología puede llevar a un coste que oscila entre 61 € (carbonato cálcico), 219 € (acetato cálcico), 410 € (acetato cálcico y carbonato magnésico), 2.178 € (carbonato de lantano) o 2.512 € (Sevelamer). Conjuntamente con otros autores9, nosotros hemos defendido que los agentes basados en compuestos cálcicos deben ser la primera línea de quelantes para aquellos pacientes que se encuentran en diálisis, ya que son los más baratos y los mejor tolerados para el tratamiento de la hiperfosfatemia, con resultados similares. El Sevelamer y el lantano no han probado ser superiores a los productos que contienen calcio. Son mucho más caros, y además, se asocian con más efectos secundarios. En ausencia de estos beneficios clínicos comprobados, no deberían ser recomendados con una terapia inicial. El gran paradigma anticalcémico puede perfectamente resolverse con acetato cálcico sin o con carbonato de magnesio (éste disminuye la cantidad de calcio con una efectividad demostrada)10. En el año 2008 en España nos gastamos muchos millones de euros en quelantes no cálcicos para conseguir un efecto en el control de la hiperfosfatemia cuando teníamos otras opciones igual de eficaces y mucho más económicas. Una reciente revisión Cochrane sobre los quelantes del fósforo concluye, igualmente, que los quelantes tan caros no son mejores que los más baratos11.
Ello es tan sólo un ejemplo, porque podríamos incorporar algunos otros conceptos como productos eritropoyéticos, compuestos de vitamina D, etc. Ciertamente podríamos conseguir una reducción en los costes. En un estudio realizado en el año 2009 en pacientes en diálisis la mayor carga económica estuvo representada por la eritropoyetina (22,6 € paciente/día), que alcanzó aproximadamente el 68% del coste farmacéutico total12. Una aproximación más reciente en la región de Murcia13 muestra que, de la medicación total, con un coste de 197 € semanales por paciente se distribuyen en un 34% en quelantes del fósforo, un 25% en eritropoyetina, un 16% en calcimiméticos, un 3% een l hierro, un 5% en vitamina D y un 16% en otros. Desde entonces, algo han cambiado estas cifras, con un ascenso de calcimiméticos y un descenso de eritropoyetina; hay, pues, margen para que el especialista en nefrología ajuste y controle la parte correspondiente al incremento del gasto derivado de la prescripción de medicamentos.
Contrato de gestión integral
Se trata de un proceso nuevo cuyos resultados están aún por demostrar, pero que inicialmente parece que puede influir de forma muy positiva en el control del crecimiento económico de la atención al tratamiento renal sustitutivo de la función renal. Es una experiencia que se está haciendo en el Servicio Murciano de Salud y que requiere una colaboración estrecha entre la compañía encargada de la gestión de la diálisis y el servicio de nefrología del hospital de referencia.
El contrato de gestión integral incluiría una concertación del tratamiento con:
1. Tratamiento de diálisis de cualquier modalidad (hemodiálisis, hemodiafiltración on-line, diálisis peritoneal, hemodiálisis diaria).
2. Medicamentos (intradiálisis y extradiálisis).
3. Análisis de laboratorio.
4. Otros diagnósticos y pruebas.
5. Acceso vascular y peritoneal.
6. Transporte de pacientes.
Dentro de los datos del funcionamiento de este contrato integral, como hemos visto, se incluyen todas las modalidades de diálisis, indicación que cabe al servicio de nefrología del hospital de referencia sin otra restricción que la propia de las características y situación clínica del paciente, y con objetivos de calidad que debe cumplir.
Entre los beneficios se encuentran la indicación de la modalidad, el favorecimiento de terapias domiciliarias cuando estén indicadas, que incluyen mejores resultados clínicos y menor coste total y, finalmente, un compromiso en el que la eficiencia no puede ser alcanzada a precio de una menor calidad terapéutica.
DIÁLISIS AL FINAL DE LA VIDA
Cuando se iniciaron los programas de diálisis, el objetivo era facilitar el retorno de personas por otro lado relativamente sanas a la sociedad y al trabajo. En la actualidad, muchos pacientes mayores de 75 años con insuficiencia renal avanzada presentan tres o más comorbilidades y tienen expectativas de vida muy escasas. La cuestión ética ha de plantearse con valentía: ¿debe ser la diálisis para todo el mundo?
Los países desarrollados, en el momento actual, no tienen limitaciones para la aplicación de tratamiento renal sustitutivo. Esta situación permite que, con frecuencia, no se evalúe de forma adecuada la idoneidad del tratamiento en cada paciente concreto y, sin embargo, es evidente que no todos los pacientes se benefician de igual forma de este tratamiento. Algunos estudios que analizan retrospectivamente la supervivencia de pacientes mayores de 75 años en clínicas de enfermedad renal crónica, con enfermedad renal crónica en estadio 5 encuentran que la ventaja de la diálisis se reduce sustancialmente por la comorbilidad y la cardiopatía isquémica en particular14. Un acercamiento realmente práctico a este tema es el realizado por Couchoud, et al.15 quienes, con una graduación simple de comorbilidades, predicen el pronóstico a corto plazo en pacientes mayores de 75 años que inician diálisis. En muchos de estos casos, con un tratamiento conservador se obtiene una igual supervivencia y una mejor calidad de vida para el paciente y para la familia. No se trata solamente de hacer sostenible el tratamiento sustitutivo de la función renal sino también de un concepto ético por el que protegemos a un enfermo extremadamente incapacitado y a su familia de la prolongación de una agonía inhumana. La diálisis al final de la vida debe ser reconsiderada por un tratamiento médico sin diálisis.
SOSTENIBILIDAD DEL SERVICIO NACIONAL DE SALUD EN ESPAÑA
Todas las medidas que humildemente podamos tomar los especialistas en nefrología para controlar los gastos derivados del tratamiento renal sustitutivo serán muy poco eficaces si no se acompañan de una reestructuración de nuestro modelo actual de SNS. La necesaria reorganización no puede, lógicamente, ser tratada en este breve Editorial, pero la sociedad española y especialmente nosotros, los profesionales del sector sanitario, debemos expresarnos claramente sobre lo que está sucediendo. Comentaremos sólo algunos aspectos.
Copago o ticket moderador
Los datos que actualmente tenemos demuestran que la frecuentación médica en España es un 40% superior a la media de los 15 países de la Unión Europea3. Las consecuencia de ello son, lógicamente, una saturación de los servicios y un aumento del gasto.
La Comisión de Análisis y Evaluación del Sistema Nacional de Salud (Comisión Abril), en 1991, emitió un informe excelente elaborado por todos los sectores de la sociedad española16. En dicho informe se decía exactamente: «Se deben adoptar medidas que limiten la "sobreprescripción" de fármacos. Reconociendo que la medida sería impopular, aconsejando la participación en el coste, compensando con otras cuantías en pensiones o de tipo fiscal. La regla general es la participación en el coste, exceptuando los grupos que se consideren precisos. Si por razones de oportunidad política no se estimase conveniente generalizar la participación en el coste, se podría analizar el pago, con reembolso posterior del 40%».
La mayoría de los países europeos disponen de tickets moderadores de la asistencia y esquemas de pago farmacéutico (Alemania, Bélgica, Francia, Italia, Portugal o Suecia, entre otros) con alguna excepción (Reino Unido). El tema ha sido siempre rechazado en España con argumentos de protección social o elevado coste de la gestión. En nuestra opinión, es difícil que esta medida sea asumida por un grupo político ante la penalización electoral que al parecer podría ocasionar, pero deberíamos abandonar la visión de «oportunidad política» y adoptar la de «oportunidad social».
Pacto de Estado por la sanidad
El Profesor Segovia de Arana, uno de los principales responsables de la excelente calidad de la medicina actual española (fundador del programa de especialización MIR), conjuntamente con otras personas muy relevantes de la medicina española que forman la Academia Europea de Ciencia y Artes, han editado un Libro Blanco sobre el Sistema Nacional de Salud en el que textualmente afirman:
«Si las fuerzas políticas españolas no llegan a un acuerdo para poner en marcha un Pacto de Estado por la Sanidad, el Sistema Nacional de Salud, tal y como lo conocemos hoy en día, se verá ahogado por los problemas de sostenibilidad que le acosan en la actualidad».
El 30 de septiembre de 2010, el Presidente de la Comisión de Sanidad del Congreso de los Diputados Gaspar Llamazares dio por fracasado, después de dos años de trabajos, el intento de alcanzar un Pacto de Estado para salvaguardar la viabilidad del SNS.
Reestructura del Estado
La deuda de medicamentos y productos sanitarios a 31 de diciembre de 2010 ascendía a 8.739 millones de euros, de los que sólo Andalucía, la Comunidad Valenciana y Castilla y León computan más del 35%. Muchos proveedores tienen que soportar demoras en los pagos superiores a los 600 días, siendo las Comunidades Autónomas que más dilatan los pagos Cantabria (709 días), Baleares (645 días) y Murcia (612 días)17. Si bien es cierto que algunas de ellas tienen ya una central de compras para su territori , llama la atención la frivolidad con la que se desprecia el concepto de economía de escala. Se pagan precios muy diferentes por el mismo producto y se está produciendo una ruptura en la equidad del sistema.
La existencia de calendarios vacunales diferentes entre las Comunidades Autonomas es una expresión clara de la idiocia que impregna a nuestra organización sanitaria. Existen, asimismo, diferencias en el modelo de financiar ciertos fármacos para determinados grupos de pacientes. Por ejemplo, en Castilla y León se presenta aportación reducida en antifúngicos y antivíricos en pacientes con cáncer; en Extremadura se financia la totalidad del coste de los fármacos prescritos a familias numerosas y a pacientes con enfermedad crónica menores de 14 años, y en Valencia se financia el coste total del tratamiento de la tuberculosis18.
Parecería lógica una reestructuración que permitiera concentrar los recursos, abaratar las compras, pagar adecuadamente en tiempo y asegurar la equidad de los servicios sanitarios a cualquier ciudadano español. En la actualidad la financiación sanitaria actual muestra importantes diferencias territoriales donde la Comunidad Autónoma con un mayor presupuesto per cápita (País Vasco) supera en 560 euros a la de menor presupuesto (Baleares)18.
Medidas estructurales como la búsqueda de sinergias, plataformas comunes de diagnóstico (de imagen, laboratorio), adecuación de las indicaciones diagnósticas y terapéuticas y mejoras en la gestión (recursos humanos, información, equipamiento, etc..) pueden ser medidas para ahorrar costes que requieren del concepto de concentración18.
En nuestra opinión, al igual que un Pacto de Estado, es necesaria una reestructuración del SNS para asegurar su sostenibilidad.
Necesidad de liderazgo
Nuestro SNS tiene un déficit de liderazgo general y en cada una de las instituciones que lo componen. Además, tampoco tiene órganos de gobierno a los que se responda y se haga rendición de cuentas del adecuado uso de los recursos públicos, tanto a nivel central como autonómico. Es necesario, pues, contar con un buen gobierno que asegure la sostenibilidad de nuestro sistema sanitario y por ello del tratamiento sustitutivo de la función renal. Como buen gobierno nos referimos a un ejercicio de autoridad política, económica, de conocimiento y administrativa para la gestión de asuntos nacionales.
CONCLUSIÓN
Si bien es cierto que la atención nefrológica actual en España es coste-efectiva y de gran calidad, existen algunas medidas, que han sido discutidas aquí, que, humildemente, podemos incorporar los especialistas en nefrología para asegurar la sostenibilidad del tratamiento renal sustitutivo, pero de nada servirá cumplir adecuadamente nuestra responsabilidad como vectores del gasto si esto no se acompaña de cambios en nuestro SNS. Muchos cambios necesarios no se producirán exclusivamente por intereses electorales de los diferentes responsables. Quizás nuestro primer paso debiera ser exigir, desde cualquier medio posible, un acuerdo global para asegurar la sostenibilidad del SNS, tanto en su vertiente social (equidad), como económica.
Tabla 1. Costes medios de la diálisis en el años 2010 en España (euros)