La enfermedad renal crónica (ERC) afecta al 9% de la población adulta en España1,2. La mayoría de los pacientes con ERC se controlan en atención primaria3–6 y la detección precoz es fundamental para adoptar las medidas necesarias para enlentecer su progresión7,8. En la estación clínica de atención primaria, el diagnóstico de insuficiencia renal crónica (IRC) lo introduce el médico manualmente cuando el filtrado glomerular (FG) estimado es inferior a 60ml/min/1,73m2. El objetivo del estudio es determinar, en pacientes con FG<60ml/min/1,73 m2, si el registro del diagnóstico de IRC en la historia conlleva actitudes distintas con relación a la prevención y tratamiento de la IRC.
El estudio se ha realizado en los 16 equipos de atención primaria del Servicio de Atención Primaria (SAP) Muntanya de Barcelona, perteneciente al Institut Català de la Salut, donde se atendió en el año 2012 a 212.321 pacientes adultos. Se han incluido los pacientes con un mínimo de 2 estimaciones del FG (eFG) mediante la fórmula CKD-EPI inferiores a 60ml/min/1,73 m2 en 2012. Se definieron 2 grupos en función de si se había registrado el diagnóstico de IRC en la historia clínica. La comparación entre grupos se ha realizado mediante el test de Chi-cuadrado para variables cualitativas y la prueba t de Student para las variables cuantitativas. Se ha aceptado un nivel de significación estadística del 5% (p≤0,05).
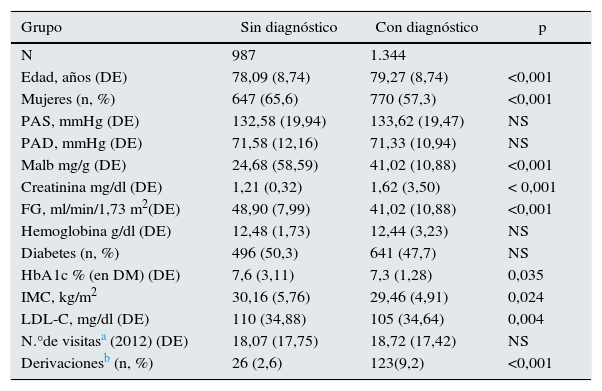
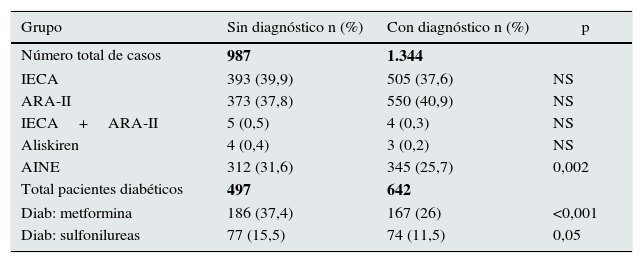
En 2.331 pacientes constaban al menos 2 determinaciones de eFG<60ml/min/1,73m2. En 1.344 (57%) se había registrado el diagnóstico de IRC mientras que en 987 (43%) pacientes no constaba. Las características de los pacientes se resumen en la tabla 1. Los pacientes con diagnóstico de IRC tenían un eFG más bajo y mayor albuminuria. La proporción de diabéticos fue similar en ambos grupos. El peso corporal, el colesterol LDL y la hemoglobina glicosilada en los pacientes con diabetes eran menores en el grupo de pacientes con diagnóstico de IRC. En la tabla 2 se resume el tratamiento en ambos grupos. La utilización de inhibidores del sistema renina-angiotensina fue similar en ambos grupos. En cambio, el uso de antiinflamatorios no esteroideos fue menor en los pacientes con diagnóstico de IRC. En los pacientes diabéticos el uso de metformina y sufonilureas fue también menor en el grupo con diagnóstico de IRC.
Datos sociodemográficos y media de valores basales
| Grupo | Sin diagnóstico | Con diagnóstico | p |
|---|---|---|---|
| N | 987 | 1.344 | |
| Edad, años (DE) | 78,09 (8,74) | 79,27 (8,74) | <0,001 |
| Mujeres (n, %) | 647 (65,6) | 770 (57,3) | <0,001 |
| PAS, mmHg (DE) | 132,58 (19,94) | 133,62 (19,47) | NS |
| PAD, mmHg (DE) | 71,58 (12,16) | 71,33 (10,94) | NS |
| Malb mg/g (DE) | 24,68 (58,59) | 41,02 (10,88) | <0,001 |
| Creatinina mg/dl (DE) | 1,21 (0,32) | 1,62 (3,50) | < 0,001 |
| FG, ml/min/1,73 m2(DE) | 48,90 (7,99) | 41,02 (10,88) | <0,001 |
| Hemoglobina g/dl (DE) | 12,48 (1,73) | 12,44 (3,23) | NS |
| Diabetes (n, %) | 496 (50,3) | 641 (47,7) | NS |
| HbA1c % (en DM) (DE) | 7,6 (3,11) | 7,3 (1,28) | 0,035 |
| IMC, kg/m2 | 30,16 (5,76) | 29,46 (4,91) | 0,024 |
| LDL-C, mg/dl (DE) | 110 (34,88) | 105 (34,64) | 0,004 |
| N.°de visitasa (2012) (DE) | 18,07 (17,75) | 18,72 (17,42) | NS |
| Derivacionesb (n, %) | 26 (2,6) | 123(9,2) | <0,001 |
DM: diabetes mellitus;FG: filtrado glomerular;HbA1c: hemoglobina glicosilada; IMC: índice de masa corporal;LDL-C: Colesterol LDL; Malb: microalbuminuria; NS: p>0,05; PAD: presión arterial diastólica;PAS: presión arterial sistólica.
Diferencias de tratamiento según el grupo
| Grupo | Sin diagnóstico n (%) | Con diagnóstico n (%) | p |
|---|---|---|---|
| Número total de casos | 987 | 1.344 | |
| IECA | 393 (39,9) | 505 (37,6) | NS |
| ARA-II | 373 (37,8) | 550 (40,9) | NS |
| IECA+ARA-II | 5 (0,5) | 4 (0,3) | NS |
| Aliskiren | 4 (0,4) | 3 (0,2) | NS |
| AINE | 312 (31,6) | 345 (25,7) | 0,002 |
| Total pacientes diabéticos | 497 | 642 | |
| Diab: metformina | 186 (37,4) | 167 (26) | <0,001 |
| Diab: sulfonilureas | 77 (15,5) | 74 (11,5) | 0,05 |
AINE: antiinflamatorios no esteroideos;ARA-II: antagonistas del receptor de la angiotensina II;Diab: diabéticos;IECA: inhibidores dela enzima de conversión de la angiotensina;NS: p>0,05.
La principal observación en el presente estudio es que el diagnóstico de IRC se realiza tardíamente y, aproximadamente en el 40% de los pacientes con un eFG<60ml/min/1,73 m2, el diagnóstico no consta en la historia clínica. A pesar de la mayor gravedad de la insuficiencia renal, los pacientes con el diagnóstico de IRC tenían un menor sobrepeso, mejor control del nivel de colesterol LDL y de la hemoglobina glicosilada en los pacientes diabéticos. El uso de antiinflamatorios no esteroideos fue menor en el grupo de pacientes con diagnóstico de IRC. La metformina y las sulfonilureas fueron utilizadas con menor frecuencia en pacientes diabéticos con el diagnóstico de IRC. En su conjunto, estos resultados señalan que la presencia del diagnóstico de IRC se asocia a una actitud más proactiva encaminada a disminuir los factores de riesgo cardiovascular, de progresión de la insuficiencia renal y también a una mayor prevención del fracaso renal agudo y suscitan la pregunta de si la inclusión automática del diagnóstico de IRC en la historia clínica en pacientes con eFG<60ml/min/1,73 m2 pudiera favorecer una actitud más proactiva en el tratamiento del paciente con IRC9,10. Sin embargo, estos resultados deben interpretarse con cautela ya que se trata de un estudio retrospectivo y, por lo tanto, no permite establecer relaciones causales. La confirmación o refutación de esta hipótesis requeriría de un estudio prospectivo y aleatorizado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Carme Nebot. Servei d’atenció primària Muntanya Dreta.
Pilar Algueró. Centre d’atenció primària Turó.
Maribel Colas. Centre d’atenció primària Turó.
Joan Atmetlla Andreu. Centre d’atenció primària Xafarinas.
Dolors Llauradó. Centre d’atenció primària Turó.
Araceli Martín. Centre d’atenció primària Ciutat Meridiana.
Andrea Sánchez Callejas. BASIQ. Unitat d’Avaluació, Sistemes d’Informació i Qualitat.
Francisca Benavides. Centre d’atenció primària Rio de Janeiro.
Eladio Fernández-Liz. Area del Medicament Àmbit Barcelona Ciutat.
Daniel Serón. Servei de Nefrologia. Hospital Universitari Vall d’Hebrón. Barcelona.
Eugenia Espinel. Servei de Nefrologia. Hospital Universitari Vall d’Hebrón. Barcelona.