Sr. Director:
La nefritis tubulointersticial (NTI) con uveítis (TINU) es una entidad rara de patogénesis desconocida.
Presentamos el caso de un niño de 9 años valorado por glucosuria. Refería astenia, anorexia y pérdida de peso de 5 kg de un mes de evolución. Sin infecciones previas. Padecía enuresis nocturna primaria tratada con desmopresina, con interrupción del tratamiento 2 meses antes del inicio de los síntomas.
En la exploración presentaba hipertensión arterial (máximo 135/97 mmHg), siendo el resto normal.
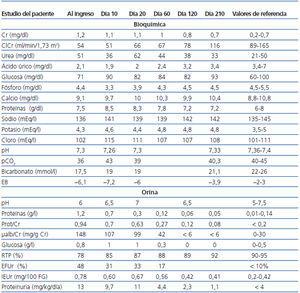
En la analítica sanguínea destacaba afectación de la función renal, con creatinina (Cr): 1,2 mg/dl; aclaramiento de creatinina: 64 ml/min/1,73 m2; urea: 51 mg/dl; úrico: 2,1 mg/dl; fósforo: 4,4 mg/dl; acidosis metabólica leve, con proteína C reactiva: 29 mg/l y velocidad de sedimentación globular: 62 mm (tabla 1).
En orina presentaba glucosuria (0,8 g/l), proteinuria no nefrótica (13 mg/kg/día, microalbuminuria: 148 mg/g Cr), hiperfostauria con resorción tubular de fosfato bajo (78%), hiperuricosuria con índice de excreción de ácido úrico elevado (0,78 100 mg/100 ml), filtrado renal glomerular, calciuria normal (1,1 mg/kg/día), excreción fraccional de sodio 0,3% y excreción fraccional de potasio 19%. En el sedimento urinario presentaba cilindros hialinos granulosos y leucocituria sin eosinófilos con urocultivo negativo.
Estos hallazgos son compatibles con alteración múltiple del túbulo proximal (TP) o síndrome de Fanconi.
Las funciones hepática, tiroidea y paratiroidea fueron normales. El estudio inmunológico reveló positividad leve para los anticuerpos antinucleares (1/80). El título de antiestreptolisina O (ASLO) estaba elevado (2175 UI/ml), con cultivo orofaríngeo negativo. La cuantificación de inmunoglobulinas fue normal, con elevación de la IgG a la semana (1820 mg/dl). Se realizó IgM de virus de Epstein-Barr, citomegalovirus, parvovirus B19, toxoplasmosis y hepatitis B y C, que fueron negativas. La ecografía renal fue normal.
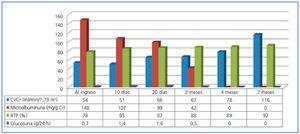
Dada la afectación del TP y la con insuficiencia renal leve, se sospechó una NTI. Se siguió actitud expectante con mejoría de la función renal y normalización de la tensión arterial en menos de 4 semanas, no realizándose biopsia renal (figura 1).
Al mes del inicio del proceso renal, presentó un cuadro de uveítis anterior aguda, que evolucionó favorablemente con corticoterapia tópica y ciclopléjicos.
Según los criterios de Mandeville1, se diagnosticó síndrome de nefritis tubulointersticial asociado a uveítis (TINU). Tras 18 meses, la función renal permanece normal, aunque ha presentado varias recurrencias de la uveítis.
DISCUSIÓN
La etiopatogenia de la enfermedad es desconocida, postulándose mecanismos mediados por inmunidad celular. Se ha relacionado con procesos infecciosos, enfermedades sistémicas y toma previa de medicamentos2.
En nuestro caso, los títulos altos de ASLO sugirieron infección por estreptococo; sin embargo, no asociaba sintomatología y el cultivo orofaríngeo fue negativo. Parece improbable que la desmopresina fuera la causa, ya que no hay relación de causalidad. No hemos encontrado ningún caso que relacione la NTI con este fármaco.
La clínica es variable; presenta síntomas sistémicos inespecíficos y manifestaciones renales que incluyen dolor en flanco, piuria estéril, hematuria, proteinuria en rango no nefrótico e insuficiencia renal en distintos grados de afectación, pudiendo asociar defectos tubulares proximales y distales.
Nuestro paciente presentaba glucosuria con disfunción del TP generalizada, afectación moderada de la función renal e hipertensión arterial leve.
Diagnosticamos síndrome de TINU según los criterios de Mandeville1. El diagnóstico diferencial se realiza con otras enfermedades que asocian patología renal y ocular2, como sarcoidosis, síndrome de Sjögren, granulomatosis de Wegener, síndrome de Behcet, toxoplasmosis, tuberculosis, histoplasmosis o brucelosis.
La afectación renal suele ser un cuadro autolimitado3 que se vuelve persistente en cerca del 10% de los pacientes. El tratamiento de elección son los corticoides orales4, aunque pueden usarse inmunomoduladores en caso de mala evolución2.
La uveítis puede preceder (20%) o seguir (65%) al proceso renal5; es rara su presentación concomitante. Se han observado casos de presentación de la uveítis de hasta 2 meses antes y hasta 14 meses después2. El pronóstico de la uveítis suele ser favorable, si bien en algunas publicaciones se habla de hasta un 20% de pacientes con complicaciones2, siendo frecuente su recurrencia.
Debido a que las manifestaciones del síndrome de TINU son inespecíficas, su incidencia real puede estar subestimada. Tanto los nefrólogos como los oftalmólogos debemos tener presente esta entidad y comprobar la función renal en pacientes con uveítis y viceversa.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Tabla 1. Exámenes de laboratorio en sangre y orina al inicio del cuadro y durante la evolución
Figura 1. Aclaramiento de creatinina, microalbuminuria, reabsorción tubular de fosfato y glucosuria