Introducción: A diferencia de los pacientes tratados con diálisis peritoneal, la programación de una dosis incremental de diálisis no se considera en el enfermo tratado con hemodiálisis (HD) periódica, ni tampoco es habitual tener en cuenta la función renal residual en el cálculo de la dosis total de diálisis, asumiéndose como tal la proporcionada exclusivamente por el aclaramiento del dializador. A partir del año 2006 decidimos establecer una pauta incremental de diálisis al inicio del tratamiento renal sustitutivo, valorando la posibilidad de comenzar con 2 HD/semana cuando el aclaramiento renal de urea fuera igual o superior a 2,5 ml/min. En el presente trabajo presentamos nuestra experiencia de los primeros 5 años de aplicación de esta pauta incremental de HD y su repercusión sobre la función renal residual. Metodología: Se han incluido a todos los enfermos que iniciaron tratamiento con HD periódica entre el 1/1/2006 y el 30/9/2010, y permanecieron en diálisis más de tres meses. El seguimiento de los enfermos finalizó el 31/12/2010 (fecha de cierre del estudio). Cuando un enfermo inicia HD se determina el aclaramiento de urea y creatinina con las concentraciones de urea y creatinina en una muestra de sangre obtenida antes de la diálisis y la orina de las 24 horas previas al inicio de la primera sesión de diálisis de la semana. Si el aclaramiento de urea es igual o superior a 2,5 ml/min, se comienza con 2 HD/semana, siempre que lo permita la situación clínica a criterio del médico responsable. La función renal residual se analiza cada dos meses hasta que la diuresis es inferior a 100 ml/día, que se considera nula. Evaluamos el descenso de la función renal residual, calculando el ritmo de descenso del filtrado glomerular (ml/min/mes) y de la diuresis de 24 horas (ml/mes) en los pacientes que se dializan con 2 y 3 HD a la semana. En enero de 2010 realizamos un corte transversal en el que se relacionó el filtrado glomerular con diversos parámetros clínicos y analíticos en pacientes que se dializan 2 y 3 veces a la semana. Resultados: En el período de estudio, se incluyeron 95 pacientes, de los cuales 41 (43%) empezaron con 2 HD y 54 (57%) con 3 HD a la semana. El tiempo medio que permanecieron con la pauta de 2 HD/semana fue de 11,1 ± 7,2 meses (rango 2-25). De los 41 enfermos que comenzaron con 2 HD/semana, 10 recibieron el trasplante mientras permanecían con esta pauta, 1 fue transferido a diálisis peritoneal, 6 recuperaron función renal y pudieron abandonar el tratamiento con diálisis, 15 pasaron a la pauta de 3 HD/semana y 9 continuaban dializándose con la pauta de 2 HD/semana en el momento de cierre del estudio. De los 15 enfermos que pasaron a la pauta de 3 HD/semana, 4 fueron trasplantados, 3 fallecieron y los 8 restantes continuaban en HD en la fecha de cierre del estudio. El análisis de Kaplan-Meyer mostró que la supervivencia de los pacientes que iniciaron 2 veces/semana fue mayor (log-rank 3,964, p = 0,04). La pérdida del filtrado glomerular y de la diuresis de 24 horas fue menor en los enfermos con la pauta de 2 HD/semana: 0,22 ± 0,36 vs. 0,89 ± 1,26 ml/min/mes para el filtrado glomerular (p = 0,001), y 90,59 ±132 vs. 206,23 ± 286 ml/mes para la diuresis de 24 horas (p = 0,001). En el corte transversal realizado en enero de 2010, 17 pacientes estaban con pauta de 2 HD/semana y 47 con 3 HD/semana. La concentración sérica de β2-microglobulina fue significativamente menor en el grupo con 2 HD/semana (19,7 ± 5 vs. 38,3 ± 13, p = 0,000). La concentración media de hemoglobina fue similar en ambos grupos, con una dosis de eritropoyetina significativamente menor en los pacientes de 2 HD/semana (7058 ± 3749 vs. 12.553 ± 10.826 unidades/semana, p = 0,037). Conclusión: En una población seleccionada, el inicio de la HD se puede hacer de forma incremental, comenzando con dos sesiones de diálisis a la semana. En nuestra experiencia es una pauta segura que probablemente contribuye a preservar la función renal residual.
Introduction: In contrast to patients treated with peritoneal dialysis, those on periodical haemodialysis (HD) do not receive programmed progressive increases in dialysis dosage, nor is residual renal function taken into account in the calculation of the total dialysis prescription; rather, only dialyser clearance is factored into the equation. In 2006, we decided to establish a progressively increasing dialysis regimen at the start of renal replacement therapy, evaluating the possibility of starting with 2 sessions of HD/week when renal clearance of urea was equal to or greater than 2.5ml/min. This study summarises our experience during the first 5 years of application of this progressively increasing HD prescription and its repercussions on residual renal function. Methods: We included all patients who started periodical HD between 1/1/2006 and 30/9/2010 and remained on dialysis for more than three months. The follow-up period ended on 31/12/2010 (study end date). When a patient started HD, urea and creatinine clearance levels were measured based on urea and creatinine concentrations in blood samples taken before dialysis and in urine samples taken 24 hours prior to starting the first dialysis session of the week. If urea clearance was equal to or greater than 2.5ml/min, 2 sessions of HD per week were applied, as long as the patient’s clinical situation allowed for it (according to the criteria of the attending physician). Residual renal function was analysed every 2 months until diuresis was less than 100ml/day, which is considered to be basically null. We evaluated the decrease in residual renal function, calculating the rate of decrease in glomerular filtration (ml/min/month) and 24-hour diuresis (ml/month) in patients receiving 2 and 3 HD sessions per week. In January 2010, we took a cross-sectional sample, evaluating glomerular filtration and how this value was associated with various clinical and laboratory parameters in patients receiving 2 or 3 dialysis sessions per week. Results: During the study period, 95 patients were included in the study, 41 of which (43%) started with 2 HD sessions per week, and 54 (57%) with 3 sessions per week. The mean time that patients remained on the 2HD sessions/week regimen was 11.1±7.2 months (range: 2-25 months). Of the 41 patients that started with 2 HD sessions/week, 10 received a transplant while on the treatment regimen, 1 was transferred to peritoneal dialysis, 6 recovered renal function and were able to abandon dialysis treatment, 15 were switched to the 3 HD sessions/week regimen, and 9 continued on the 2 HD sessions/week regimen at the time the study ended. Of the 15 patients that were switched to the 3 HD sessions/week regimen, 4 received transplants, 3 died, and the remaining 8 continued on HD until the end of the study. A Kaplan-Meier survival analysis revealed that patients who started on the 2 HD sessions/week regimen had a greater survival rate (log-rank: 3.964; P=.04). Losses in both glomerular filtration rate and 24-hour diuresis were lower in patients on the 2 HD sessions/week regimen: 0.22±0.36ml/min/month vs 0.89±1.26ml/min/month for glomerular filtration (P=.001), and 90.59±132ml/month vs 206.23±286ml/month for 24-hour diuresis (P=.001), respectively. In the cross-sectional sample taken in January 2010, 17 patients were on the 2 HD sessions/week regimen and 47 were on the 3 HD sessions/week regimen. Serum concentrations of β2-microglobulin were significantly lower in the 2 HD sessions/week group (19.7±5 vs 38.3±13; P=.000). The mean haemoglobin concentration was similar between the two groups, with a significantly lower dose required of erythropoietin in patients on the 2 HD sessions/week regimen (7058±3749 units/week vs 12 553±10 826 units/week; P=.037). Conclusion: In select populations, the start of HD can be administered on a progressively increasing dosage, starting with two sessions/week. In our experience, this is a safe prescription that probably contributes to preserving residual renal function.
INTRODUCCIÓN
La dosis de diálisis en enfermos crónicos tratados con diálisis peritoneal se calcula con la suma de los aclaramientos peritoneal y renal de urea. La persistencia de la función renal residual permite programar una pauta de diálisis incremental, comenzando el tratamiento sustitutivo con una dosis baja de aclaramiento peritoneal, que va a incrementarse conforme disminuye el aclaramiento renal1,2. El filtrado glomerular residual tiene una gran relevancia en estos enfermos y se concede importancia a su cuantificación y mantenimiento3,4.
Sin embargo, la programación de una dosis incremental de diálisis no se considera en el enfermo tratado con hemodiálisis periódica. La frecuencia habitual de la diálisis intermitente como tratamiento sustitutivo de la insuficiencia renal crónica es de tres sesiones semanales (3 HD/semana), y así se establece desde el inicio del tratamiento5,6. Tampoco es habitual tener en cuenta la función renal residual en el cálculo de la dosis total de diálisis, asumiéndose como tal la proporcionada exclusivamente por el aclaramiento del dializador7,8.
No obstante, preservar la función renal residual es deseable en todos los pacientes con insuficiencia renal crónica que inician diálisis, ya que permite un mejor control del volumen y de iones como el potasio o el fósforo, así como la eliminación de medianas moléculas como la β2-microglobulina y de las moléculas ligadas a proteínas que son difíciles de extraer con el dializador9-13. La pérdida de la función renal residual varía de unos pacientes a otros, tanto en hemodiálisis como en diálisis peritoneal, pero existen características propias de la hemodiálisis como los episodios de hipotensión y depleción de volumen y la activación de mediadores inflamatorios asociados a la biocompatibilidad del dializador y del líquido de diálisis, que se han implicado como los principales causantes de la pérdida de la función renal residual en estos enfermos14-16.
Es práctica habitual en nuestro Servicio medir la diuresis y el aclaramiento renal de urea y de creatinina al inicio del tratamiento con hemodiálisis y cada dos meses en los pacientes que conservan la diuresis residual, y consideramos el aclaramiento renal de urea como parte de la dosis de diálisis que recibe un enfermo. En 1985, Gotch17 estableció con el modelo cinético de la urea que se podía conseguir una dosis adecuada de diálisis con dos sesiones semanales (2 HD/semana) si el aclaramiento renal de urea era igual o superior a 2,5 ml/min. A partir del año 2006 decidimos establecer una pauta incremental de diálisis al inicio del tratamiento renal sustitutivo, valorando la posibilidad de comenzar con 2 HD/semana cuando el aclaramiento renal de urea fuera igual o superior a 2,5 ml/min.
En el presente trabajo presentamos nuestra experiencia de los primeros 5 años de aplicación de esta pauta incremental de hemodiálisis y su repercusión sobre el mantenimiento de la función renal residual.
MATERIAL Y MÉTODOS
Nuestro criterio para iniciar tratamiento con hemodiálisis en los pacientes con enfermedad renal crónica en estadio 5 es tener un filtrado glomerular inferior a 6 ml/min en el paciente con escasa sintomatología o bien cifras superiores en enfermos con sintomatología urémica o con insuficiencia cardíaca no controlables con tratamiento conservador. Cuando un enfermo se incorpora a la Unidad de Hemodiálisis, se le realiza un estudio de la función renal residual, determinando el filtrado glomerular como la media de los aclaramientos de urea y creatinina. El cálculo de la función renal residual se realiza con la diuresis de 24 horas, tal como recomiendan la Guía KDOQI de 2006 (Guideline 6)18 y otros autores11-12,16,19-22. El aclaramiento se calcula con las concentraciones de urea y creatinina en la orina recogida en las 24 horas previas al inicio de la primera sesión de diálisis de la semana y en una muestra de sangre obtenida inmediatamente antes del inicio de la diálisis. El primer estudio, realizado habitualmente en la primera semana, se considera como el filtrado glomerular basal.
Todos los pacientes se dializan con membrana biocompatible de alta permeabilidad y baño de diálisis ultrapuro. El tiempo de diálisis se fija inicialmente en 3,30 o 4 horas por sesión según el peso seco sea menor o mayor de 60 kg. Si el aclaramiento de urea en la primera determinación del filtrado glomerular es igual o superior a 2,5 ml/min, se intenta comenzar el tratamiento con 2 HD/semana (lunes y viernes o martes y sábados) si la situación clínica lo permite a criterio del médico responsable.
La función renal residual se analiza cada dos meses hasta que la diuresis es inferior a 100 ml/día. A partir de este momento, se considera que la función renal residual es nula. La pauta de 2 HD/semana se mantiene hasta que el aclaramiento renal de urea desciende por debajo de 2,5 ml/min, o acontecen síntomas clínicos y/o alteraciones analíticas que aconsejen aumentar la frecuencia. Como norma habitual, los enfermos que se dializan dos veces a la semana reciben una dosis diaria de 80 mg de furosemida oral los días que no reciben tratamiento con diálisis.
La dosis de diálisis se determina en cada sesión de hemodiálisis mediante el aclaramiento normalizado de urea (Kt/V) del monitor. Cada dos meses se determina el (Kt/V) obtenido por la fórmula simplificada monocompartimental de Daugirdas de segunda generación (Kt/V diálisis). El Kt/V total de urea (Kt/V total) se calcula añadiendo al Kt/V de la diálisis una fracción correspondiente a la eliminación urinaria de urea según el método descrito por Gotch8. El Kt/V semanal es el producto del Kt/V total de cada sesión por el número de sesiones a la semana. La generación de urea se calcula por la fórmula de Depner23 y el protein catabolic rate normalizado (PCR-n) por la fórmula de Borah modificada por Sargent24.
En el presente trabajo se han incluido todos los enfermos que iniciaron tratamiento con hemodiálisis periódica en la Unidad de Hemodiálisis entre el 1 de enero de 2006 y el 30 de septiembre de 2010, y que permanecieron en diálisis más de tres meses. El seguimiento de los enfermos finalizó el 31 de diciembre de 2010 (fecha de cierre del estudio) o en el momento en el que interrumpieron el tratamiento con hemodiálisis por trasplante renal, recuperación de función renal, transferencia a diálisis peritoneal o fallecimiento. Se consideró que el inicio en diálisis era programado cuando lo hacían con un acceso vascular definitivo.
El ritmo de descenso del filtrado glomerular (ml/min/mes) y de la diuresis de 24 horas (ml/mes) se estableció de la siguiente forma: en los pacientes que comenzaron con 2 HD/semana, se calculó la diferencia entre el filtrado glomerular basal y el filtrado glomerular obtenido en la última determinación antes de pasar a la pauta de 3 HD/semana, o el filtrado glomerular en la última determinación antes de finalizar el tratamiento con hemodiálisis por las causas anteriormente citadas, o el filtrado glomerular que tuviera el enfermo en la fecha de cierre del estudio en caso de continuar con 2 HD/semana; la diferencia se dividió por los meses que el enfermo ha estado dializándose dos veces a la semana. En los pacientes que comenzaron con 3 HD/semana, se calculó la diferencia entre el valor del filtrado glomerular basal y el último valor de filtrado glomerular obtenido antes de considerarse que su función renal residual había desaparecido (diuresis inferior a 100 ml/día), o el valor del filtrado glomerular previo a la finalización de tratamiento con hemodiálisis o el valor del filtrado glomerular en el momento de cierre del estudio en el caso que el enfermo conservara la función renal residual en ese momento. Esta diferencia se dividió por el número de meses del período analizado. El mismo procedimiento se hizo para calcular el descenso de la diuresis.
Para valorar la influencia de la función renal residual sobre diversas variables con relevancia clínica, en el mes de enero de 2010 se hizo un estudio transversal en el que se relacionó el filtrado glomerular con diversos parámetros clínicos y analíticos. La tensión arterial considerada fue la media de los valores prediálisis de todas las sesiones de hemodiálisis del mes. Lo mismo se hizo para el incremento de peso interdiálisis, que fue también la media del mes. Para valorar la distribución de los compartimentos corporales de agua, a todos los enfermos de la Unidad se les realizó en dicho mes un análisis de bioimpedancia posdiálisis con un monitor de monofrecuencia vectorial (monitor EFG ElectroFluidGraph® analyzer, Akern SRL, Florence, Italy).
Análisis estadístico
Los resultados se expresan como media ± desviación estándar (DS). Los datos analizados tenían una distribución normal (test de Kolmogorov-Smirnov), por lo que se utilizaron test paramétricos. La comparación de medias se realizó mediante el test de Student. Para las variables cualitativas se utilizó el test de χ2 con la corrección de Yates. La correlación entre variables se analizó mediante un modelo de regresión lineal. La supervivencia se calculó con el análisis de Kaplan-Meyer. Los valores de p < 0,05 se consideraron estadísticamente significativos.
RESULTADOS
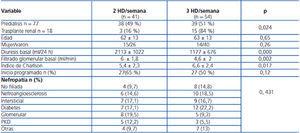
Desde el 1 de enero de 2006 hasta el 30 de septiembre de 2010, 95 pacientes se incorporaron al programa de hemodiálisis crónica de nuestro hospital. Setenta y siete enfermos iniciaban tratamiento renal sustitutivo por primera vez y los 18 restantes eran enfermos con trasplante renal y disfunción crónica del injerto que reanudaron tratamiento con hemodiálisis. En 41 pacientes (43%) se comenzó tratamiento renal sustitutivo con la pauta de 2 HD/semana por tener un aclaramiento renal de urea igual o superior a 2,5 ml/min y permitirlo su situación clínica a criterio del médico responsable. En 54 pacientes (57%) se comenzó con la pauta de 3 HD/semana; en 29 de estos enfermos el aclaramiento basal de urea era igual o superior a 2,5 ml/min, pero se consideró necesario comenzar con 3 HD/semana por la presencia de complicaciones clínicas, como insuficiencia cardíaca, hipertensión mal controlada o sobrecarga de volumen, que hacían aconsejable una mayor frecuencia de diálisis. En la tabla 1 se muestran las características de los enfermos al inicio del tratamiento. Los enfermos con la pauta de 2 HD/semana tenían un índice de Charlson (edad-comorbilidad) más bajo, sin objetivarse diferencias con respecto al grupo de 3 HD/semana en la edad, el sexo, el inicio programado o el tipo de nefropatía. La utilización de la pauta de 2 HD/semana fue menor en los enfermos procedentes del programa de trasplante renal: de los 17 pacientes que procedían de trasplante, solo tres comenzaron con 2 HD/semana.
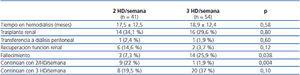
De los 41 enfermos que comenzaron con 2 HD/semana, 10 se trasplantaron mientras permanecían con esta pauta, un enfermo fue transferido a diálisis peritoneal, 6 recuperaron función renal y pudieron abandonar el tratamiento con diálisis, 15 pasaron a la pauta de 3/HD semana y 9 continuaban dializándose con la pauta de 2 HD/semana en el momento de cierre del estudio. De los 15 enfermos que fueron transferidos a la pauta de 3 HD/semana, 4 fueron posteriormente trasplantados, 3 fallecieron y los 8 restantes continuaban tratados con hemodiálisis en la fecha de cierre del estudio. El tiempo medio que los enfermos permanecieron con la pauta de 2 HD/semana hasta el final del seguimiento fue de 11,1 ± 7,2 meses (rango 2-25).
De los 54 enfermos que comenzaron con 3 HD/semana, 16 de ellos fueron trasplantados, un enfermo fue transferido a diálisis peritoneal, 3 pasaron a la pauta de 2 HD/semana por mantener un aclaramiento renal de urea igual o superior a 2,5 ml/min tras haber controlado la situación clínica de insuficiencia cardíaca que había condicionado su inclusión en la pauta de 3 HD/semana, 14 enfermos fallecieron durante el período de seguimiento y los 20 enfermos restantes continuaban con la pauta de 3 HD/semana en la fecha de cierre del estudio. De los 3 enfermos que pasaron a la pauta de 2 HD/semana, dos alcanzaron un grado de recuperación de la función renal residual suficiente para poder abandonar el tratamiento con hemodiálisis, y el enfermo restante continuaba dializándose dos veces a la semana al cerrar el estudio. En la tabla 2 se representa la evolución global de los dos grupos de enfermos.
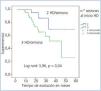
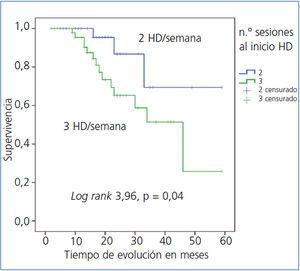
El análisis de Kaplan-Meyer mostró que la supervivencia de los pacientes que iniciaron 2 veces/semana fue mayor; log-rank 3,964, p = 0,04 (figura 1).
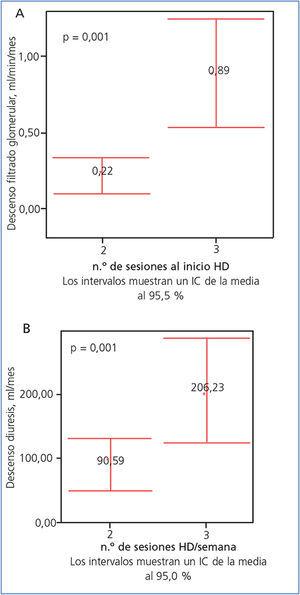
La pérdida del filtrado glomerular y de la diuresis de 24 horas fue menor en los enfermos con la pauta de 2 HD/semana: 0,22 ± 0,36 vs. 0,89 ± 1,26 ml/min/mes para el filtrado glomerular (p = 0,001) (figura 2 a), y 90,59 ± 132 vs. 206,23 ± 286 ml/mes para la diuresis de 24 horas (p = 0,001) (figura 2 b).
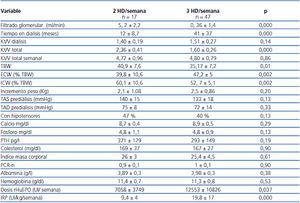
En el mes de enero de 2010 eran atendidos 64 enfermos en la Unidad de Hemodiálisis: 17 con pauta de 2 HD/semana y 47 con la pauta de 3 HD/semana. En la tabla 3 se muestran los resultados del estudio transversal. El Kt/V total semanal fue semejante en ambos grupos. El agua corporal total fue mayor en el grupo de pacientes de 2 HD/semana, pero con una mayor proporción de agua intracelular a expensas de una menor proporción de agua extracelular.
No se objetivaron diferencias estadísticamente significativas entre ambos grupos en lo que respecta al incremento de peso interdiálisis, tensión arterial sistólica y diastólica prediálisis, porcentaje de pacientes con fármacos hipotensores y parámetros de metabolismo mineral o de nutrición. La concentración media de hemoglobina fue similar en ambos grupos, pero la dosis de eritropoyetina y el índice de resistencia a la eritropoyetina fueron menores en el grupo de 2 HD/semana.
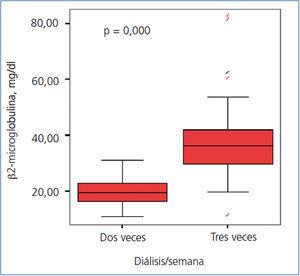
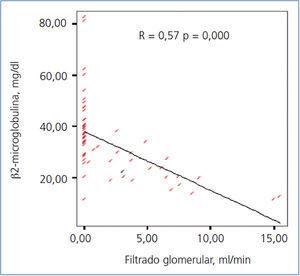
La concentración sérica de β2-microglobulina fue significativamente menor en el grupo con 2 HD/semana (19,7 ± 5 vs. 38,3 ± 13, p = 0,000) (figura 3), observándose una correlación inversa, estadísticamente significativa, entre la concentración sérica de β2-microglobulina y el filtrado glomerular (figura 4).
DISCUSIÓN
La función renal residual no solo es un potente predictor de supervivencia en los pacientes tratados con diálisis peritoneal3,25, sino también en los pacientes tratados con hemodiálisis22,26-29. Además de permitir una mayor ingesta líquida, tiene efectos beneficiosos sobre la eliminación de medianas y grandes moléculas9-11,16, la inflamación30, la corrección de la anemia con menor dosis de eritropoyetina27, la menor concentración de hepcidina13, el estado nutricional27,30-32, la calidad de vida33 y el control de la hipertensión34. Por estos motivos, el mantenimiento de la función renal residual constituye un objetivo relevante del tratamiento en los enfermos sometidos a hemodiálisis periódica y debería ser un criterio de adecuación9,12,16,17,35-40.
Por causas no completamente aclaradas, la pérdida de la función renal residual es más rápida en los enfermos tratados con hemodiálisis que en los que reciben diálisis peritoneal41-44. La depleción de volumen45 y las hipotensiones asociadas a una técnica intermitente son las principales razones consideradas para explicar este fenómeno15,44. Los factores que se han relacionado con una mejor preservación de la función renal residual en los enfermos en hemodiálisis son el control de la hipertensión arterial46, la ausencia de obesidad47, el baño de diálisis ultrapuro48 y el uso de membranas biocompatibles20,49, aunque este último aspecto no ha sido confirmado en otros estudios50. La preservación de la función renal residual no se ha visto influenciada por un mejor control de las alteraciones del metabolismo mineral51, ni por el uso de técnicas convectivas9, ni por el tratamiento con inhibidores de la enzima de conversión de angiotensina42.
Nuestro criterio para comenzar tratamiento con diálisis crónica es similar al recomendado por la Sociedad Española de Nefrología, que aconseja su inicio cuando el filtrado glomerular es inferior a 6 ml/min, y con filtrados superiores en los casos con edades extremas, con mayor comorbilidad o con sintomatología asociada a la uremia52. También es similar al filtrado glomerular con el que inician diálisis la mayor parte de los enfermos registrados por la European Dialysis and Transplant Association53. A partir del año 2006, decidimos establecer una pauta incremental de diálisis al comienzo del tratamiento renal sustitutivo, empezando con dos sesiones semanales si el aclaramiento renal de urea en orina de 24 horas era igual o superior a 2,5 ml/min. La Guía K/DOQI del año 20066 no recomienda una pauta de dos sesiones semanales de diálisis, salvo que el aclaramiento residual de urea sea superior a 3 ml/min/1,73 m². La Guía Europea de Hemodiálisis considera como adecuada la pauta de tres sesiones semanales con una duración total de al menos 12 horas por semana, excepto cuando haya una función renal residual significativa, cuyo rango no establece5. Nosotros hemos utilizado la cifra de aclaramiento residual de urea de 2,5 ml/min siguiendo el criterio original de Gotch de 19857.
El manejo del volumen extracelular resulta de especial trascendencia en los enfermos de diálisis con efectos clínicos contrapuestos. Si bien la contracción del volumen extracelular acelera la pérdida de la función renal residual, la expansión de este puede tener consecuencias indeseables sobre la hipertensión arterial y la hipertrofia ventricular izquierda45. El objetivo sería conseguir un equilibrio del volumen extracelular que permitiera preservar la función renal residual sin provocar los efectos indeseables de la sobrecarga de volumen54. En nuestra experiencia, los pacientes que comenzaron hemodiálisis con una pauta incremental permanecieron en 2 HD/semana durante un tiempo medio de 11 meses, sin complicaciones relevantes. En la población prevalente analizada no observamos diferencias en la ganancia de peso entre las sesiones de diálisis, en el control de la tensión arterial o la necesidad de fármacos hipotensores. El agua corporal total fue mayor en el grupo de pacientes de 2 HD/semana, pero con una mejor distribución entre los compartimentos intra y extracelular. También observamos una menor concentración de β2-microglobulina, y menores requerimientos de eritropoyetina en los pacientes de 2 HD/semana.
Preservar la función renal residual es uno de los objetivos de esta pauta incremental. Observamos que el descenso mensual del filtrado glomerular y de la diuresis de 24 horas era menor en los enfermos tratados con 2 HD/semana. En un análisis preliminar nuestro35 y en el estudio de Lin et al.55 realizado en población prevalente en hemodiálisis, también se observó que los enfermos tratados con 2 HD/semana no solo tenían una mayor función renal residual, sino que el descenso de la función renal residual en los seis meses siguientes era menor en el primer grupo. En el estudio de Lin et al., los enfermos tratados con dos sesiones semanales tuvieron menor ganancia de peso interdiálisis, menor tensión arterial, menor incidencia de episodios de hipotensión en las sesiones de hemodiálisis, menor incidencia de trombosis del acceso vascular y menor tasa de hospitalizaciones por infección55.
En enfermos tratados con diálisis peritoneal se ha constatado que la supervivencia y la calidad de vida se relacionan con la función renal residual, y no con el aclaramiento peritoneal4. En enfermos tratados con hemodiálisis, también se ha encontrado peor supervivencia y mayor tasa de hospitalizaciones en pacientes sin función renal residual26-29. En pacientes anúricos, se observó mayor mortalidad en los pacientes que recibían menos dosis de diálisis; sin embargo, en pacientes con diuresis residual, el impacto de la dosis de diálisis sobre la mortalidad fue mucho menor.
En nuestra serie, pudimos observar que la supervivencia de los enfermos que recibieron una diálisis incremental fue mayor y, aunque este hecho puede justificarse porque estos pacientes tenían un índice de Charlson menor, también pudo contribuir el hecho de que mantuvieran durante más tiempo la función renal residual, con las consecuentes ventajas clínicas que ya hemos citado.
Como norma, administramos diuréticos a los pacientes que reciben una diálisis incremental los días que no reciben la sesión de diálisis. Aunque existe una amplia variación en la utilización de diuréticos en pacientes de hemodiálisis56, en el estudio DOPPS se constató que la probabilidad de mantener la función renal residual al año de iniciar la hemodiálisis fue el doble en los pacientes tratados con diuréticos56.
Finalmente no hemos observado diferencias significativas entre el inicio programado y la prescripción de una pauta de 2 HD/semana, pero hay que tener presente que las ultrafiltraciones excesivas y la utilización de fármacos nefrotóxicos que acompañan a determinadas situaciones clínicas, como la insuficiencia cardíaca o los procesos intercurrentes, contribuyen a perder la función renal residual al inicio del tratamiento con diálisis.
En conclusión, el mantenimiento de la función renal residual debe ser un objetivo en los pacientes que comienzan tratamiento con hemodiálisis, ya que tiene efectos beneficiosos y se asocia con una mejor supervivencia. En una población seleccionada, el inicio de la diálisis se puede hacer de forma incremental, comenzando con 2 HD/semana. En nuestra experiencia es una pauta segura que probablemente contribuye a preservar la función renal residual.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Tabla 1. Datos al inicio de diálisis
Tabla 2. Evolución de los enfermos según pauta de inicio de hemodiálisis
Tabla 3. Relación entre frecuencia de diálisis y parámetros clínicos y analíticos. Corte transversal en pacientes prevalentes
Figura 1. Supervivencia actuarial en ambos grupos
Figura 2 . A) Descenso del filtrado glomerular en ambos grupos (ml/min/mes). B) Descenso de la diuresis de 24 horas en ambos grupos (ml/mes)
Figura 3. Niveles de ß2-microglobulina en ambos grupos
Figura 4. Relación entre el filtrado glomerular residual y la concentración de ß2-microglobulina