La leucoencefalopatía posterior reversible (LEPR) es un síndrome clínico-radiográfico descrito en 1996. Su patogénesis todavía no está clara y existen 2 teorías: 1) por hiperperfusión cerebral y 2) por intenso vasoespasmo1–3. Se asocia con HTA maligna, eclampsia y condiciones que coexisten en pacientes con enfermedad renal crónica (ERC) como HTA, enfermedades vasculares o autoinmunes, inmunosupresores, eritropoyetina y trasplante2.
Se han descrito más casos en mujeres, su presentación clínica incluye convulsiones (93%), alteraciones visuales (67%), pérdida de conciencia (53%) y cefalea (47%). Entre un 7-13% presentan: afasia, hemiplejia, hemiparesia o alteración mental1.
En 2010, se publicó una gran serie de casos (113 adultos), y solo el 6% fueron recurrentes4, entre 2 semanas a 36 meses después del episodio inicial4,5.
La RMN es el gold standard, muestra anormalidades simétricas parieto-occipitales de la sustancia blanca (edema subcortical o cortical), reversibles tras días o semanas de tratamiento1–5.
Solo el rápido y adecuado control de los desencadenantes evita complicaciones irreversibles; en ocasiones deben administrarse antiepilépticos, anestesia general y ventilación mecánica, todavía no se ha confirmado que los corticoides disminuyan el edema vasogénico2. No existe asociación entre la severidad de la HTA y las secuelas5.
Múltiples enfermedades deben considerarse dentro de los diagnósticos diferenciales2 (tabla 1).
Diagnósticos diferenciales de la LEPR
| Enfermedad vascular | Enfermedad no vascular |
|---|---|
| Trombosis del seno venoso cerebral | Encefalitis infecciosa |
| Hemorragia intracraneal | Encefalitis autoinmune |
| Ictus de la circulación posterior | Encefalopatía metabólica/tóxica |
| Vasculitis primaria del sistema nervioso central |
LEPR: leucoencefalopatía posterior reversible.
Describimos un caso que por su inusual presentación clínica y, luego, recurrencia, nos parece de interés:
Varón de 34 años, en HD con ERC secundaria a uropatía obstructiva (verum montanum). La HTA fue tratada con atenolol 50mg/día. Acude a urgencias por afasia y agitación. Presenta fiebre (38,8°C), TA: 232/124mmHg. Exploración física sin hallazgos relevantes. El hemograma: leucocitos normales, ligera neutrofilia y linfopenia. La TAC cerebral y punción lumbar: normales. Los hemocultivos, cultivos de LCR y serologías negativos. El fondo de ojo: retinopatía hipertensiva grado III. Ingresa en infecciosas por sospecha de meningoencefalitis e inician tratamiento empírico con ampicilina, vancomicina, aciclovir, rifampicina e isoniacida.
Mantuvo HTA de difícil control (TAS: 150-200mmHg, TAD: 90-120mmHg) tratada inicialmente con bomba de labetalol, IECA y calcio-antagonistas, que precisó añadir minoxidil 10mg y atenolol 100mg orales y ajuste de peso seco.
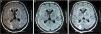
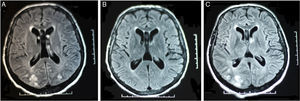
Pasa a la UVI por disminución progresiva del nivel de conciencia hasta un índice 4 de Glasgow, solicitan RMN cerebral que evidenció hallazgos sugestivos de LEPR: hiperintensidad de sustancia blanca subcortical parietooccipital bilateral en secuencias potenciadas T2 y FLAIR. A los 10 días, la RMN de control fue normal (fig. 1).
Después de 22 días en la UVI no presenta secuelas neurológicas y se traslada a nefrología con diagnóstico de LEPR, probablemente hipertensiva. Al alta se ajustó el tratamiento antihipertensivo manteniendo TAS≤150mmHg.
Seis meses después reingresa por hemiparesia derecha y disartria secundarias a urgencia hipertensiva (280/120mmHg) con TAC normal. Ingresa en la UVI por disminución del nivel de conciencia, agitación motriz y mal control tensional. La RMN mostró alteraciones similares en la localización previa confirmando la LEPR recidivante en contexto de urgencia hipertensiva.
Se optimizó el tratamiento farmacológico con irbesartán 150mg (0-0-1), carvedilol 25mg (1/2-0-1/2), Carduran neo® 4mg (1-0-1), enalapril 20mg (1/2-0-1/2).
Nuestro caso es infrecuente por tratarse de un varón, que debutó con fiebre y alteraciones neurológicas en contexto de urgencia hipertensiva y con recidiva a los 6 meses.
En la literatura se relacionan las crisis hipertensivas, la ERC y los cambios bruscos de presión y volumen en HD como desencadenantes de la recurrencia5. El diagnóstico precoz mediante la RMN y tratamiento de los factores de riesgo, en este caso el control de la tensión arterial son esenciales para la reversibilidad del cuadro y evitar la recurrencia, que si persiste puede ser fatal o dejar graves secuelas neuropsicológicas.