El hiperaldosteronismo primario (HAP) es una causa importante de hipertensión arterial (HTA) secundaria. El estudio del mismo precisa de una alta sospecha clínica, además de un estudio hormonal que confirme la hipersecreción hormonal. Es importante iniciar el tratamiento adecuado una vez se confirma el diagnóstico, y para ello es preciso demostrar si la hipersecreción hormonal es unilateral (pacientes que podrían ser tributarios a tratamiento quirúrgico) o bilateral (pacientes que son tributarios a tratamiento únicamente farmacológico).
En el Hospital del Mar desde el año 2016 existe un equipo de trabajo multidisciplinar en el que participan nefrólogos, endocrinólogos, radiólogos y cirujanos para evaluar los casos con sospecha de hiperaldosteronismo y consensuar el mejor abordaje diagnóstico-terapéutico de estos pacientes, incluyendo la necesidad de cateterismo venoso adrenal, que es una técnica que en los últimos años se ha erigido como gold standard para el estudio del HAP.
En el presente estudio recogemos la experiencia de nuestro centro en la realización de cateterismo venoso adrenal y en la utilidad de este para el manejo de tales pacientes.
Primary hyperaldosteronism (PAH) is an important cause of secondary hypertension (HTN). The study of the same requires a high clinical suspicion in addition to a hormonal study that confirms hormonal hypersecretion. It is important to start the appropriate treatment once the diagnosis is confirmed, and for this is necessary to demonstrate whether the hormonal hypersecretion is unilateral (patients who could be candidates for surgical treatment) or bilateral (patients who are candidates for pharmacological treatment only).
At the Hospital del Mar since 2016 there has been a multidisciplinary work team in which Nephrologists, Endocrinologists, Radiologists and Surgeons participate to evaluate cases with suspected hyperaldosteronism and agree on the best diagnostic-therapeutic approach for these patients, including the need for adrenal vein sampling, which is a technique that in recent years has become the gold standard for the study of PAH.
In the present study we collect the experience of our center in performing adrenal vein catheterization and its usefulness for the management of these patients.
El hiperaldosteronismo primario (HAP) es una causa importante de hipertensión arterial (HTA) secundaria1. Su prevalencia varía mucho entre los estudios realizados y depende en parte de las poblaciones estudiadas (no hipertensos vs. hipertensos). Los estudios reportan una prevalencia de hasta el 10% en pacientes hipertensos y de hasta el 20% entre los pacientes con HTA resistente (pacientes con cifras de presión arterial [PA] no contraladas a pesar de tratamiento con tres o más fármacos a dosis adecuadas, siendo uno de ellos un diurético)1. La identificación y el tratamiento precoz de los pacientes con HAP son importantes, ya que se ha demostrado que el riesgo cardiovascular aumenta sustancialmente en ellos respecto a los pacientes con hipertensión esencial1,2. En determinados casos, además, el diagnóstico adecuado permitirá un tratamiento específico que pueda resolver la HTA y, en cualquier caso, mejorar el pronóstico.
El HAP es una entidad con diferentes formas de presentación. Típicamente se trata de pacientes con HTA con mal control. El hallazgo analítico característico de estos pacientes es la hipokaliemia; sin embargo, esta solo se presenta en el 40% de los casos de HAP2,3. El diagnóstico de esta entidad sigue siendo, hoy en día, un reto. El estudio inicial se realiza mediante la determinación en plasma de aldosterona, actividad de renina plasmática y el cociente aldosterona/renina, siendo característico de los pacientes con HAP la detección de niveles plasmáticos de aldosterona elevados juntamente con una disminución e incluso supresión de la actividad de renina plasmática. El cociente aldosterona/renina es el parámetro que mayor sensibilidad ofrece a la hora de iniciar el estudio de HAP. No obstante, no está exento de falsos positivos y negativos, especialmente relacionados con la toma de fármacos al realizar la prueba. Si el cociente aldosterona/renina es positivo, se recomienda la confirmación mediante una prueba diagnóstica (test de infusión salina, test de captopril o test de estrés con furosemida, entre otros). No existe hoy en día una prueba confirmatoria que se considere el gold standard4.
Una vez se confirma el diagnóstico es importante caracterizar el subtipo de HAP (adenoma productor de aldosterona o hiperaldosteronismo idiopático) para valorar si la secreción hormonal es unilateral o bilateral, ya que condiciona el tratamiento. Para ello las guías de práctica clínica proponen la tomografía computarizada (TC) como prueba de imagen para valorar las glándulas suprarrenales2,4 El estudio mediante TC ofrece limitaciones. Es una técnica que identifica bien aquellos adenomas de >1cm pero puede ofrecer dificultades en el diagnóstico de microadenomas. Por otro lado, los adenomas no funcionantes son indistinguibles por TC y se podría caer en el error de indicar una adrenalectomía en un paciente que en realidad presentara secreción bilateral2,5. El cateterismo venoso adrenal (CVA) ofrece la ventaja de contrarrestar las limitaciones que ofrece el estudio por TC y mejorar el diagnóstico del subtipo de HAP. Se trata de un procedimiento invasivo en el que se cateterizan ambas venas adrenales para el estudio funcional de ambas glándulas. A pesar de que es una técnica con ciertas dificultades, especialmente la cateterización de la vena adrenal derecha por su disposición anatómica variable, pequeño calibre y longitud, el CVA puede llegar al 95% de sensibilidad y al 100% de especificidad en centros con experiencia. Por ello se ha convertido en el gold standard para determinar la lateralización en la secreción hormonal. A pesar de todo, no existe hoy en día consenso internacional en el protocolo a seguir y en los valores para determinar la lateralización5.
En el presente estudio nos proponemos describir la experiencia en la realización de CVA, sus resultados y su aportación en el diagnóstico y tratamiento del HAP en el Hospital del Mar de Barcelona.
Población y métodosEn el año 2016 se creó en el Hospital del Mar de Barcelona un grupo de trabajo multidisciplinar para la evaluación y toma de decisiones conjunta en pacientes con sospecha de HAP. Previo a la creación de este equipo de trabajo en el hospital del Mar ya se habían realizado CVA de forma no sistemática, y es a partir de 2016 cuando se consolida su realización consensuada en pacientes candidatos. Para el presente estudio se han recogido datos de 51 pacientes entre los años 2016 y 2020.
El criterio principal para la realización de CVA es la sospecha clínica con estudio hormonal basal compatible, mayoritariamente con pruebas de confirmación para HAP.
Para el estudio inicial de los pacientes se ha seguido el protocolo de estudio específico de nuestro centro. La población susceptible a estudio comprende: los pacientes con HTA grado2 y/o grado3 que presenten HTA resistente; los pacientes con HTA e hipokaliemia (espontánea o inducida por diuréticos); aquellos que presenten HTA e incidentaloma adrenal en una prueba de imagen; los pacientes con HTA e historia familiar de HTA de inicio precoz (HTA y/o accidente cerebrovascular <40años); HTA con historia familiar de primer grado de HAP y en cualquiera que se plantee diagnóstico de hipertensión arterial secundaria.
A efectos del presente análisis se consideró PA controlada cuando el promedio de tres medidas de PA clínica de acuerdo con las recomendaciones de las guías de las sociedades europeas de Cardiología e Hipertensión6 resultaron inferiores a 140 y 90mmHg de presión arterial sistólica (PAS) y diastólica (PAD), respectivamente.
Análisis de laboratorioInicialmente se realizó la determinación de aldosterona plasmática basal (ng/dl) y de renina plasmática (ng/ml/h) y el cociente aldosterona plasmática/actividad de renina plasmática (AP/ARP). La extracción de la muestra sanguínea para las pruebas hormonales se realiza por la mañana tras dos horas despierto y con el paciente sentado tras realizar reposo de unos 30minutos. Se mantiene la muestra a temperatura ambiente antes de centrifugarla y posteriormente se procede a la congelación del plasma. Se consideraba como positivo una aldosterona plasmática basal ≥15ng/dl y/o un cociente AP/ARP >30. Para la preparación del paciente se corrigió el potasio sérico (>3,5mmol/l), se recomendó una dieta normosódica los 6días previos a la analítica y se retiraron los fármacos que pudieran afectar directamente al eje renina-angiotensina-aldosterona, permitiéndose tan solo el tratamiento con verapamilo, diltiazem, doxazosina e hidralazina; en el caso de los antagonistas mineralocorticoides, estos se suspendieron en las 6-8semanas previas.
En aquellos pacientes en los que se obtuvo un cociente AP/ARP >20 se procedió a realizar una prueba confirmatoria de HAP. En nuestro centro realizamos test de sobrecarga salina o test de frenación con captopril. El test de sobrecarga salina se realizó administrando 2litros de suero fisiológico 0,9% en 4horas a 500ml/hora determinándose los niveles de potasio, AP y ARP basal y post-sobrecarga. No se reportaron complicaciones en los 7 pacientes a los que se les realizó el test de sobrecarga con salino. No realizamos de forma rutinaria el test de sobrecarga con salino a los pacientes con HTA severa, enfermedad renal crónica en estadios avanzados, antecedentes de insuficiencia cardíaca, arritmias o con severa hipocalemia. Si la AP era >8ng/dl tras la prueba, se diagnosticaba al paciente de HAP. El test de frenación con captopril se realizó determinando la AP y la ARP basales y tras administrar 25mg de captopril vía oral (o 50mg en caso se peso corporal >85kg). Si la AP>15ng/dl o el AP/ARP >50 se consideró la prueba positiva7.
Tras el diagnóstico de HAP se realizó una TC de glándulas suprarrenales de corte fino (3mm) sin contraste.
Cateterismo de venas adrenalesLos pacientes candidatos a CVA, así como aquellos pacientes que ofrecían dudas, se presentaron en una sesión multidisciplinar en la que participan nefrólogos, endocrinólogos, urólogos, cirujanos y radiólogos, con el fin de adoptar una decisión consensuada sobre la conducta a seguir en cuanto a la prosecución de los procedimientos diagnósticos. Se indicó la realización de CVA en los pacientes que cumplían cualquiera de los siguientes criterios: adenoma unilateral (>1cm) en pacientes mayores de 40años (los pacientes <40años con adenoma unilateral y estudio confirmatorio de HAP se plantearon para tratamiento quirúrgico electivo, ya que la prevalencia de incidentalomas adrenales no secretores en esta franja de edad es muy baja); HAP confirmado pero con prueba de imagen negativa; micronódulos unilaterales (<1cm); macronódulos bilaterales; hiperplasia adrenal unilateral.
El CVA se realizó en la sala de intervencionismo vascular mediante acceso ecoguiado de la vena femoral (generalmente doble acceso derecho) y extracción simultánea de 4ml de sangre en cada vena adrenal, así como una muestra venosa periférica a través del mismo acceso femoral, para realizar los cocientes entre las muestras adrenales y periféricas. No se utilizó de forma rutinaria la infusión de ACTH (Cosyntropin). El procedimiento se consideró técnicamente exitoso cuando el índice de selectividad fue significativo en ambos lados (cociente entre cortisol adrenal y periférico >3:1). Como criterio de lateralización se consideró un índice de aldosterona/cortisol de la glándula dominante respecto a la glándula no dominante superior a 4.
En este estudio observacional retrospectivo analizamos la utilidad del CVA en una cohorte de 51 pacientes con hiperaldosteronismo primario, evaluando los resultados, la toma de decisiones, el tratamiento y la evolución de estos pacientes. Se han recogido datos demográficos, analíticos y de exploraciones complementarias de todos los pacientes incluidos. Se ha utilizado el programa SPSS versión 25.0 (Cary, NC, EE.UU.) para realizar el análisis estadístico.
ResultadosSe recogieron datos de 51 pacientes con diagnóstico de HAP. El 76% eran hombres y la edad media al diagnóstico era de 53,1±9,2años. La mayoría (85,5%) tenían sobrepeso u obesidad. El 13% presentaban diabetes mellitus tipo2.
Todos los pacientes incluidos en el estudio eran hipertensos y cumplían algún criterio para el diagnóstico de HAP. En la tabla 1 se muestran las cifras de PAS y PAD promedio, el número de fármacos previo al diagnóstico de HAP y los datos bioquímicos de laboratorio, incluido el cociente albúmina/creatinina determinado en muestra fresca de orina obtenida por la mañana.
Características basales en la muestra
| Variable | |
|---|---|
| PAS basal (mmHg) | 146,8±19,5 |
| PAD basal (mmHg) | 87,2±13,2 |
| Número de fármacos/paciente | 3,3±1,38 |
| Pacientes con antialdosterónicos, n (%) | 18 (35,3) |
| FGe (ml/min/1,73 m2) CKD-EPI | 85,4±18,7 |
| Potasio plasmático (mmol/l) | 3,4±0,5 |
| Sodio plasmático (mmol/l) | 142±2,2 |
| Cociente albúmina/creatinina orina (mg/g)a | 10,7 [5,1-58,1] |
El cociente albúmina/creatinina (CA/C) al diagnóstico de HAP era de 10,7 [5,1-58,1] mg/g. El filtrado glomerular estimado medio era 85,4±18,7ml/min/1,73m2, mientras que el potasio en plasma era de 3,4±0,5 mmol/l.
En cuanto al estudio del eje renina-angiotensina-aldosterona, cabe destacar que el 82,3% de los pacientes presentaba un cociente AP/ARP mayor de 30, mientras que el 50% de ellos presentaban unos niveles de potasio séricos entre 2 y 3mmol/l.
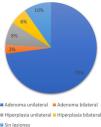
Exploraciones complementariasSe realizaron 31 test de supresión con captopril (24 resultaron positivos y 7 negativos) y 7 test de infusión con suero salino, siendo todos ellos positivos y sin complicaciones asociadas. Al resto de pacientes no se les realizó test confirmatorio por contraindicaciones médicas o por alta sospecha de HAP. A todos los pacientes se les realizó una prueba de imagen con una TC de cortes finos. El 72,6% de los estudios fueron compatibles con adenoma unilateral, el 3,2% presentaron adenoma bilateral, el 8,1% hiperplasia unilateral, el 6,1% hiperplasia bilateral y en el 9,7% no se observaron lesiones en las glándulas suprarrenales (fig. 1).
Cateterismo de venas adrenales y tratamientoDe los 51 pacientes diagnosticados de HAP se ha realizado CVA en 47 pacientes, siendo el 91,5% de ellos exitosos desde el punto de vista técnico. En 4 pacientes no se consiguió una correcta cateterización de la vena adrenal derecha. No se reportaron complicaciones asociadas al procedimiento endovascular. En la tabla 2 se muestra la relación entre las pruebas realizadas, así como la decisión terapéutica final.
Relación entre los resultados de las exploraciones complementarias y el cateterismo venoso adrenal (CVA)
| Relación de pruebas | Número | % | Suprarrenalectomía | |
|---|---|---|---|---|
| Sí (%) | No (%) | |||
| Estudio hormonal positivo y TC positiva y CVA lateraliza | 24 | 47 | 16 (66,7) | 8 (33,3)a |
| Estudio hormonal positivo y TC negativa y CVA lateraliza | 3 | 5,8 | 3 (100) | 0 |
| Estudio hormonal positivo y TC positiva y CVA no lateraliza o no diagnóstico | 16b | 31,4 | 0 | 16 (100) |
| Estudio hormonal positivo y TC negativa y CVA no lateraliza | 4 | 7,8 | 0 | 4 (100) |
| Decisión sin CVA | 4 | 7,8 | 4 (100) | 0 |
De los 51 pacientes con HAP, en el 47% coincidían el estudio hormonal con los hallazgos por TC y los hallazgos por CVA. Sin embargo, en otro 31% de los pacientes el estudio hormonal resultó diagnóstico y la TC mostró hallazgos sugestivos de secreción unilateral, pero el CVA no demostró en ellos lateralización, por lo que se descartó tratamiento quirúrgico. En el 6% de los pacientes el estudio hormonal confirmó el diagnóstico de HAP, y a pesar de que la prueba de imagen mostró normalidad en las glándulas suprarrenales, al realizar el CVA se observó lateralización y se indicó cirugía. En otros 4 pacientes se decidió tratamiento quirúrgico sin realizar previamente CVA. De ellos, 3 pacientes cumplían criterios quirúrgicos por tamaño (>40mm) y uno mostraba una imagen de nódulo trilobulado que se consideró por sí solo tributario de exéresis.
Cabe destacar que de los 24 pacientes que presentan un estudio hormonal positivo con una TC diagnóstica y un CVA que demuestra lateralización, 8 pacientes tienen pendiente la decisión de intervención quirúrgica en el momento de realizar esta revisión.
Cambios en la presión arterial y fármacosSe analizaron los cambios en la PA y en el número de fármacos a los 6meses de la adrenalectomía en los pacientes del grupo sometidos a cirugía, mientras que en los pacientes en los que se realizó tratamiento médico exclusivamente, el período de tiempo analizado fue a los 6meses de la realización del CVA.
Como se especifica en la tabla 1, la media de PA antes de realizar el estudio para HAP era de 146,8 (±19,5) /87,2 (±13,2) mmHg, con el 78% de los pacientes con control insuficiente de la PA. La mayoría de los pacientes estaban tratados con al menos tres fármacos antihipertensivos y el 36% tomaban antagonistas de la aldosterona antes de realizar el estudio.
Tras realizar el estudio de HAP y proceder a la correspondiente decisión terapéutica, el 78% de los pacientes del total de la muestra presentaron control de la PA y hasta en el 44% se permitió la disminución del número de fármacos antihipertensivos.
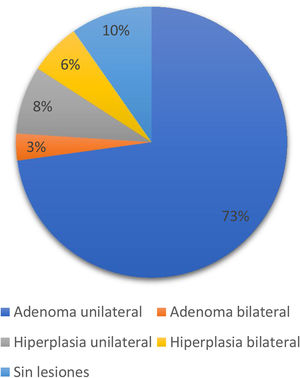
Entre aquellos pacientes a los que se les realizó adrenalectomía, el 73,9% mejoraron el control de la PA a los 6meses de la intervención quirúrgica y el mismo porcentaje disminuyó el número de fármacos. Al analizar la mejoría global definida como la mejoría de la PA y/o la disminución de fármacos, hasta el 91% de los pacientes intervenidos mediante adrenalectomía obtuvieron beneficio en el manejo de su HTA. La disminución media de las cifras de PA en este grupo fue de 21,4mmHg para la PA sistólica y de 13,5mmHg para la PA diastólica (p=0,005 para ambas). En la figura 2 se muestra la relación entre PAS y PAD pre-CVA y post-CVA en los pacientes a los que se les realizó tratamiento mediante cirugía y tratamiento únicamente farmacológico, respectivamente.
Variación de la presión arterial sistólica (A) y diastólica (B) entre los grupos que se trataron con adrenalectomía (SíIQx) y los que mantuvieron tratamiento médico (NoIQx) tras el cateterismo venoso adrenal.
CVA: cateterismo venoso adrenal; IQx: intervención quirúrgica; PAD: presión arterial diastólica; PAS: presión arterial sistólica.
De entre los pacientes no intervenidos a los que se les realizó un CVA y que estaban en tratamiento farmacológico para su HTA, el 69,2% mejoraron el control de los valores de PA tras realizarse el CVA. En el 15,4% se pudo disminuir el número de fármacos total que tomaban. Asimismo, aumentó en el 49,6% el porcentaje de pacientes bajo tratamiento con antagonistas de los receptores de la aldosterona. En este grupo, la mejoría global representaba el 61,5% de la muestra y las variaciones medias de PA fueron de 16,7mmHg y de 8,3mmHg para la PAS y la PAD, respectivamente (p<0,05 en ambas).
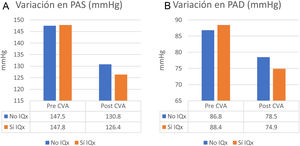
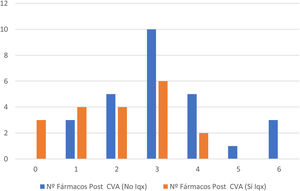
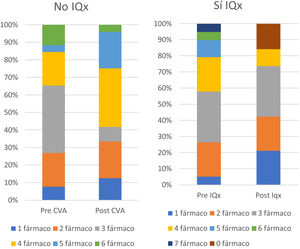
En la figura 3 se detalla la relación entre el número de fármacos/paciente entre los dos grupos tras la optimización de los tratamientos respectivos. El número de fármacos/paciente tras intervención entre los dos grupos resultó inferior en el grupo sometido a adrenalectomía. En este grupo, hasta en el 13% de los pacientes se pudieron retirar todos los fármacos antihipertensivos.
Tres pacientes en los que la TC no demostró adenoma unilateral se beneficiaron de adrenalectomía tras realizar el CVA que demostró lateralización. Los tres pacientes no tenían adecuado control de la PA previo a la adrenalectomía y estaban en tratamiento con antagonista de la aldosterona. Uno de ellos no mejoró el control a los 6meses de la intervención quirúrgica, pero los otros dos pacientes consiguieron mejorar el control global de la HTA. Uno de ellos disminuyó el número de fármacos de siete a tres a los 6meses tras la adrenalectomía, consiguiendo un control adecuado de la PA. El último consiguió reducción de fármacos de cinco a tres, con control adecuado de la PA.
DiscusiónEl HAP representa la causa más frecuente de HTA secundaria y conlleva un mal control de la PA. El tratamiento depende del correcto diagnóstico diferencial. Por esta razón el CVA se ha utilizado como método para la clasificación del subtipo de HAP desde hace 50años8 y ha cobrado importancia en los últimos años3. La comparación entre el estudio de las glándulas suprarrenales por técnicas de imagen y CVA demostró en un estudio la superioridad del CVA con una sensibilidad del 92% vs. el 67% en el caso de la TC9. La TC se establece como uno de los primeros estudios que deberían realizarse para identificar el subtipo de HAP, pero pierde poder diagnóstico con la edad por la prevalencia de incidentalomas a partir de los 35años10. Aproximadamente el 95% de los pacientes con HAP son mayores de 35años11, aunque no puede descartarse que ello sea debido a un estudio tardío de los mismos. Por otro lado, es frecuente que en la TC se observe hiperplasia adrenal bilateral, adrenales de morfología normal o adenomas bilaterales. En estos casos es necesario utilizar una técnica de estudio más específica que la TC para evidenciar si existe o no hipersecreción unilateral con supresión de la secreción en la glándula contralateral10.
Varios estudios han analizado la utilidad del CVA en la tipificación del HAP comparado con las pruebas de imagen11,12. En un estudio de Young et al.12 con 203 pacientes que fueron evaluados con ambas técnicas, la TC fue precisa en tan solo el 53% de los pacientes. El 22% de los pacientes habrían sido excluidos erróneamente de la indicación de adrenalectomía si el tratamiento se hubiese guiado por los resultados de la prueba de imagen. Por otro lado, al 25% de los pacientes se les podría haber realizado de forma incorrecta una adrenalectomía. En el presente estudio, en el 31,4% de los pacientes que presentaban un estudio hormonal diagnóstico de HAP y una prueba de imagen compatible con afectación unilateral, el CVA descartó el tratamiento quirúrgico (tabla 2). En una revisión que incluía 950 pacientes, la prueba de imagen no concordaba con los resultados del CVA en el 37,8% de los pacientes, dato similar al que aquí presentamos, que correspondió al 40,4%13.
El CVA es una técnica que presenta dificultades, y la tasa de éxito depende de varios factores. En nuestra experiencia, el 91,5% de los cateterismos realizados fueron exitosos, porcentaje similar al reportado en la literatura, con una tasa de éxito de hasta el 96%12,14,15. Mejorar el estudio del subtipo de HAP y determinar si la hipersecreción de aldosterona es unilateral o bilateral es importante para poder seleccionar los pacientes que sean tributarios a adrenalectomía. El estudio AVIS-2 ya demostró la superioridad de la adrenalectomía sobre la terapia médica en cuanto al control de la PA en estos casos16. Otros estudios han demostrado que los pacientes que a pesar de tratamiento óptimo se mantienen en un ambiente con cierto grado de hiperaldosteronismo presentan mayor riesgo cardiovascular a largo plazo17. Es importante tener en cuenta que los pacientes con HAP presentan cambios ecocardiográficos, como hipertrofia ventricular, que mejoran tras instaurarse un tratamiento adecuado18,19.
Un metaanálisis reciente en el que se incluían 31 estudios comparó los resultados cardiovasculares a largo plazo entre 3.000 pacientes con HAP y más de 9.000 pacientes con hipertensión arterial esencial, demostrando que los pacientes con HAP presentaban un riesgo cardiovascular aumentado comparado con el grupo de HTA esencial20. Esto sugiere que el diagnóstico precoz de HAP, así como el inicio de tratamiento específico, mejora el pronóstico de estos pacientes. Además, los últimos estudios apuntan a que habría un beneficio del tratamiento quirúrgico en aquellos pacientes que tengan indicada la adrenalectomía. En nuestro estudio, el 6% de los pacientes pudieron beneficiarse del tratamiento quirúrgico tras la realización del CVA, a pesar de que la TC no fue diagnóstica. Este dato, teniendo en cuenta que el HAP es la primera causa de HTA secundaria, apoya la necesidad de considerar la realización de un CVA en la mayoría de los pacientes con diagnóstico clínico y bioquímico de HAP, siempre y cuando acepten la cirugía si esta resulta indicada tras el estudio.
Por otro lado, como se puede observar en la figura 2, el descenso de las cifras de PA tanto sistólica como diastólica fue significativamente mayor en el grupo adrenalectomizado. Estudios anteriores muestran una disminución similar de las cifras de PA entre los pacientes que reciben tratamiento médico y aquellos que son tributarios a adrenalectomía. No obstante, también se apunta a que los pacientes tributarios de adrenalectomía presentan una reducción mayor de fármacos18,19. En nuestra cohorte, como se puede observar en la figura 4, la mayor parte de los pacientes tenían menos de tres fármacos a los 6meses tras la cirugía. Teniendo en cuenta que solo el 50% de los pacientes son adherentes a sus tratamientos farmacológicos crónicos21,22, es interesante tener identificados aquellos pacientes que más se podrían beneficiar de reducción de fármacos antihipertensivos, como los pacientes con HAP secundario a secreción unilateral.
La realización del CVA requiere profesionales expertos con una curva de aprendizaje bien consolidada, puesto que presenta ciertas dificultades técnicas que solo se pueden superar con la dedicación y la experiencia. Esto, juntamente con el consenso que se alcanza en cada paciente por un grupo de trabajo multidisciplinar, tanto para decidir la realización del CVA como para la subsecuente decisión terapéutica, ha permitido consolidar el Hospital del Mar como uno de los principales centros de referencia en esta patología.
ConclusiónLos datos que aportamos confirman que el CVA es una técnica esencial en el estudio y tratamiento del HAP. Aun cuando el estudio hormonal y las pruebas de imagen son fundamentales para identificar a los pacientes que tienen elevada probabilidad de beneficiarse del tratamiento quirúrgico, el CVA permite ser más preciso y, a la vez, tomar la decisión terapéutica más adecuada en cada caso. Así pues, como hemos mostrado, excluye de la cirugía algunos pacientes que tienen en realidad hipersecreción bilateral, y que por tanto no se beneficiarían de la cirugía, y a la vez permite identificar pacientes susceptibles de tratamiento quirúrgico a pesar de una prueba de imagen negativa o no concluyente, pero con claro hiperaldosteronismo secundario a secreción unilateral. Hemos demostrado, además, que con la ayuda del CVA la selección de pacientes que se han sometido a adrenalectomía han reducido el número de fármacos antihipertensivos necesarios y han mejorado el control de la HTA, con la consecuencia probable de la mejoría de su perfil cardiovascular.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.