Aunque la frecuencia de la enfermedad coronaria (EAC) en los pacientes en diálisis se estima muy elevada, existe una gran variabilidad en los estudios en la tasa de infarto agudo de miocardio (IAM). Objetivo: Establecer la incidencia IAM y analizar sus características y repercusión en la evolución de los pacientes incidentes en diálisis. Métodos: Estudiamos los pacientes incidentes en diálisis entre el 1/1/1999 y el 31/12/2007, y analizamos la presentación del primer IAM en diálisis. Valoramos diagnósticos previos de diabetes, hipertensión arterial, EAC (IAM o lesiones en coronariografía), accidente cerebrovascular isquémico, arteriopatía periférica avanzada y tabaquismo. Se analizaron urea, creatinina, hematocrito, calcio/fósforo, hormona paratiroidea intacta, lípidos y albúmina. El seguimiento fue hasta trasplante, muerte, pérdida o cierre del estudio el 31/12/2010. Resultados: De 576 pacientes incluidos (64,6 ± 16 años; 24,7% diabéticos; 82,3% hemodiálisis/17,7% diálisis peritoneal), 34 (5,9%) tenían diagnóstico previo de EAC. En un seguimiento de 40,2 ± 32 meses (1931,5 pacientes-año [pac-año]), 40 (6,9%) presentaron IAM. La incidencia fue de 2,13/100 pac-año. En los pacientes sin diagnóstico de EAC fue de 1,84/100 pac-año, y de 7,53/100 pac-año en aquéllos con diagnóstico previo de EAC. De los 40 IAM, 15 fueron con elevación de ST (incidencia 0,79/100 pac-año) y 25 sin ella (incidencia 1,33/100 pac-año). Los factores predictores de presentación del IAM en diálisis fueron la edad superior (odds ratio [OR]: 1,037; intervalo de confianza [IC] 95%: 1,009-1,067; p = 0,011), la EAC previa (OR: 3,35; IC 95%:1,48-7,16; p = 0,004) y la diabetes como causa de nefropatía (OR: 2,96; IC 95%: 1,49-5,86, p = 0,002). La mortalidad hospitalaria fue del 30% de los pacientes, 72,5% en el primer año y 82,5% en el segundo. El 80% de los pacientes a los que se efectuó coronariografía presentaban enfermedad de más de un vaso. Conclusiones: La incidencia del IAM en los pacientes que inician diálisis es muy elevada, y en los que empiezan diálisis con diagnóstico de EAC documentada es tres veces más elevada. La mortalidad posinfarto es muy alta y la enfermedad multivaso muy frecuente.
Background: Although the estimated frequency of coronary artery disease (CAD) in patients on dialysis is very high, there is considerable variation in the studies published to date regarding the rate of acute myocardial infarction (AMI) in these patients. Objective: To establish the incidence of AMI and to analyse the characteristics and consequences of this entity on the clinical progression of incident dialysis patients. Methods: We recorded AMI in the patients treated in our dialysis unit between 01/01/1999 and 31/12/07. The variables assessed were: prior diagnosis of diabetes, hypertension, CAD (AMI or lesions observed in coronary angiography), ischaemic cerebrovascular accident, advanced peripheral artery disease (PAD), atrial fibrillation and tobacco use. Biochemical analyses included: urea, creatinine, haematocrit, calcium, phosphorous, iPTH, lipids and albumin. Follow-up lasted until transplant, death, loss to follow-up or study end in Dec. 2010. Results: Of the 576 patients recruited (aged 64.6±16 years), 24.7% had diabetes, 82.3% were on haemodialysis (17.7% on peritoneal dialysis), and 34 (5.9%) had a previous diagnosis of CAD. In a follow-up lasting a mean of 40.2±32 months (1931.5 patient-years), 40 patients (6.9%) suffered an AMI. The incidence was 2.13/100 patient-years. The patients without CAD had an incidence of 1.84/100 patient-years and those with a previous diagnosis of CAD had an incidence of 7.53/100 patient-years. In 22.5% of patients, AMI happened in the first 3 months of dialysis, and 37.5% in the 1st year. Of the 40 AMI, 15 were with ST-segment elevation (incidence: 0.79/100 patient-years) and 25 were non ST-segment elevation (incidence: 1.33/100 patient-years). The factors that predicted the occurrence of AMI in dialysis were older age (OR: 1.037; 95% CI: 1.009-1.067; P=.011), previous CAD (OR: 3.35; 95% CI: 1.48-7.16; P=.004), and diabetes as a cause of nephropathy (OR: 2.96; 95% CI: 1.49-5.86; P=.002). In-hospital mortality was 30%, with 72.5% of deaths occurring in the 1st year and 82.5% in the 2nd; 80% of the patients who underwent a coronary angiography had multi-vessel disease. Conclusions: The incidence of AMI in incident dialysis patients is high. In previous coronary disease patients, the incidence is 3-fold higher. Post-infarction mortality is very high and multi-vessel disease is very frequent.
INTRODUCCIÓN
El infarto agudo de miocardio (IAM) en la población en diálisis es un cuadro que condiciona un mal pronóstico, con muerte de más de la mitad de los pacientes en el primer año tras su presentación1,2. Sin embargo, la valoración actual de su contribución a la conocida elevada mortalidad del paciente en diálisis es difícil, dado que la mayoría de los análisis de incidencia del IAM proceden de registros generales3, no diseñados para el estudio del IAM en el paciente en diálisis4,5, con definiciones del evento poco precisas6,7, en los que no se puede apreciar la valoración y el manejo clínico o el seguimiento a largo plazo7. A menudo sólo son incluidos los pacientes que sobreviven los 90 primeros días desde el inicio de diálisis, lo que puede infravalorar la incidencia del IAM, al ignorar los posibles eventos sucedidos en las etapas iniciales del tratamiento sustitutivo8. Todo esto conlleva una gran variabilidad en los resultados, lo que impide una apreciación real del impacto del IAM en la evolución del paciente que es incluido por primera vez en el programa de diálisis crónica.
El objetivo de este estudio ha sido analizar la incidencia del IAM en la evolución de los pacientes que inician por primera vez diálisis desde su inclusión en programa, las formas de manifestación del IAM, los factores relacionados con su presentación y la evolución posinfarto inmediato y a largo plazo.
MÉTODOS
Incluimos los pacientes diagnosticados de enfermedad renal crónica (ERC) estadio 5 que iniciaron diálisis (hemodiálisis o diálisis peritoneal) entre el 01/01/1999 y el 31/12/2007 en nuestro centro hospitalario, que cubre la atención nefrológica de un área hospitalaria cuya población en el año 2007 era de 664.742 habitantes, 17,9% de edad igual o mayor a 65 años. La totalidad de los pacientes diagnosticados de ERC en estadio 5 son incluidos en tratamiento sustitutivo en nuestro centro y posteriormente, según criterios organizativos y residencia de los pacientes, permanecen en diálisis en el centro hospitalario o son derivados a tres centros periféricos dentro del área hospitalaria. El centro hospitalario recibe todos los ingresos que precisan estos pacientes en su evolución.
Fueron excluidos los que habían iniciado tratamiento en otro centro, recibido previamente un trasplante o recuperado función renal suficiente para abandonar la diálisis.
Se trata de un estudio observacional, longitudinal y ambispectivo. El período de observación fue desde el primer día de diálisis hasta la salida por trasplante, muerte, traslado del paciente fuera de nuestra área de influencia sanitaria o cierre del estudio el 31/12/2010.
Analizamos la presentación del primer IAM (índex) en la evolución en diálisis y los factores relacionados con su presentación. Las variables analizadas fueron: datos demográficos, diagnósticos previos a inicio de diálisis de diabetes, hipertensión arterial, tabaquismo, enfermedad coronaria documentada (EAC), accidente cerebrovascular isquémico, enfermedad arterial periférica avanzada y diagnóstico de fibrilación auricular (FA). En el primer mes de diálisis fueron analizados los siguientes factores: hematocrito, urea, creatinina, colesterol total, triglicéridos, calcio, fósforo, hormona paratiroidea intacta y albúmina.
Se investigó el momento de presentación del primer IAM en la evolución en diálisis, la supervivencia tras el evento, la mortalidad hospitalaria, al mes y al primer año y en los siguientes.
Analizamos la presentación del IAM según electrocardiograma (ECG), sin y con elevación de ST o bloqueo de rama izquierda.
Definiciones
Enfermedad coronaria documentada: historia de IAM o tener realizada angiografía coronaria que muestre lesiones en arterias epicárdicas > 70%.
IAM: episodio de dolor torácico agudo acompañado de curva de marcadores de daño miocárdico o alteraciones electrocardiográficas agudas.
Tiempo hasta IAM: tiempo desde la primera diálisis hasta la presentación del primer IAM, censurado hasta trasplante, muerte, pérdida en el seguimiento o fin del estudio.
Accidente cerebrovascular isquémico: déficit neurológico focal persistente más de 24 horas excluyendo la hemorragia mediante tomografía axial computarizada o resonancia magnética por imagen o informe emitido por un neurólogo. Se excluyen los accidentes isquémicos transitorios.
Enfermedad arterial periférica avanzada: arteriopatía de miembros inferiores en estadio IV de La Fontaine, isquemia crítica o amputación de miembros inferiores por causas no traumáticas, neoplásicas o vasculíticas.
FA: se considera el diagnóstico de FA cuando la arritmia está presente en la valoración al inicio de diálisis o cuando existen ECG previos que la documenten. En este caso, se consideró FA en la evolución cualquier episodio documentado en el ECG. Se efectuó ECG a la entrada en diálisis, anualmente y cuando las circunstancias clínicas lo indicaron.
Diabetes: diagnóstico de diabetes con indicación de tratamiento farmacológico en cualquier momento de la evolución, antes o después de entrar en programa de diálisis.
Hipertensión arterial: paciente con indicación de medicación hipotensora para conseguir cifras de presión arterial inferiores a 140/90 mmHg.
Tabaquismo: fumador activo al inicio de diálisis o cese del tabaquismo en los 10 años precedentes.
Modalidad de tratamiento sustitutivo al que estaba adscrito el paciente: se consideró el que el paciente estaba recibiendo al final del primer mes de diálisis. En caso de cambio, se decidió asignar los eventos ocurridos durante el primer mes del cambio al tratamiento previo.
El estudio recibió la aprobación del Comité de Ética de la Investigación de Jaén.
Análisis estadístico
Para la comparación de medias se utilizaron el test de la t de Student o el no paramétrico de Mann-Whitney. Para la comparación de variables cualitativas se utilizó el test de χ2 de Pearson. Asimismo, se realizó un análisis multivariante mediante regresión logística para establecer la asociación del IAM con los factores considerados al inicio. La variable pronóstica objetivo fue la presentación del IAM en el seguimiento. El estudio se basó en un análisis de los predictores al inicio del tratamiento mediante la regresión de riesgo proporcional de Cox. Se incluyeron todas las variables analizadas, y se obtuvieron las odds ratio (OR) y los intervalos de confianza (IC) 95%.
El análisis de la supervivencia se realizó mediante el método de Kaplan-Meier, y la comparación de curvas de supervivencia con el test de Mantel-Haenszel (log-rank). Para las pruebas de contraste de hipótesis, un valor de p < 0,05 fue considerado estadísticamente significativo. Los análisis fueron efectuados con el paquete estadístico SPSS 15.0 para Windows.
RESULTADOS
Pacientes incluidos
Los pacientes incluidos en diálisis fueron 699. Para el estudio se excluyeron 123 (17,5%). Las causas fueron: 55 (7,9%) tenían un trasplante previo, 27 (3,8%) habían iniciado diálisis en otros centros, 19 (2,7%) recuperaron la función renal y 22 (3,1%) fallecieron o salieron de nuestra área de influencia sanitaria antes de que se pudiera establecer si se trataba de una ERC en estadio 5 no conocida o la descompensación reversible de una ERC previa. Los 576 pacientes restantes fueron incluidos en el análisis.
Las nefropatías origen de la ERC fueron: glomerulonefritis: 16,7%; nefropatía intersticial: 14,2%; diabetes: 17,7%; nefroangioesclerosis: 13,2%; enfermedad sistémica: 8,9%; poliquistosis: 6,5%; nefropatía familiar: 1,9%; no filiada: 19,4%; otras: 2,3%. La diabetes como causa de nefropatía o como enfermedad concomitante estuvo presente en 142 (24,7%) pacientes. Fueron incluidos en hemodiálisis 474 (82,3%), y 102 (17,7%) en diálisis peritoneal.
La edad al inicio de diálisis fue 64,5 ± 16 años, mediana: 69,2. Fueron hombres 322 (55,9%). La edad de los incluidos en hemodiálisis fue de 66,01 ± 15 años, y la de los incluidos en diálisis peritoneal, de 57,8 ± 18 años (p = 0,000).
El seguimiento medio fue de 40,2 ± 32 meses, mediana: 35,4, con percentiles 25 y 75, respectivamente, de 13,2 y 59,9 meses, lo que representa un seguimiento de 1931 pacientes-año (pac-año).
Incidencia de pacientes que presentaron infarto agudo de miocardio en el seguimiento
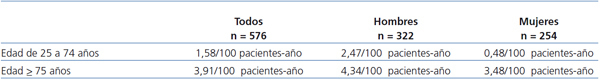
En la evolución en diálisis, 40 pacientes presentaron uno o varios IAM. La incidencia fue de 2,13 pacientes/100 pac-año de seguimiento. Veintinueve eran hombres (9% de los hombres); la incidencia fue de 2,81/100 hombres-año de seguimiento. Las mujeres fueron 11 (4,3% de las mujeres), con incidencia de 1,29/100 mujeres-año. En la tabla 1 se muestran las incidencias según la edad y el sexo.
Siete (17,5%) de los pacientes que presentaron IAM en la evolución tenían diagnóstico previo de EAC, los siete como IAM. La incidencia de IAM en diálisis en estos pacientes fue de 7,53 pacientes/100 pac-año. Treinta y tres sin diagnóstico previo de enfermedad coronaria presentaron IAM en la evolución. La incidencia del IAM de novo fue de 1,84/100 pac-año.
Treinta y siete de los pacientes que presentaron IAM en diálisis seguían tratamiento con hemodiálisis, con una incidencia de 2,44/100 pac-año. Tres de los que seguían tratamiento con diálisis peritoneal presentaron IAM, con una incidencia de 0,81/100 pac-año.
Seis (15%) pacientes presentaron el evento en el primer mes de diálisis. Al final del primer año, lo habían presentado 15 (37,5%) pacientes, 5 de los cuales tenían diagnóstico previo de EAC.
Forma de presentación del infarto agudo de miocardio en la evolución en diálisis
1. IAM con elevación del ST: quince (37,5%) de los 40 primeros IAM en la evolución en diálisis fueron con elevación del ST. La incidencia fue de 0,79/100 pac-año. Tres de ellos tenían diagnóstico previo de EAC. La incidencia del IAM con elevación del ST en los pacientes con la EAC diagnosticada antes de entrar en diálisis fue de 3,22 pac-100 pac-año. En los que no tenían diagnóstico de EAC, la incidencia fue de 0,6/100 pac-año.
2. IAM sin elevación del ST: veinticinco (62,5%) de los primeros IAM en la evolución fueron sin elevación del ST. La incidencia fue de 1,33/100 pac-año. Cuatro tenían diagnóstico de EAC previa y la incidencia fue de 4,3/100 pac-año. En aquellos que no tenían diagnóstico previo de EAC, fue de 1,17/100 pac-año.
Factores relacionados con la presentación del infarto agudo de miocardio en la evolución
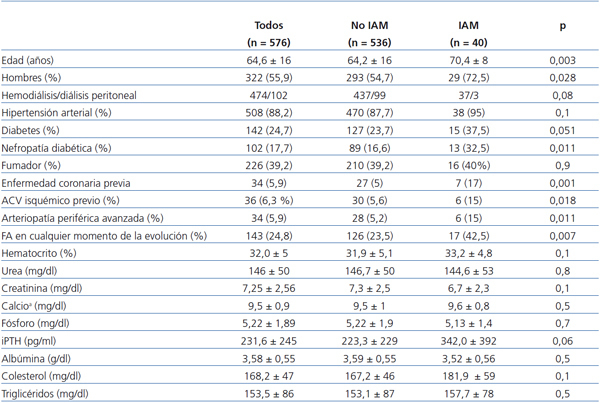
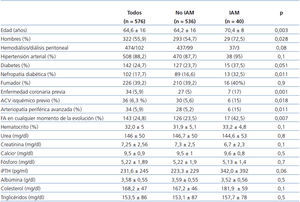
Los pacientes que presentaron IAM en la evolución tenían mayor edad, había mayor proporción de hombres y de diabetes como causa de nefropatía. Una mayor proporción tenía diagnóstico previo de accidente cerebrovascular, enfermedad arterial periférica y FA en cualquier momento de su evolución y en cualquiera de sus formas de presentación. En la tabla 2 se detallan las características de todas las variables analizadas.
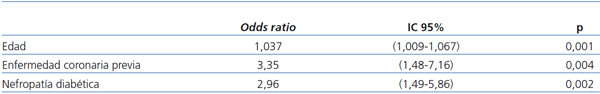
En el análisis multivariante de regresión de riesgos proporcionales de Cox, los factores predictores de presentación del IAM en diálisis fueron la edad superior, la EAC diagnosticada antes de iniciar diálisis y la diabetes como causa de nefropatía (tabla 3).
Los factores predictores de IAM en los 542 pacientes que habían iniciado diálisis sin diagnóstico de enfermedad coronaria fueron la edad superior (p = 0,044; OR: 1,032; IC 95%: 1,001-1,064), la menor albúmina (p = 0,033; OR: 0,451; IC 95%: 0,218-0,936) y la diabetes como causa de nefropatía (p = 0,011; OR: 2,636; IC 95%: 1,244-5,584).
Los pacientes que presentaron el IAM sin elevación de ST tenían tendencia a edad superior que aquéllos con IAM con elevación de ST, aunque sin significación estadística. Otros parámetros relevantes, como diabetes, EAC previa y FA, fueron similares.
Angiografía diagnóstica y revascularización
Se efectuó angiografía coronaria a 15 (37,5%) pacientes. Doce tenían más de un vaso afectado: 3 pacientes presentaban 2 vasos y 9 pacientes afectación de 3 vasos. La revascularización fue completa en 4 pacientes: en los 3 afectos de un solo vaso y en 1 afecto de 2 vasos. En los 11 pacientes restantes, la revascularización fue parcial en 7 y no fue posible en 4 pacientes.
Supervivencia en diálisis y mortalidad
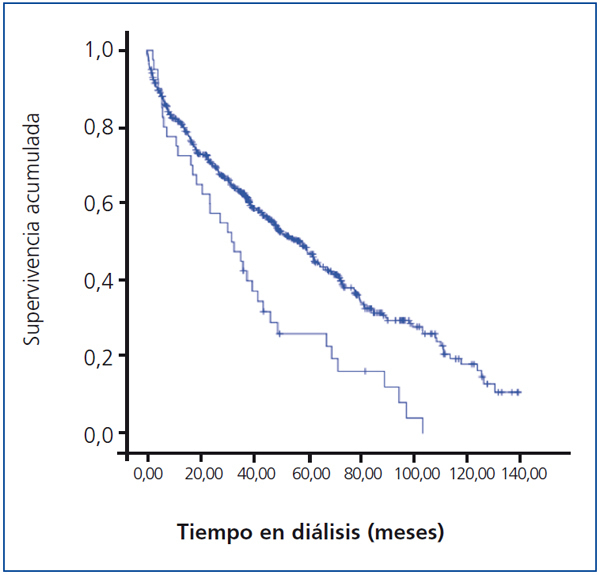
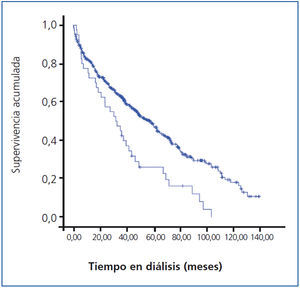
De los 40 pacientes que presentan IAM en diálisis, 36 fallecieron en el seguimiento (figura 1). Un paciente fue trasplantado y 3 continúan en diálisis al finalizar el estudio.
Doce (30%) fallecieron en el hospital tras el IAM, y 6 más en el primer mes: el 45% de todos los pacientes con IAM. La mortalidad al primer año fue de 29 (72,5%) y al quinto año de 36 (90%) pacientes.
La supervivencia media post-IAM fue de 10,8 meses, mediana de 2,57.
Veintinueve (80,5%) de los 36 pacientes fallecieron por causas cardiovasculares, 21 (58%) por el IAM y 8 por otras causas cardiovasculares: tres accidentes cerebrovasculares, tres muertes súbitas, una isquemia arterial de miembros inferiores y una isquemia mesentérica. Cuatro pacientes fallecieron por causas infecciosas, dos por causas digestivas y uno en situación de caquexia.
DISCUSIÓN
Los resultados del presente estudio ponen de manifiesto la elevada incidencia del IAM en la evolución de los pacientes con ERC que inician por primera vez diálisis. Esta incidencia se ve triplicada en aquellos que inician diálisis con diagnóstico previo de EAC documentada por haber presentado un IAM o hallazgos en la angiografía coronaria. La mortalidad hospitalaria y a largo plazo es muy elevada, y la enfermedad multivaso, muy frecuente.
A pesar de la conocida elevada prevalencia de la enfermedad cardiovascular en sus distintas manifestaciones en los pacientes en diálisis9-11, son pocos los estudios clínicos que analicen la incidencia del IAM y su evolución en esta población. La mayoría de estos estudios proceden de registros generales o administrativos3,5. En un análisis del registro USRDS, la tasa de hospitalización por síndrome coronario agudo fue de 2,9/100 pac-año12. En un análisis posterior del mismo registro, la incidencia del IAM fue de aproximadamente un 5% anual5, y en pacientes sin diagnóstico de enfermedad cardiovascular, 4,29/100 pac-año13. En el estudio HEMO, la incidencia de hospitalización para un primer IAM en diálisis fue de 3,3/100 pac-año4. Estas incidencias son más elevadas que la del presente estudio, aunque la menor prevalencia de diabetes y la mayor edad de nuestros pacientes hacen difícil las comparaciones. En lo que respecta a la población europea, en un estudio del Hospital Necker de París, la incidencia de IAM en los pacientes en diálisis con edad ≥ 65 años fue de 2,99/100 pac-año14, similar a la del presente estudio. En un estudio de la población japonesa en diálisis, la incidencia del IAM de novo fue de 1,43/100 pac-año, con una prevalencia de diabetes similar a nuestro estudio y una edad algo inferior15. Es conocida la gran variabilidad geográfica en la incidencia de eventos coronarios en la población general, con diferencias hasta cinco veces menor en los países de la cuenca mediterránea respecto al norte de Europa16. Estas diferencias en la incidencia de eventos ateroscleróticos en la población general también existen en la población en diálisis, con incrementos similares del riesgo sobre la tasa de eventos de la población general de donde proceden, como hemos observado en otros territorios anatómicos17-19.
Aunque la incidencia de IAM es menor que otras de pacientes en diálisis, es mayor que la que presenta la población general española, una de las más bajas del mundo. Según los resultados de tres estudios poblacionales: MONICA-Cataluña, REGICOR e IBERICA, en el año 2002, la tasa de hospitalización por IAM (77,6% de todos los IAM) para la edad de 25-74 años es de 0,15/100 pac-año en hombres y 0,03/100 pac-año en mujeres. Para la población de edad ≥ 75 años hospitalizada por IAM (41% de la totalidad de los IAM en esa franja de edad), es de 0,61/100 pac-año en hombres y de 0,34/100 pac-año en mujeres20. Estos datos nos permiten apreciar una incidencia de IAM en nuestra población en diálisis 16 veces mayor para hombres y mujeres menores de 75 años, y 7 y 10 veces más elevada en los mayores de 75 años, hombres y mujeres respectivamente.
Los factores de riesgo independiente de presentación del IAM en nuestros pacientes fueron los clásicos, conocidos en la población general, asociados a mayor riesgo de eventos ateroscleróticos y presentes mayormente en los pacientes en diálisis21. Cada año de incremento en la edad supuso un aumento del riesgo de presentación del IAM de aproximadamente 3,7%.
La diabetes, factor de riesgo de cardiopatía isquémica en la población general y en diálisis, también lo fue en nuestros pacientes aunque sólo en aquéllos a los que se había atribuido esta patología como causa de entrada en diálisis. En nuestro estudio, sólo se consideró la diabetes que había precisado indicación de tratamiento farmacológico, excluyendo por tanto situaciones como la intolerancia a los hidratos de carbono. Es posible que el daño vascular fuera diferente cuando se consideró la diabetes causa de enfermedad renal o como patología concomitante.
La probabilidad de presentar IAM fue tres veces mayor en los pacientes que comenzaron diálisis con diagnóstico de EAC documentada respecto a aquéllos sin evidencia objetiva de ésta. En un estudio de síndrome coronario agudo de pacientes en diálisis, la historia de enfermedad cardiovascular previa incrementó más de dos veces la presentación del IAM13, y la cardiopatía isquémica definida por la historia previa de IAM o angina inestable fueron factores de riesgo de presentación del IAM8,22.
El 15% de los primeros IAM tras iniciar diálisis se presentaron en el primer mes y casi el 40% en el primer año. La manifestación del IAM en etapas tempranas de diálisis fue observada en el registro USRDS, con presentación del 29% y el 52% de los IAM en el primer y segundo año de diálisis, respectivamente1. Nuestros resultados mostraron una tendencia a mayor densidad de probabilidad de presentación del IAM en el primer año, aunque no mucho mayor que en otros períodos; posiblemente, un número mayor de pacientes habría manifestado resultados similares al estudio USRDS.
En un registro de IAM, la proporción de IAM con elevación de ST fue significativamente menor en los pacientes en diálisis3. En nuestro estudio, la distribución de los patrones electrocardiográficos de presentación del IAM fue similar a los de la población no en diálisis, con mayor frecuencia del IAM sin elevación del ST (62,5%)23,24. Se ha descrito la mayor presencia de comorbilidad como mayor edad y diagnóstico previo de cardiopatía isquémica en el IAM con elevación de ST en la población general25. En nuestro estudio no existían diferencias significativas entre los pacientes con IAM con y sin elevación del ST, si bien al tratarse de un número pequeño de pacientes no podemos extraer conclusiones.
La mortalidad hospitalaria fue del 30% de los pacientes, entre 3 y 5 veces mayor que la población general española26,27, y algo más elevada que la tasa de mortalidad hospitalaria aportada por los datos del registro URSD de pacientes en diálisis, posiblemente debido a que no se registraron los eventos ocurridos en las etapas iniciales de diálisis. La mortalidad a los cinco años de presentación del IAM próxima al 90% de los pacientes es similar1. Las causas de muerte fueron cardíacas en el 66% de los pacientes.
La angiografía coronaria se llevó a cabo en 15 (37,5%) de los pacientes, muy inferior al uso que hace ella la población general española21 y al uso actual del procedimiento en nuestro medio hospitalario24. Los resultaron mostraron que el 60% de estos pacientes tenían enfermedad multivaso, frente al aproximadamente 17% encontrado en la población no en diálisis21. La revascularización completa fue posible sólo en 4 de los 15 pacientes a los que se efectuó la intervención. A pesar de la limitación que supone el pequeño número de pacientes de nuestro estudio, se confirma la conocida infrautilización de medidas diagnósticas y terapéuticas invasivas en la población en diálisis3,28.
En resumen, la incidencia del IAM en la población en diálisis es muy elevada. Los factores de riesgo y las formas electrocardiográficas de presentación son similares a los de la población no en diálisis. La elevada mortalidad hospitalaria que conlleva contribuye en gran manera a la baja supervivencia y muerte cardiovascular del paciente en diálisis.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Tabla 1. Incidencia de pacientes con infarto agudo de miocardio en la evolución en diálisis según sexo y edad
Tabla 2. Características de los pacientes que presentaron infarto agudo de miocardio en la evolución
Tabla 3. Factores predictores de presentación del infarto agudo de miocardio en la evolución. Análisis multivariante. Regresión de Cox
Figura 1. Supervivencia del paciente con infarto agudo de miocardio en el seguimiento en diálisis. Análisis de Kaplan-Meier