La afectación renal del diabético solo puede determinarse mediante biopsia renal, que presenta una elevada prevalencia de lesiones no diabéticas. Los objetivos del estudio fueron determinar la predictibilidad de nefropatía no diabética (NND) en diabéticos, estudiar diferencias de supervivencia y pronóstico renal, evaluar las lesiones histológicas en nefropatía diabética (ND) y el efecto de la proteinuria en la supervivencia y pronóstico renal en esta población.
Material y métodosEstudio descriptivo y retrospectivo de las biopsias renales de diabéticos entre 1990 y 2013 en nuestro centro.
ResultadosIncluimos a 110 pacientes: 87 hombres (79%), con una edad media de 62 años (50-74), creatinina sérica media de 2,6mg/dl (0,9-4,3) y proteinuria de 3,5g/24h (0,5-6,5). El 34,5% presentaban ND, el 61,8% NND y el 3,6% ND+NND. La NND más frecuente fue nefropatía IgA (13,2%). En el análisis multivariado, se asociaron de forma independiente a NND: edad (OR 1,068; IC 95%: 1,010-1,129; p=0,022), años de diabetes (OR: 0,992; 0,987-0,998; p=0,004), creatinina (OR: 1,48; 1,011-2,172; p=0,044), proteinuria de 24 h (OR: 0.813; 0,679-0,974; p=0,025) y retinopatía diabética (OR: 0,23; 0,066-0,808; p=0,022). No hallamos diferencias de supervivencia ni de pronóstico renal. Entre los pacientes con ND, presentaban mayor expansión nodular mesangial los que tenían proteinuria nefrótica (p=0,02), así como peor pronóstico renal (p=0,004) comparado con proteinuria no nefrótica. No evidenciamos diferencias en la supervivencia del paciente.
ConclusionesLa causa más frecuente de NND fue nefropatía IgA. Los pacientes con mayor edad, creatinina, menor duración de diabetes, ausencia de retinopatía diabética y menor proteinuria presentan mayor riesgo de NND. Los pacientes con ND y proteinuria en rango nefrótico tuvieron peor pronóstico renal.
Diabetic renal lesions can only be diagnosed by kidney biopsy. These biopsies have a high prevalence of non-diabetic lesions. The aims of the study were to determine the predictability of non-diabetic nephropathy (NDN) in diabetics and study differences in survival and renal prognosis. In addition, we evaluated histological lesions and the effect of proteinuria on survival and renal prognosis in patients with diabetic nephropathy (DN).
Material and methodsA descriptive, retrospective study of kidney biopsies of diabetics between 1990 and 2013 in our centre.
Results110 patients were included in the study: 87 men (79%), mean age 62 years (50-74), mean serum creatinine 2.6mg/dl (0.9-4.3) and proteinuria 3.5g/24hours (0.5-6.5). 61.8% showed NDN, 34.5% showed DN and 3,6% showed DN+NDN. The most common NDN was IgA nephropathy (13,2%). In the multivariate analysis, creatinine (OR: 1.48, 1.011-2.172, p=0.044), proteinuria/24hours (OR: 0.813, 0.679-0.974, p=0.025), duration of diabetes (OR: 0.992, 0.987-0.998, p=0.004), age (OR: 1.068, 95% CI: 1.010-1.129, p=0.022), and diabetic retinopathy (OR: 0.23, 0.066-0.808, p=0.022) were independently associated with NDN. We did not find any differences in survival or renal prognosis. Concerning patients with DN, increased nodular mesangial expansion (p=0.02) and worse renal prognosis (p=0.004) were observed in nephrotic proteinuria as compared to non-nephrotic proteinuria. We did not find differences in patient survival.
ConclusionsThe most common cause of NDN was IgA nephropathy. Higher creatinine levels, shorter duration of diabetes, absence of diabetic retinopathy, lower proteinuria, and older age were risk factors for NDN. Patients with DN and nephrotic-range proteinuria had worse renal prognosis.
La diabetes mellitus (DM) representa uno de los problemas más importantes de salud a nivel mundial. En los últimos años, la prevalencia de la DM de tipo 2ha aumentado en paralelo a la obesidad y los hábitos de vida no saludables. En España, entre un 6 y un 10% de la población general presenta DM. Entre un 6,3% y un 7,4% del total del presupuesto español destinado a la salud es invertido en los cuidados de la diabetes, lo cual representa un coste anual de 1.290-1.476 € por paciente1,2.
Dado que la prevalencia de la DM ha aumentado en proporciones epidémicas, el número de biopsias renales está aumentando. Las lesiones en estas biopsias pueden confirmar una nefropatía diabética (ND) aislada, ND con nefropatía no diabética (NND) o NND aislada. El hecho de diferenciar entre estas entidades puede influir en el manejo y pronóstico del paciente, sobre todo cuando el diagnosticar NND puede condicionar un cambio en la estrategia terapéutica del paciente3,4. Entre las entidades de NND en paciente con DM se han descrito la glomeruloesclerosis segmentaria y focal, la nefropatía IgA y la nefropatía membranosa como las más prevalentes5. Por todo ello, se han intentado hallar factores clínicos con la finalidad de predecir NND en dicha población. Estudios previos han observado que el nivel de proteinuria, la ausencia de retinopatía diabética (RD), niveles más elevados de hemoglobina, una menor duración de la DM, el fracaso renal agudo en el momento de la biopsia renal, la microhematuria, la DM tratada con hipoglucemiantes orales, menor glucemia y el menor grosor de la íntima media son factores de riesgo de NND3,5–9.
Diversos estudios han observado que la supervivencia renal, libre de necesidad de terapia sustitutiva, estaba disminuida en los pacientes diabéticos diagnosticados de ND en comparación con pacientes afectos de NND10,11. Además, la importancia de la biopsia renal en pacientes diabéticos no solo radica en el hecho de diferenciar ND de NND, sino también en el de estudiar las lesiones histológicas dentro de la ND12. Entre las diferentes clases de ND, la tipo iv y más avanzada presenta una mayor proteinuria junto con peor pronóstico renal en cuanto a la necesidad de terapia renal sustitutiva (TRS)13.
El principal objetivo de nuestro estudio es evaluar la prevalencia y tipos de NND en una cohorte consecutiva de pacientes diabéticos biopsiados y averiguar si existen factores predictivos de NND. Además, nos planteamos estudiar si existen diferencias de supervivencia tanto renal como del paciente según el diagnóstico en la biopsia renal.
Material y métodosPacientesEstudio descriptivo retrospectivo observacional de resultado anatomopatológico de pacientes afectos de DM de tipo 2 biopsiados en el Hospital del Mar desde enero de 1990 hasta noviembre de 2013. En dicho período de tiempo, se realizaron un total de 565 biopsias renales de riñón nativo, de los cuales, 110 pacientes eran diabéticos (19,4%).
Dichas biopsias fueron procesadas mediante microscopia óptica, inmunofluorescencia y microscopia electrónica y fueron interpretadas por un patólogo especialista en riñón. Clasificamos las biopsias renales en 3categorías según el resultado: ND aislada, NND y ambas entidades juntas.
Variables estudiadasSe analizaron un total de 113 variables, 58 (51,3%) clínicas y 55 (48,7%) analíticas. Los pacientes se revisaron según características demográficas (edad, sexo y raza), antecedentes de hipertensión arterial, dislipidemia, duración de la DM, presencia o no de RD, neuropatía diabética, cardiopatía isquémica, accidente cerebrovascular previo, vasculopatía periférica, neoplasia, enfermedad sistémica, tratamiento con bloqueantes del sistema renina angiotensina, antidiabéticos orales, insulina, estatinas y antialdosterónicos.
En el momento de realización de la biopsia renal, se recogieron variables como peso, talla, presión arterial sistólica y presión arterial diastólica. En cuanto a datos analíticos, se revisó la función renal (creatinina sérica mg/dl y el filtrado glomerular (FG) según fórmula MDRD-4ml/min/m2), urea mg/dl, glucemia basal mg/dl, HbA1c %, proteinuria en g/24h, microalbuminuria, cociente proteínas/creatinina en orina, microhematuria, marcadores autoinmunológicos (ANA, anti-DNA, ANCA, anti-MBG y crioglobulinas) y serologías víricas (VHC, VHB y VIH).
Asimismo, se revisaron los motivos de realización de la biopsia renal, junto con las características morfológicas encontradas (número de glomérulos, método utilizado en microscopia, expansión difusa o nodular mesangial, esclerosis global o segmentaria, porcentaje de glomeruloesclerosis y grosor medio de la MBG) y los diagnósticos finales.
Por último, se revisó seguimiento a 1, 3, 5y 10años posbiopsia. Las variables estudiadas fueron: función renal en forma de creatinina y filtrado glomerular según MDRD, urea, glucemia basal, hemoglobina glicosilada (HbA1c), proteinuria 24h, microalbuminuria, cociente proteínas/creatinina en orina, fallecimiento y necesidad de TRS.
Análisis estadísticoPara el análisis estadístico se utilizó el programa informático IBM SPSS Statistics versión 19.0. La comparación mediante análisis univariado entre grupos se realizó mediante el test de t de Student (variables continuas cuantitativas paramétricas) y el test de Wilcoxon (datos cualitativos [categóricos] apareados).
Además, se realizó un análisis multivariado de regresión logística binaria, usando como variable dependiente el diagnóstico de NND en la biopsia renal. A su vez, se calculó una curva ROC para las variables potencialmente predictoras de presentar NND frente a ND.
En cuanto al análisis de supervivencia y el inicio de tratamiento renal sustitutivo se utilizaron curvas de Kaplan-Meier y test de log-rank. Las variables cuantitativas se expresan como media y desviación estándar, y las variables cualitativas como porcentaje. Se ha considerado la diferencia estadísticamente significativa con la obtención de una p<0,05.
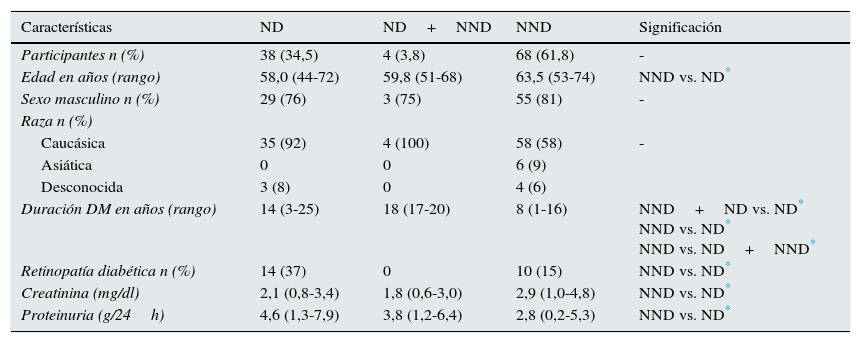
ResultadosCaracterísticas basales de la poblaciónLos datos clínicos y analíticos de la cohorte fueron clasificados en función del resultado de la biopsia renal: ND, NND o ND+NND (tabla 1). La media de edad de la cohorte fue de 62 (50-74) años, aunque los pacientes afectos de ND eran ligeramente más jóvenes. El 79% (n=87) de los pacientes eran hombres. Solo el 2,7% (n=3) de los pacientes presentaban DM de tipo 1. La raza caucásica fue la predominante (n=97; 88%) seguida de la asiática (n=6; 5,5%). No se observaron diferencias estadísticamente significativas entre los 3grupos estudiados. La media de duración de la DM fue de 10,6 (1,3-19,9) años. Los pacientes afectos de ND presentaron un mayor tiempo de diabetes en comparación con los pacientes afectos de NND (ver tabla 1).
Características de la población
| Características | ND | ND+NND | NND | Significación |
|---|---|---|---|---|
| Participantes n (%) | 38 (34,5) | 4 (3,8) | 68 (61,8) | - |
| Edad en años (rango) | 58,0 (44-72) | 59,8 (51-68) | 63,5 (53-74) | NND vs. ND* |
| Sexo masculino n (%) | 29 (76) | 3 (75) | 55 (81) | - |
| Raza n (%) | ||||
| Caucásica | 35 (92) | 4 (100) | 58 (58) | - |
| Asiática | 0 | 0 | 6 (9) | |
| Desconocida | 3 (8) | 0 | 4 (6) | |
| Duración DM en años (rango) | 14 (3-25) | 18 (17-20) | 8 (1-16) | NND+ND vs. ND* NND vs. ND* NND vs. ND+NND* |
| Retinopatía diabética n (%) | 14 (37) | 0 | 10 (15) | NND vs. ND* |
| Creatinina (mg/dl) | 2,1 (0,8-3,4) | 1,8 (0,6-3,0) | 2,9 (1,0-4,8) | NND vs. ND* |
| Proteinuria (g/24h) | 4,6 (1,3-7,9) | 3,8 (1,2-6,4) | 2,8 (0,2-5,3) | NND vs. ND* |
ND: nefropatía diabética; NND: nefropatía no diabética.
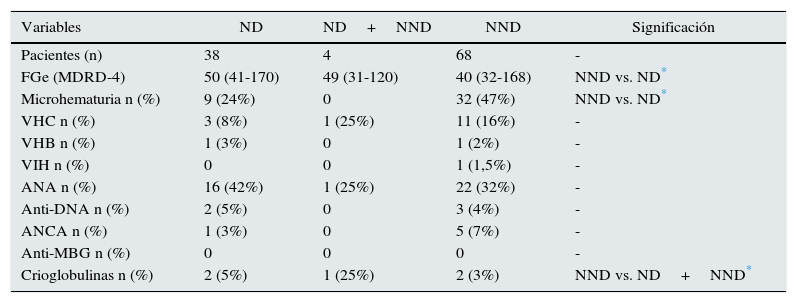
En cuanto a los datos analíticos referentes a enfermedad sistémica no se observaron diferencias estadísticamente significativas entre el grupo de ND y el de NND (tabla 2). Tal y como era de esperar, la presencia de microhematuria fue mayor en el grupo de NND en comparación con el grupo afecto de ND (47,1 vs. 23,7%; p<0,05).
Sedimento de orina y datos analíticos relevantes de la prebiopsia renal
| Variables | ND | ND+NND | NND | Significación |
|---|---|---|---|---|
| Pacientes (n) | 38 | 4 | 68 | - |
| FGe (MDRD-4) | 50 (41-170) | 49 (31-120) | 40 (32-168) | NND vs. ND* |
| Microhematuria n (%) | 9 (24%) | 0 | 32 (47%) | NND vs. ND* |
| VHC n (%) | 3 (8%) | 1 (25%) | 11 (16%) | - |
| VHB n (%) | 1 (3%) | 0 | 1 (2%) | - |
| VIH n (%) | 0 | 0 | 1 (1,5%) | - |
| ANA n (%) | 16 (42%) | 1 (25%) | 22 (32%) | - |
| Anti-DNA n (%) | 2 (5%) | 0 | 3 (4%) | - |
| ANCA n (%) | 1 (3%) | 0 | 5 (7%) | - |
| Anti-MBG n (%) | 0 | 0 | 0 | - |
| Crioglobulinas n (%) | 2 (5%) | 1 (25%) | 2 (3%) | NND vs. ND+NND* |
ND: nefropatía diabética; NND: nefropatía no diabética.
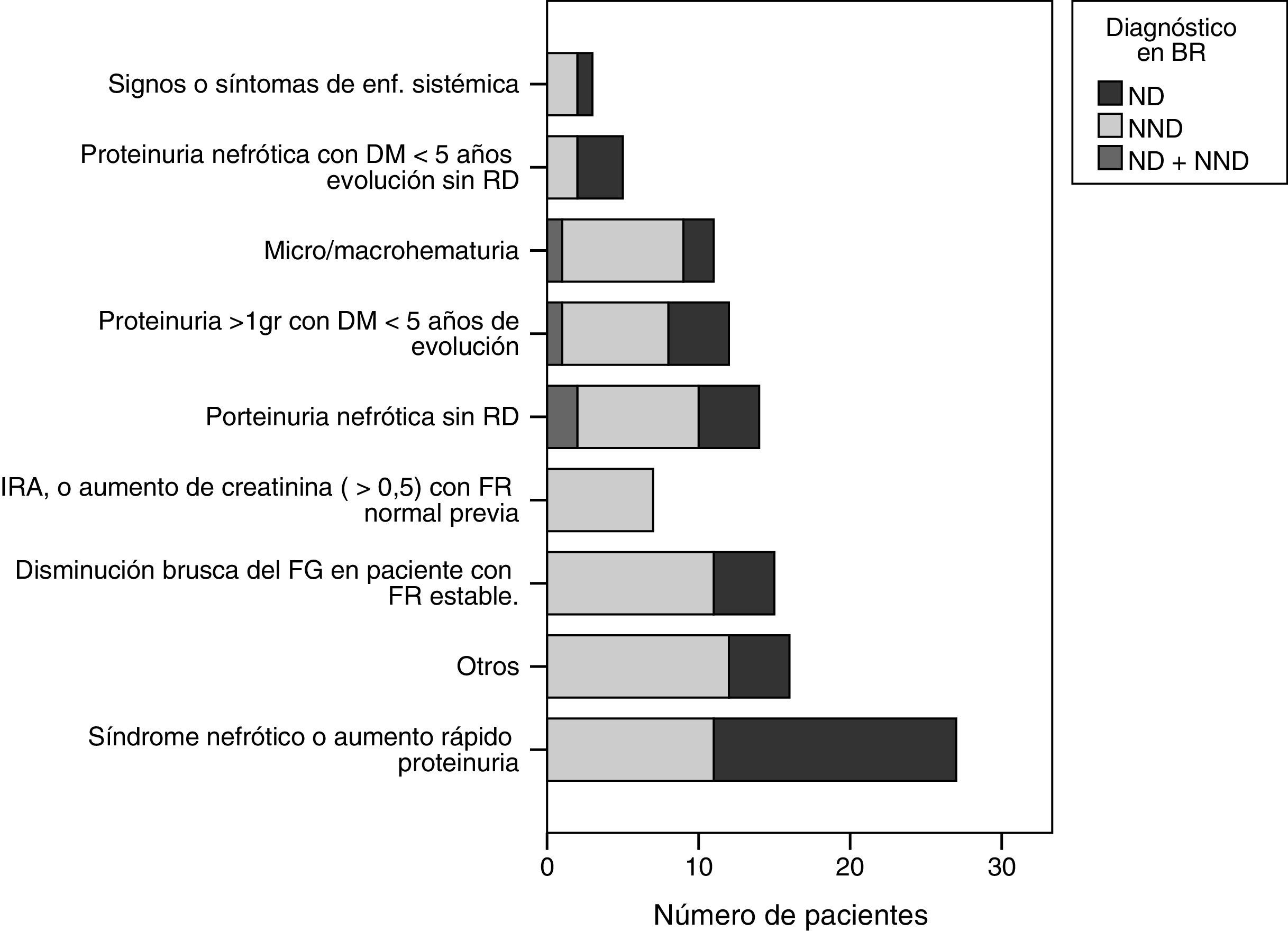
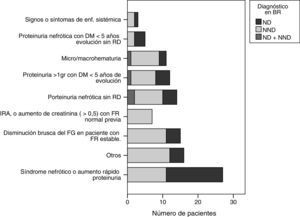
En toda la población estudiada, el motivo principal de biopsia renal fue el síndrome nefrótico o aumento de proteinuria (n=27; 25%), seguido del deterioro de función renal brusco en pacientes con estabilidad de la función renal (n=15; 14%), proteinuria nefrótica sin RD (n=14; 13%) y proteinuria mayor de 1g en diabéticos con menos de 5 años de evolución de la diabetes (n=12; 11%), entre otros (fig. 1). Cabe destacar que la insuficiencia renal aguda se observó en 7 pacientes (6,4%), solo en el grupo afecto de NND.
Indicaciones de biopsia renal: distribución de los pacientes en número según motivo de biopsia renal y diagnóstico.
BR: biopsia renal; DM: diabetes mellitus; FR: función renal; IRA: insuficiencia renal aguda; ND: nefropatía diabética; NND: nefropatía no diabética; RD: retinopatía diabética.
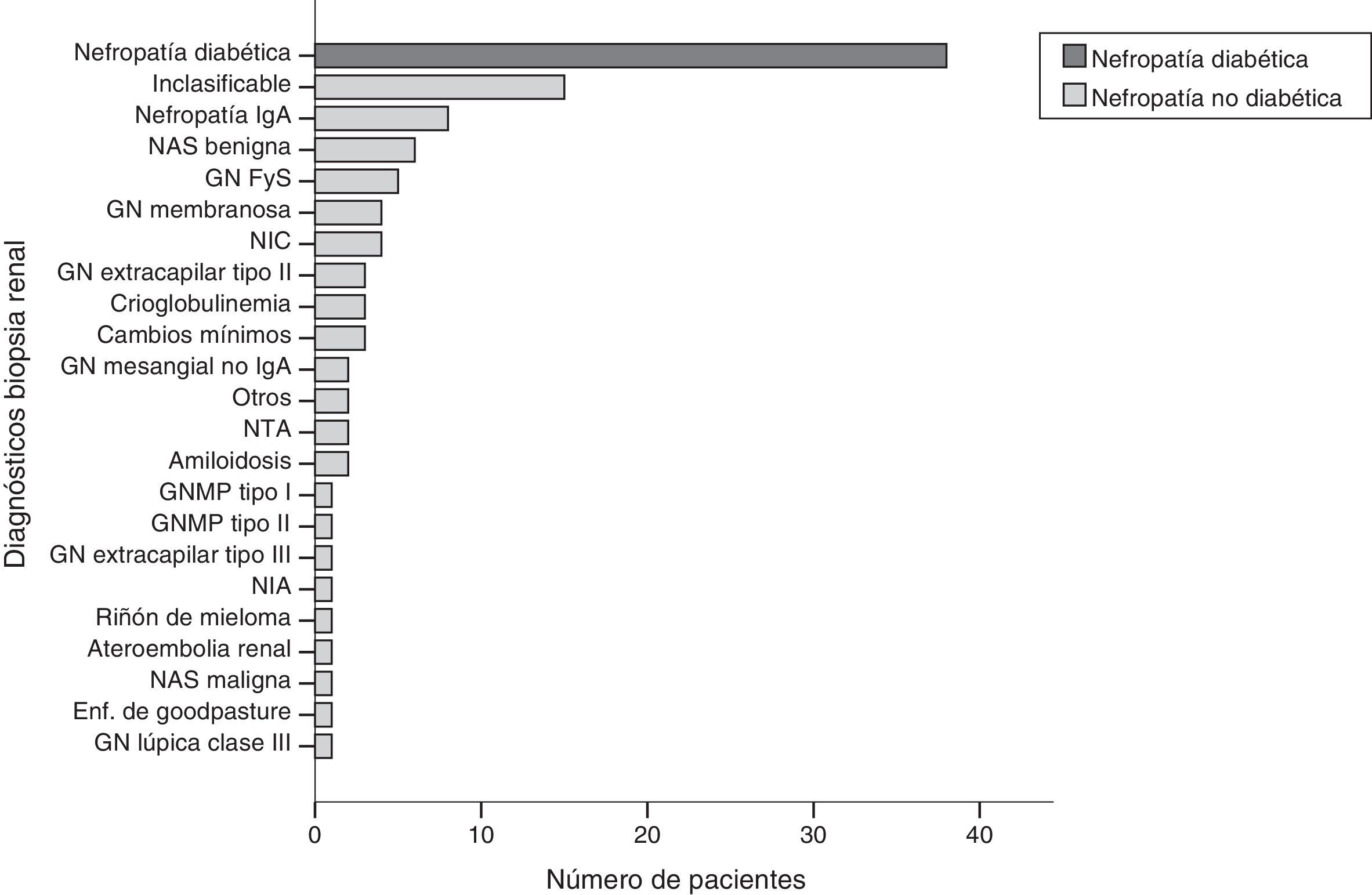
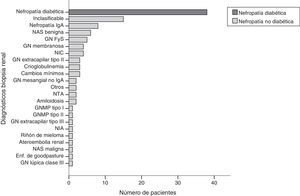
Se detectó ND aislada en 38 de 110 pacientes diabéticos biopsiados. En el resto, 72 pacientes, se detectó NND. El diagnóstico más frecuente de NND fue nefropatía IgA (n=9; 13,2%) seguida de nefroangiosclerosis benigna (n=6; 8,8%), glomerulonefritis focal y segmentaria (n=5; 7,4%), glomerulonefritis membranosa (n=4; 5,9%); nefropatía intersticial crónica (n=4; 5,9%) y otras con menor frecuencia (fig. 2). Un 13,6% (n=15) de las biopsias renales fueron inclasificables por muestra insuficiente para diagnóstico.
Diagnósticos de biopsia renal: distribución del número de pacientes según diagnóstico en la biopsia renal.
FyS: focal y segmentaria; GN: glomerulonefritis; GNMP: glomerulonefritis membranoproliferativa; NAS: nefroangioesclerosis; NIA: nefritis intersticial aguda; NIC: nefritis intersticial crónica; NTA: necrosis tubular aguda.
Se estudió la cohorte de los pacientes diagnosticados de ND en la biopsia renal. Como hallazgos histológicos en la biopsia renal los pacientes afectos de ND presentaron expansión mesangial difusa (n=35; 83,3%), expansión mesangial nodular (n=22; 52,4%), esclerosis global (n=32, 76,2%), esclerosis segmentaria (n=11; 26,2%) y glomeruloesclerosis (n=35; 83,3%).
Las biopsias renales se distribuyeron según la clasificación de Fioretto et al.14. Así pues, obtuvimos que un total de 9 pacientes (22%) correspondieron a la categoría CI, 22 pacientes (53,7%) a la categoría CII y 10 pacientes (24,4%) a la categoría CIII. Un paciente fue imposible de clasificar.
Estudiamos las diferencias entre grupos dependiendo del grado de proteinuria (nefrótica ≥ 3,5 g/24h [n=2]) y no nefrótica < 3,5 g/24h [n=17]) y observamos que los pacientes con proteinuria nefrótica presentaron mayor expansión nodular en comparación con los que presentaban proteinuria no nefrótica (69,5 vs. 29,4%; p=0,02).
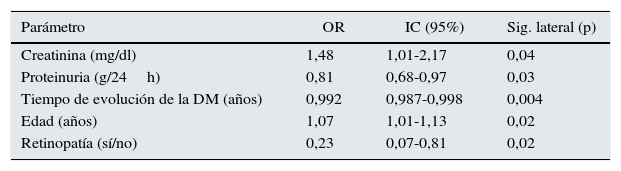
Factores predictivos de nefropatía no diabéticaCon la finalidad de identificar los factores predictivos de NND se realizó un análisis multivariado de regresión logística binaria (tabla 3). Encontramos como factores de riesgo el nivel de creatinina sérica elevado, la edad del paciente, menor proteinuria en 24h, menor duración de la diabetes y ausencia de RD (tabla 3). Pese a que hallamos diferencias significativas en cuanto a la presencia de hematuria (en ND 9 vs. 32 casos) en el análisis multivariado no es significativo.
Factores predictores de nefropatía no diabética en pacientes diabéticos
| Parámetro | OR | IC (95%) | Sig. lateral (p) |
|---|---|---|---|
| Creatinina (mg/dl) | 1,48 | 1,01-2,17 | 0,04 |
| Proteinuria (g/24h) | 0,81 | 0,68-0,97 | 0,03 |
| Tiempo de evolución de la DM (años) | 0,992 | 0,987-0,998 | 0,004 |
| Edad (años) | 1,07 | 1,01-1,13 | 0,02 |
| Retinopatía (sí/no) | 0,23 | 0,07-0,81 | 0,02 |
Análisis multivariado de regresión logística binaria. Variable dependiente: nefropatía no diabética.
IC 95%: intervalo de confianza de 95%; OR: odds ratio.
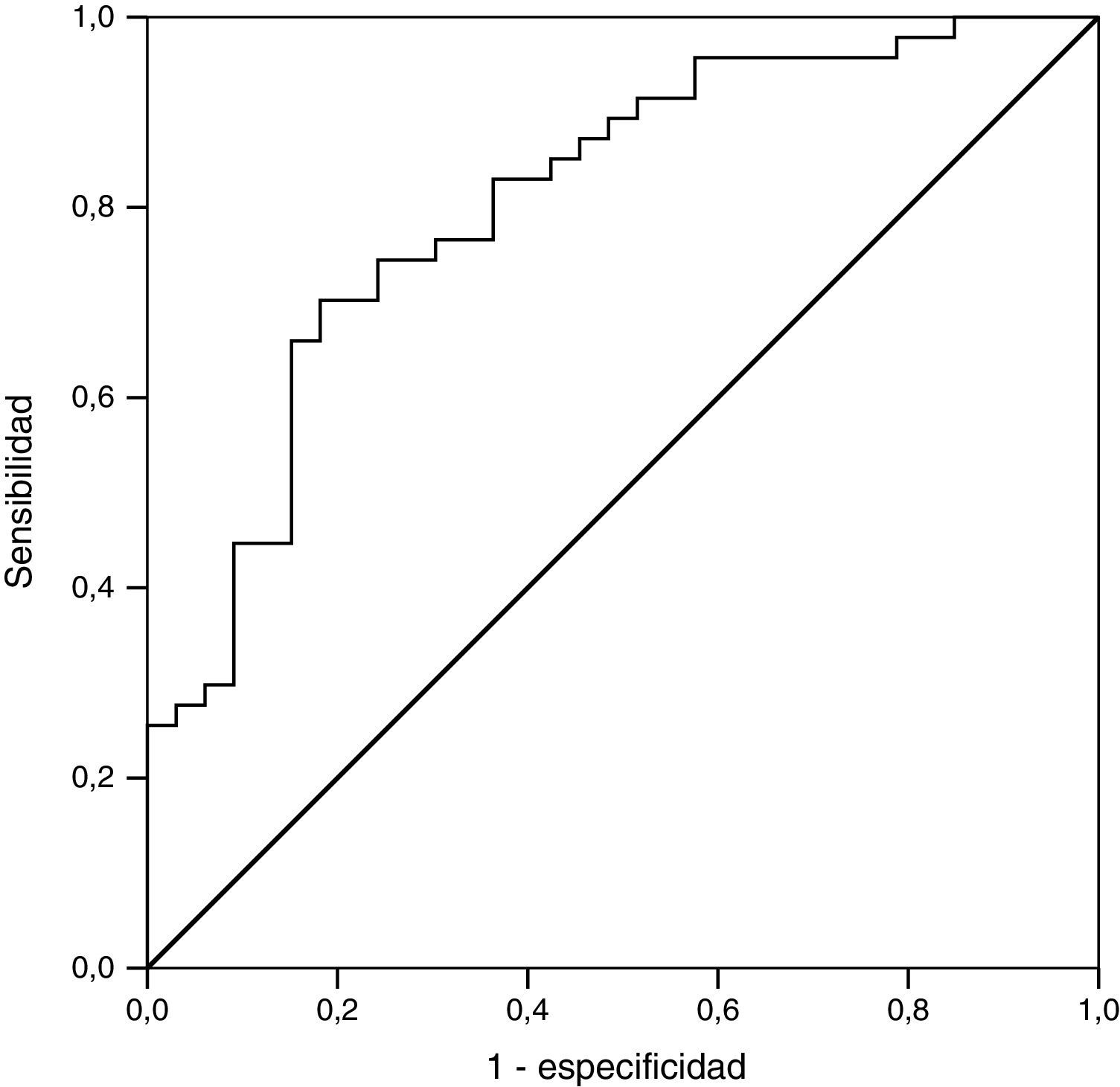
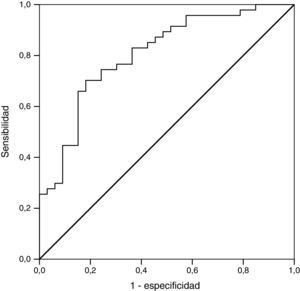
La capacidad de discriminación del modelo obtuvo una curva ROC con 0,805 (IC 95%: 0,708-0,902) (fig. 3).
Se realizó un análisis mediante curvas ROC para cada una de las variables, y encontramos el punto de corte de cada una de ellas con mayor especificidad y sensibilidad. Así pues, obtuvimos un riesgo aumentado de padecer NND cuando la creatinina es mayor de 1,58mg/dl, la proteinuria menor de 3,15g/24, la edad mayor de 53 años y el tiempo de evolución de DM menor de 10 años.
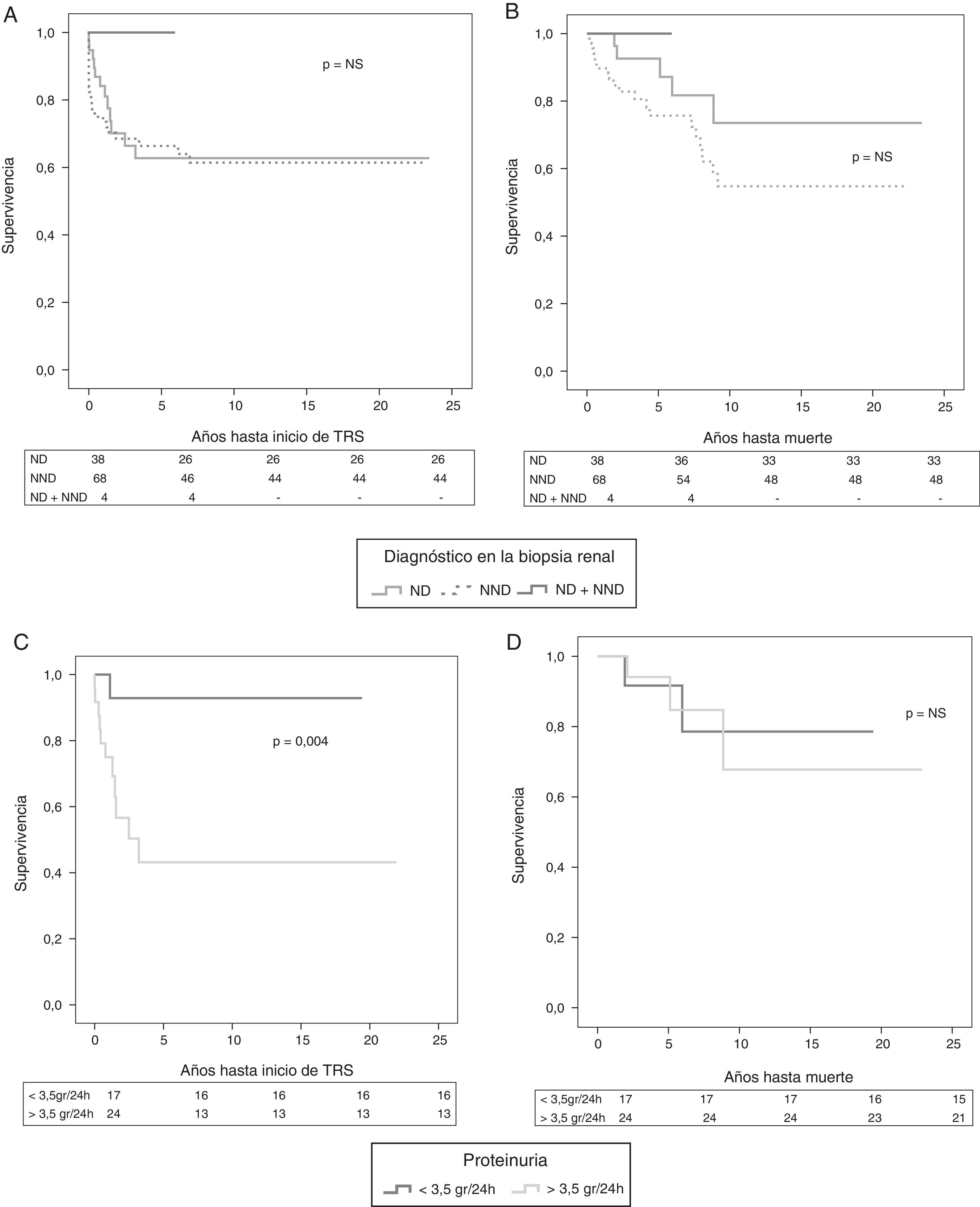
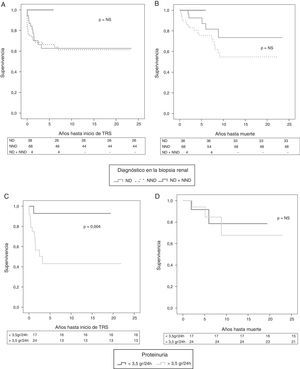
Pronóstico renal y supervivenciaSe realizó análisis de supervivencia de los pacientes diabéticos y del pronóstico renal (necesidad de TRS). La necesidad de TRS fue de un 33%, doble en NND que en ND (11% n=4 vs. 22% n=16) sin significación estadística. En el momento de la biopsia renal, un paciente (2,6%) del grupo de ND y 9 (12,5%) del de NND iniciaron hemodiálisis. Durante el periodo seguimiento, en el grupo de ND precisaron de TRS 5 pacientes (13,2%), en el grupo de NND 20 pacientes (29,4%) y ninguno en el grupo afecto de ambas entidades. La mortalidad global de los pacientes estudiados fue del 23% (n=25), 5% (n=5) de estos afectos de ND y el 18% (n=20) afectos de NND. No se observaron fallecimientos en el grupo de ND+NND en el periodo de seguimiento. No se observaron diferencias de supervivencia ni renal ni del paciente entre las cohortes estudiadas (fig. 4A y B).
Curvas de supervivencia renal y paciente en todo el grupo estudiado. Análisis mediante curvas de Kaplan-Meier de los diferentes grupos divididos según diagnósticos en la biopsia renal. A) De inicio de TRS. B) De mortalidad. No se observan diferencias estadísticamente significativas entre los grupos.
ND: nefropatía diabética; NND: nefropatía no diabética; TRS: terapia renal sustitutiva.
Curva de supervivencia renal y del paciente según proteinuria en pacientes afectos de ND. Análisis mediantes curvas de Kaplan-Meier de los diferentes grupos de diabéticos con nefropatía diabética divididos según rango de proteinuria (nefrótica o no nefrótica). C) De inicio de TRS. D) De mortalidad. Se observaron diferencias estadísticamente significativas (p=0,004) en cuanto al inicio de TRS, observando mayor incidencia en el grupo de proteinuria nefrótica. En cuanto a la supervivencia del paciente no se observaron diferencias estadísticamente significativas.
Posteriormente, se analizó el grupo de pacientes que se diagnosticaron de ND según la clasificación de Fioretto, y no se observaron diferencias entre las distintas categorías ni en la supervivencia renal ni del paciente.
Así pues, se estudió según la proteinuria en el momento de la biopsia en los pacientes con ND (n=41). Un 58,5% (n=24) tenían proteinuria en rango nefrótico (≥3,5g/24h) y un 39,5% (n=17) proteinuria no nefrótica. Un 41,5% (n=17) precisaron de TRS. Como era de esperar, los pacientes que presentaban proteinuria en rango nefrótico tuvieron durante el periodo de seguimiento mayor incidencia de ERC terminal comparado con el grupo de pacientes que presentaban proteinuria no nefrótica (45,8% n=11 vs. 6,6% n=1; p=0,004). No se observaron diferencias estadísticamente significativas en cuanto a la mortalidad del paciente (12,5% n=3,vs. 11,8% n=2; p=NS) (fig. 4C y D).
DiscusiónEn nuestra población de pacientes afectos de DM tratados mediante biopsia renal, la mayoría presentaba NND. El diagnóstico más frecuente de NND fue nefropatía IgA. La creatinina sérica elevada, el menor grado de proteinuria en 24h, la menor duración de la diabetes, la ausencia de la RD y la edad avanzada fueron factores de riesgo de presentar una NND en pacientes diabéticos en los que se realizó biopsia renal. No se observaron diferencias en la supervivencia del paciente ni en el pronóstico renal según el resultado de la biopsia renal. Los pacientes afectos de proteinuria nefrótica presentaron peor pronóstico renal en comparación con el grupo afecto de proteinuria no nefrótica.
Sharma et al.3 han estudiado a 620 pacientes afectos de DM y biopsiados en 2 centros en Estados Unidos, y han observado que un 37% mostraban ND aislada, un 26,4% ND y NND, y un 35,4% NND aislada. En nuestro estudio, el porcentaje de pacientes afectos de ND aislada fue similar (34,5%); en cambio, el 61,8% presentaba NND aislada, y el porcentaje de diagnósticos combinados de ND y NND fue mínimo.
En pacientes afectos de diabetes, suele realizarse biopsia renal cuando se sospecha NND15,16. Los motivos más frecuentes de indicación de biopsia renal en nuestra serie fueron similares a los ya conocidos y publicados: deterioro de la función renal sin causa aparente, presencia de microhematuria, aumento de proteinuria en ausencia de RD, presencia de síndrome nefrótico, aumento de proteinuria con DM de menos de 5años de evolución y presencia de síndrome nefrítico17–19.
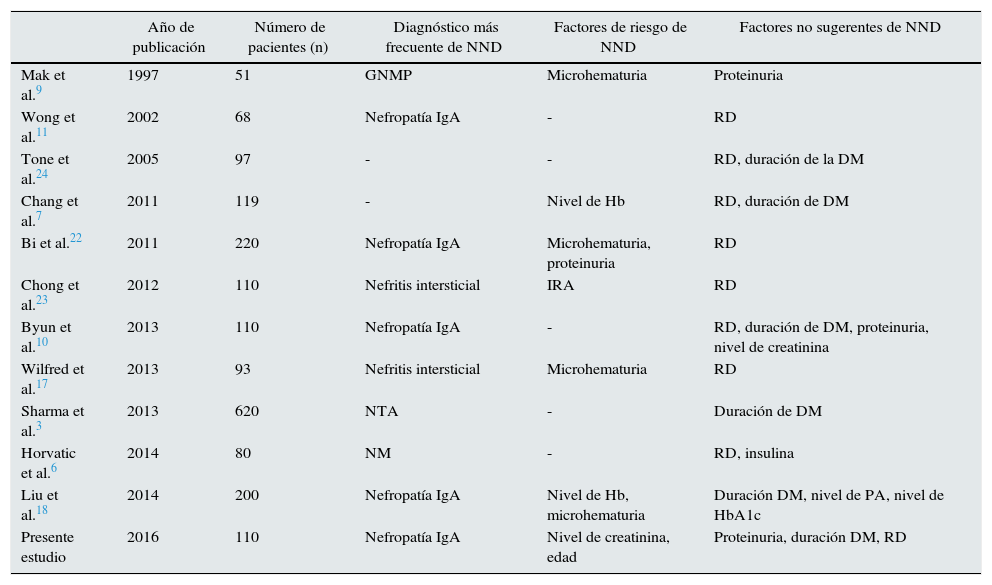
En cuanto a los resultados en la biopsia renal, en los estudios publicados las entidades halladas en pacientes diabéticos con NND con más frecuencia son: la nefropatía IgA10,11,18,20–22 y la nefritis intersticial7,17,19,23 (ver tabla 4). En nuestra cohorte, la entidad más frecuente de NND es la nefropatía IgA. Sin embargo, Sharma et al., que analizaron la cohorte más grande hasta la actualidad con un total de 620 pacientes, obtuvieron que el resultado más frecuente fue necrosis tubular aguda. Dichos resultados podrían ser atribuibles a la elevada frecuencia de indicación de biopsia renal en contexto de fracaso renal agudo3.
Comparación de los estudios previos en los que se estudian NND en pacientes diabéticos diagnosticados mediante biopsia renal
| Año de publicación | Número de pacientes (n) | Diagnóstico más frecuente de NND | Factores de riesgo de NND | Factores no sugerentes de NND | |
|---|---|---|---|---|---|
| Mak et al.9 | 1997 | 51 | GNMP | Microhematuria | Proteinuria |
| Wong et al.11 | 2002 | 68 | Nefropatía IgA | - | RD |
| Tone et al.24 | 2005 | 97 | - | - | RD, duración de la DM |
| Chang et al.7 | 2011 | 119 | - | Nivel de Hb | RD, duración de DM |
| Bi et al.22 | 2011 | 220 | Nefropatía IgA | Microhematuria, proteinuria | RD |
| Chong et al.23 | 2012 | 110 | Nefritis intersticial | IRA | RD |
| Byun et al.10 | 2013 | 110 | Nefropatía IgA | - | RD, duración de DM, proteinuria, nivel de creatinina |
| Wilfred et al.17 | 2013 | 93 | Nefritis intersticial | Microhematuria | RD |
| Sharma et al.3 | 2013 | 620 | NTA | - | Duración de DM |
| Horvatic et al.6 | 2014 | 80 | NM | - | RD, insulina |
| Liu et al.18 | 2014 | 200 | Nefropatía IgA | Nivel de Hb, microhematuria | Duración DM, nivel de PA, nivel de HbA1c |
| Presente estudio | 2016 | 110 | Nefropatía IgA | Nivel de creatinina, edad | Proteinuria, duración DM, RD |
DM: diabetes mellitus; GNMP: glomerulonefritis membranoproliferativa; Hb: hemoglobina; NM: nefropatía membranosa; NND: nefropatía no-diabética; NTA: necrosis tubular aguda; PA: presión arterial; RD: retinopatía diabética.
Diversos estudios se han enfocado en analizar los factores de riesgo de NND en pacientes diabéticos biopsiados, y han confirmado como tales una menor duración de la diabetes3,6,7,10,11,17,18,24, menores cifras de presión arterial17, la ausencia de retinopatía7,10,18,22,23, mayor hemoglobina7,18, menor hemoglobina glicosilada18, presencia de microhematuria9,10,17,18,22, una mayor proteinuria22, menor nivel sérico de creatinina10, o el tratamiento con hipoglucemiantes orales11,24. En otros estudios, por el contrario, se asociaron a NND la presencia de fracaso renal agudo23 o una menor proteinuria9,10. En nuestro estudio hemos observado que los factores de riesgo de NND son el nivel de creatinina sérica elevado y la edad avanzada del paciente.
En cambio, como factores protectores independientes de presentar NND encontramos el menor grado de proteinuria en 24h, mayor duración de la diabetes y la presencia de RD. Nuestro modelo obtuvo una curva ROC con un área bajo la curva superior a 0,80, lo que confirma su fiabilidad. Liang et al. realizaron un metaanálisis que incluyó un total de 63 estudios con 2.322 pacientes con la finalidad de estudiar los factores de riesgo para padecer NND. En concordancia con nuestro estudio, observaron que la ausencia de RD, la menor duración de la DM y el menor nivel de hemoglobina glicosilada eran predictores de NND. Además, en su estudio, cifras inferiores de presión arterial y menor nivel sérico de colesterol también demostraron ser predictores de NND25.
Un factor claro y esperado de factor de riesgo de NND en pacientes afectos de DM biopsiados tal y como hemos mencionado anteriormente es la presencia de microhematuria9,10,17,18,22. En nuestro estudio, pese a que el número de pacientes que presenta hematuria en el grupo de NND es mayor que en el grupo de ND, dicho factor no fue significativo en el análisis multivariado como factor independiente para presentar NND.
Diversos estudios se han enfocado en el análisis del pronóstico renal en pacientes diabéticos afectos de ND vs. NND7,10,11,26. En dichos estudios, los pacientes afectos de NND presentaban un mejor pronóstico renal en términos de evolución hacia enfermedad renal crónica con necesidad de TRS. Nuestros resultados están en discordancia, puesto que en nuestra cohorte los pacientes diabéticos biopsiados diagnosticados de NND presentan una tendencia a un peor pronóstico renal.
Analizando la función renal en el momento de la biopsia, observamos que en nuestra cohorte el nivel de creatinina en el grupo afecto de NND es mayor comparado con los afectos de ND, al contrario que en estudios previos7,11 en los que los pacientes afectos de ND presentaron peor función renal en comparación con los pacientes afectos de NND. En uno de estos estudios, pese a que el nivel de creatinina en el grupo afecto de NND es mayor que en el grupo de ND, el pronóstico renal fue peor en el grupo de ND10. Como una posible explicación, el grupo afecto de ND presenta mayor grado de proteinuria comparado con el grupo de NND, aunque las diferencias no fueron significativas.
En el estudio de las diferencias de supervivencia del paciente afecto de NND vs. ND no se observaron diferencias. Hasta la actualidad, no existen estudios previos enfocados en analizar la supervivencia del paciente diabético según el diagnóstico de la biopsia renal.
Un tercio de los pacientes de nuestra cohorte fueron diagnosticados de ND. La historia natural de la ND en la DM de tipo 2 no está bien establecida, al contrario que la de la DM de tipo 1. Desde las alteraciones del metabolismo de la glucosa indolente hasta el diagnóstico de la DM se establecen diversos periodos de tiempo de diferencia. Es por ello por lo que en el momento del diagnóstico de la DM de tipo 2, la ND se puede manifestar como micro- o macroalbuminuria.
Sin embargo, 20 años después del inicio de la oligoalbuminuria, solo el 20% progresará a enfermedad renal crónica terminal1. Se han descrito factores de riesgo de progresión a enfermedad renal crónica terminal en la enfermedad renal diabética, que incluyen una historia familiar de DM, hábito tabáquico, nivel de glucemia y lípidos, presión arterial y excreción urinaria de albúmina, así como nuevos marcadores bioquímicos emergentes27.
En el año 2010 Tervaert et al. realizaron una clasificación histológica de la DM en la cual diferenciaban un total de 5clases, desde la ausencia de lesiones en microscopio óptico hasta la glomeruloesclerosis difusa28. Analizando específicamente qué tipo de lesiones se evidencian según el grado de proteinuria, se ha demostrado que se produce un aumento del área mesangial cuando aumenta el grado de proteinuria12. En este sentido en nuestro estudio, la lesión histológica más frecuente fue la expansión mesangial difusa. Además, observamos que los pacientes afectos de ND en la biopsia renal con proteinuria nefrótica presentaron mayor expansión nodular en comparación con los que presentaban proteinuria no nefrótica en la población diagnosticada de ND. Todo ello en concordancia con los resultados de la literatura12.
Diversos trabajos han estudiado la diferencia en pronóstico renal según la clasificación de Taervert explicada anteriormente en pacientes afectos de ND. Entre ellos, Mise et al. con un total de 205 biopsias diagnósticas de ND y posteriormente An et al. con un total de 396 biopsias evidenciaron que los pacientes que presentan en la biopsia renal una ND de clase iv tenían peor pronóstico renal respecto a las otras clases13,29.
Además, el pronóstico renal fue analizado según el grado de proteinuria. En concordancia con los resultados de los dosestudios mencionados anteriormente, en nuestra cohorte evidenciamos que los pacientes con proteinuria nefrótica presentan peor pronóstico renal, que corresponde probablemente a la nefropatía de clase iii-iv en la que hay más grado de proteinuria demostrado por ellos. Shimizu et al., en una cohorte de 260 nefropatías diabéticas, analizaron la diferencia en pronóstico renal según el grado de proteinuria, obteniendo que a mayor grado de proteinuria mayor incidencia de eventos renales tanto en pacientes con filtrado glomerular mayor de 60ml/min como menor de 60ml/min30. Todo ello, en concordancia con nuestros resultados. En este mismo estudio antes mencionado, también se analizaron las diferencias en la mortalidad según grado de proteinuria, observándose un aumento de la mortalidad a mayor proteinuria en pacientes con filtrado glomerular inferior a 60ml/min/m2. No obstante, dicho aumento no se observó en pacientes con filtrado glomerular mayor a 60ml/min/m2. En contraste, en nuestro estudio no hemos observado diferencias según filtrado glomerular o nivel de creatinina sérica.
Por último, las biopsias fueron clasificadas según Fioretto (categoría CI, CII y CIII), pero sin hallar diferencias significativas ni en supervivencia renal ni del paciente.
ConclusionesUn porcentaje importante de los pacientes afectos de diabetes, 2/3, presentan NND en la biopsia renal. Entre los pacientes diabéticos con afectación renal es necesario detectar los que padecen NND, ya que tienen un pronóstico diferente de la enfermedad renal y pueden beneficiarse de diferentes estrategias terapéuticas. Clásicamente y según las guías del manejo del paciente diabético, se indica biopsia renal cuando se sospecha la presencia de otra entidad según evolución clínica y datos analíticos tanto séricos como urinarios31. No obstante, un mayor conocimiento de los pacientes diabéticos tratados mediante biopsia renal y sus características tanto clínicas como de laboratorio puede ayudar en la toma de decisiones en la práctica clínica habitual. El pronóstico de la ND difiere según el tipo de lesiones en la biopsia renal. Pocos estudios se han enfocado en el estudio de la biopsia renal de rutina en pacientes afectos de DM. Creemos que son necesarios más estudios para elucidar la importancia y pronóstico renal de la biopsia en el paciente diabético con sospecha de ND.
Autoría/colaboradoresSB y MJS han contribuido igualmente en el trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Parte de este trabajo ha recibido fondos del ISCIII-FEDER PI14/00557 y del ISCIII-RETICS REDinREN RD12/0021/0024.