Antecedentes: El conocimiento del coste de la hemodiálisis (HD) proporciona información del impacto económico de la enfermedad sobre la comunidad. Dicho conocimiento es crucial para adecuar y optimizar la asignación de recursos. Nuestro objetivo ha sido estudiar los costes sanitarios directos pormenorizados de la HD. Además, analizamos el eventual impacto de los factores socioculturales y de comorbilidad sobre los costes. Material y métodos: Estudio retrospectivo y observacional durante un año de tratamiento con HD basado en datos individuales de pacientes. Se incluyeron todos los pacientes del Área Norte de Salud de la Provincia de Tenerife que durante el primer semestre de 2006 llevaran al menos 3 meses en HD. Se recogieron variables sociodemográficas y de comorbilidad mediante una encuesta individual y revisión de bases de datos. Los costes sanitarios fueron organizados en cinco categorías: sesiones de HD; consumo farmacéutico; hospitalizaciones (evaluado por GRD, grupos relacionados por el diagnóstico); atención ambulatoria (incluyendo exploraciones complementarias y uso de material sanitario), y empleo de transporte. Resultados: La muestra final fue de 161 enfermos (63 ± 16 años, 63% hombres, 38% diabéticos). Destacó la elevada deprivación sociocultural de la población: 75-85% sin graduado escolar y/o trabajos no cualificados. El coste medio del tratamiento global fue de 43.234 ± 13.932 €. La proporción de costes fue: sesiones HD 51%, gastos farmacéuticos 27%, hospitalizaciones 17%, transporte 3% y atención ambulatoria 2%. No se demostró una asociación relevante entre el perfil sociocultural o la comorbilidad y el coste del tratamiento. Conclusiones: Es el primer estudio de coste de HD por componentes de gasto, basado en datos individuales, e introduciendo el modelo de GDR para los costes de hospitalización. La mayor partida de gastos correspondió a las sesiones de HD y medicación (78%), ambos factores son muy homogéneos en esta población, minimizando el impacto del perfil demográfico y de comorbilidad. El ahorro económico debe buscarse fundamentalmente en la prevención.
Background: Hemodialysis (HD) cost analysis provides information about the economic impact of the disease on the community. Its knowledge is crucial to adequate and optimize health resources. Our aim was to study sanitary and non-sanitary direct costs of HD, based on patients individual data. Furthermore, the effect of sociocultural factors and comorbidity on costs was evaluated. Material and methods: Retrospective and observational study of prevalence costs produced during one year of HD therapy. All patients from North Health District of Tenerife province (Canary Islands, Spain) included for at least 3 months on HD were considered for the study. Sociodemographic parameters and comorbidity data were collected from a generic individual survey and reviewing database records. Direct sanitary and non-sanitary costs were organized in 6 categories: HD sessions, medication costs, hospitalization costs (evaluated by Diagnosis-Related Groups classification system), outpatient care (including consultation and complementary studies); healthcare material and patient transportation. Results: Finally, 161 patients were included (63 ± 16 years, 63% males, 38% diabetics). Of note, the proportions of sociocultural deprivation was high among this population (75-85% did not complete first school and had non-qualified jobs). Mean cost of global therapy was 43,070 ± 13,932 €. Proportional allocation of costs was as follow: HD sesion 51%, pharmacy 27%, hospitalization 17%, transportation 3% and ambulatory care 2%. There was no association between sociocultural profile, comorbidity and therapy cost. Conclusions: This is the first study of HD costs, itemized by components of expenses, based in individual data and introducing GRD model for hospitalization cost. The highest expenses corresponded to HD sessions and medication (79%), both very homogeneous to this patient population. The saving in economic terms should be, fundamentally, the prevention of CKD.
INTRODUCCIÓN
La necesidad de tratamiento renal sustitutivo se ha incrementado de forma alarmante en los últimos años tanto en Estados Unidos como en Europa1,2. Esto se debe, fundamentalmente, al incremento de la población de edad avanzada y diabética3,4. De hecho, esta enfermedad se ha convertido en la primera causa de inclusión en diálisis en la mayoría de los países, aunque con diferencias entre ellos, e incluso entre regiones1-5. Los datos extraídos del Registro Español de Enfermos Renales han confirmado esta misma tendencia6, con algunas diferencias regionales que deben tenerse en cuenta. Es el caso de las Islas Canarias, donde la incidencia en diálisis de pacientes diabéticos es sorprendentemente elevada, triplica la media nacional y se ha mantenido constante en los últimos años7-9. De hecho, casi la mitad de los individuos con enfermedad renal crónica avanzada de nuestra consulta son diabéticos10, y su proporción crece anualmente.
En la economía de la salud, el coste económico desempeña un papel relevante. Este aspecto tiene especial importancia en las enfermedades crónicas, como son la enfermedad renal terminal y la diabetes, dado el envejecimiento de la población y el progresivo número de pacientes expuestos. Por lo tanto, los elevados costes sociales y económicos de la diálisis deben ser objeto de una atención prioritaria. Sin embargo, la información disponible del coste del tratamiento, tanto a nivel nacional como regional, es escasa, y proviene de estudios desarrollados hace aproximadamente una década11,12. Además, las comparaciones entre estudios son complicadas, ya que la estimación del coste varía sustancialmente según se incluyan o no los distintos componentes que afectan a los costes directos e indirectos. Asimismo, suele existir variabilidad en función de la atención por centros de carácter público o concertados, entre otras circunstancias, que conlleva al uso diferencial de los recursos. La información referente a este capítulo es inexistente en nuestro contexto sanitario. Más complicada es aún la comparación de costes a través de diferentes países, con decisiones tomadas en función de la financiación y provisión del tipo de atención sanitaria13-15.
Aun considerando estas dificultades, el conocimiento y análisis del coste es tan importante como necesario. Con esta información podemos alcanzar una visión del efecto de la enfermedad sobre la utilización de los recursos sociales y la carga o impacto socioeconómico de la enfermedad sobre la comunidad. Por otra parte, el conocimiento de la distribución del coste entre sus distintos componentes permitiría identificar áreas de ineficiencia y tomar decisiones que permitan una mejor asignación de recursos16.
Por lo antedicho, el problema tanto desde la perspectiva humana como económica es grave, y más en Canarias, dada la elevada incidencia de pacientes diabéticos en diálisis. Considerando que más del 90% de los incidentes lo hacen en la modalidad de hemodiálisis (HD), nuestro objetivo ha sido estudiar los costes sanitarios directos pormenorizados del tratamiento con HD, basándonos en datos individuales de pacientes. Un objetivo secundario fue conocer el perfil demográfico, sociocultural y de salud de esta población, así como estudiar la existencia de una eventual asociación entre estos factores y el coste del tratamiento.
MATERIAL Y MÉTODOS
Diseño
Estudio de costes sanitarios directos, retrospectivo y observacional, de un año de tratamiento con HD. Definimos «coste» como el consumo de bienes y servicios valorado en dinero, para conseguir un determinado objetivo o producto. Como objetivo adicional se analizará el eventual impacto de la comorbilidad y de los factores socioculturales sobre los costes.
Sujetos de estudio
Se evaluaron todos los pacientes prevalentes en HD en el momento del inicio del estudio en el Área Norte de Salud de la Provincia de Santa Cruz de Tenerife. Esta región tiene una población de aproximadamente 400.000 habitantes y el tratamiento de HD lo suministran tres centros: Unidad Hospitalaria del Hospital Universitario de Canarias (HUC), Unidad de HD extrahospitalaria dependiente del HUC y Hospital Tamaragua, que tiene una Unidad de HD concertada con el Servicio Canario de la Salud.
Con el propósito de concentrar el estudio de costes en un período de supuesta estabilidad clínica, se incluyeron todos los pacientes que durante el primer semestre de 2006 llevaran, al menos, 3 meses en HD. Aquellos enfermos que completaron al menos 6 meses de seguimiento fueron incluidos en el análisis final y la asignación de costes se extrapoló a un año. Los pacientes que no alcanzaron los 6 meses de seguimiento fueron excluidos del estudio por considerarse insuficiente el período de estudio
Criterios de exclusión
1. Pacientes cuyas circunstancias o enfermedad pudiesen interferir con el desarrollo del estudio (p. ej., consumidores de drogas, personas con problemas mentales, etc.)
2. Negativa o imposibilidad de otorgar su consentimiento informado.
3. Rechazo de las recomendaciones de los médicos responsables o falta de colaboración por parte del paciente o de su familiar responsable en las visitas de realización de la evaluación.
Variables sociodemográficas
Se realizó una encuesta de tipo genérico al paciente y/o a un familiar según las circunstancias individuales. Se recogieron los siguientes parámetros: edad, sexo, enfermedad de base, nivel de estudios, situación y actividad laboral, capacidad de autocuidados, apoyo familiar, medio en el que vive (urbano, rural).
Los datos clínicos de comorbilidad se obtuvieron de las bases de datos electrónicas de las unidades de hemodiálisis. Se valoró el índice de comorbilidad de Khan17, la escala de actividad física de Karnofsky18 y el índice de comorbilidad de Charlson modificado para su aplicación a pacientes en HD19. En nuestro caso no asignamos puntuación para la enfermedad renal terminal, dado que obviamente, todos tenían esta condición.
Para estimar el coste del paciente en HD se ha utilizado el método del coste de la prevalencia, es decir, los costes directos sanitarios atribuibles a la existencia de la enfermedad en el año de estudio20.
Costes sanitarios
Estos costes fueron organizados en cinco categorías principales: 1) Sesiones de HD, 2) consumo farmacéutico, 3) hospitalizaciones, 4) atención ambulatoria en consultas, urgencias, uruebas y exploraciones complementarias, uso de material sanitario (sillas de ruedas, bastones, pañales) y de autocontrol, y 5) empleo de transporte.
Sesiones de hemodiálisis
Para el coste específico de la sesión de HD hay diferentes modelos según los países. El aplicado en nuestro medio es el más frecuente en el entorno europeo, se asigna una cantidad de dinero según la modalidad concertada, es decir, a tanto por diálisis, ajustándose a un protocolo de actuación. En el Boletín Oficial de Canarias21 se publicaron unas tarifas en función de las características de los centros, existiendo varias modalidades. En nuestra región hay tres tipos: centro hospitalario de titularidad pública (Hospital Universitario de Canarias), unidades de hemodiálisis extrahospitalaria dependiente y concertada por el propio hospital universitario y Centro de Hemodiálisis en el Hospital Tamaragua concertado con el Servicio Canario de la Salud. Para la asignación del coste por sesión de HD hemos computado un promedio de estas asignaciones, que se simplifica en 140 euros por sesión. Como ocurre mayoritariamente en el estado español, la unidad de HD solamente tiene definida una única actividad que se tarifa la sesión de HD. El único matiz entre modalidades era la diálisis con bicarbonato que hoy día es universal. No se tipificaba un reembolso diferencial en función del número de horas por sesión, ni modalidad de tratamiento. Las exploraciones periódicas que se realizaban a estos pacientes estaban incluidas en el reembolso por diálisis, por lo que no se incluyeron en un epígrafe aparte.
Gasto farmacéutico
La información sobre el consumo de fármacos y de material diagnóstico para el autocontrol se extrajo de las bases de datos clínicas y de las encuestas realizadas a los pacientes y/o sus familiares. El coste se obtuvo calculando el coste diario para cada uno de ellos (dependiendo del coste del envase y de la dosis utilizada) multiplicado por su duración. Para cada uno de los fármacos hemos calculado el precio en euros por unidad (comprimido, cápsula, gragea, etc.). Los costes se obtuvieron de diferentes fuentes como son la Base de Datos del Medicamento del Consejo General de Colegios Oficiales de Farmacéuticos y los precios de venta oficiales de los laboratorios farmacéuticos. El gasto farmacéutico lo hemos expresado en euros/paciente/día o anual según procediera en la presentación de los resultados.
Hospitalizaciones
El volumen de ingresos hospitalarios por paciente se obtuvo de los hospitales en los que los pacientes hubieran ingresado. Se ha extraído el número total de ingresos durante el período de estudio (12 meses) a partir del conjunto mínimo de datos hospitalarios (CMBD). Se aplicaron las fracciones atribuibles de morbilidad para cada código diagnóstico de la Clasificación Internacional de Enfermedades (CIE-9-MC) y su posterior procesamiento a los grupos relacionados por el diagnóstico (GRD). Los GRD, como sistema de ajuste de riesgo de pacientes, incorporan un estimador de coste para cada tipo de paciente, siendo una medida de la complejidad media de los pacientes atendidos en los hospitales, y los «pesos relativos», o nivel de consumo de recursos atribuibles a cada tipo o grupo de pacientes22. El coste medio de cada uno de los GRD se obtuvo del Sistema de Información Sanitaria del Sistema Nacional de Salud del Ministerio de Sanidad y Consumo.
Atención ambulatoria
La atención ambulatoria comprende las consultas ambulatorias hospitalarias o extrahospitalarias, accesos vasculares para HD realizados de forma ambulatoria, estudios complementarios y de imagen. La información sobre la utilización de estos recursos sanitarios se obtuvo de tres fuentes: revisión de las historias clínicas, revisión de los registros electrónicos de los hospitales (SAP) y de la encuesta realizada a los pacientes y/o sus familiares. El coste medio de las consultas externas se obtuvo de la base de datos de SOIKOS23 y éste se multiplicó por el número de consultas realizadas por el paciente. Para la asignación del coste a los estudios complementarios se emplearon las tablas de facturación del Hospital Universitario de Canarias. En esta partida también se incorporaron los gastos de transporte para la atención ambulatoria y de material sanitario cuyo coste se obtuvo de las tablas de reembolso establecidas por el Servicio Canario de la Salud.
Transporte para realizar la diálisis
A las sesiones de HD debe añadirse el coste que supone el uso de transporte para el desplazamiento a las sesiones. Este gasto se obtuvo de las tablas de reembolso establecidas por el Servicio Canario de la Salud por el uso de automóvil particular, taxi, autobús sanitario, ambulancia no medicalizada y ambulancia medicalizada.
Análisis de los datos
Los resultados de este estudio son fundamentalmente descriptivos, por lo que se han empleado exclusivamente tests estadísticos de tipo univariado. Dado que los valores de coste tenían cifras extremas en algunos pacientes, se produce entonces una distribución asimétrica hacia valores elevados. Esto se pone en evidencia porque la media es superior a la mediana, especialmente en los capítulos de gastos de hospitalización y consultas. Para este tipo de datos con múltiples valores extremos, la mediana debe considerarse un parámetro de comparación más robusto, sin embargo la media aritmética se considera más informativa del coste total para toma de decisiones sobre política sanitaria24. Finalmente, presentamos los resultados en ambos formatos, media ± desviación estándar (DE) y mediana (rango intercuartil). Empleamos un modelo de regresión lineal para explorar los predictores del coste. Los análisis estadísticos se realizaron con el programa SPSS 13.0 para Windows (SPSS Inc., Chicago, ILL, EE.UU.).
RESULTADOS
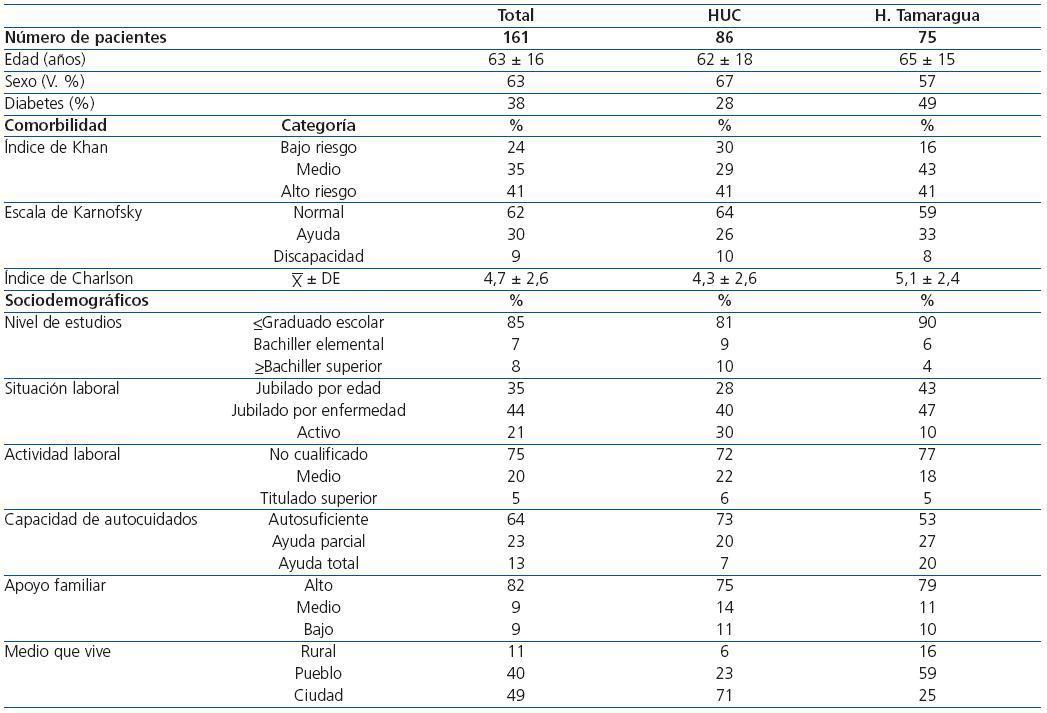
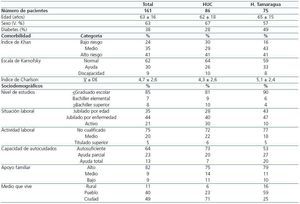
De un total de 201 pacientes en programa de HD incluidos inicialmente, 40 fueron desestimados por no cumplir los criterios de inclusión (n = 10), porque declinaron participar en la encuesta (n = 4) o porque no completaron el período de seguimiento mínimo establecido (n = 26). Finalmente, se incluyeron 161 pacientes, 86 realizaban su HD en el Hospital Universitario de Canarias o en su centro extrahospitalario de HD y 75 en el Hospital Tamaragua. En la tabla 1 se describen los datos sociodemográficos e índices de comorbilidad por centros y totales. La tabla ilustra que el grado de deprivación sociocultural de la población en HD es considerable, el 85% de los pacientes no habían superado el graduado escolar, el 75% eran o habían sido trabajadores no cualificados, y el 79% estaban jubilados por edad o enfermedad. En este contexto, el apoyo familiar era razonablemente elevado (82%), especialmente considerando que el 36% requería apoyo parcial o total en su cuidado personal. Este perfil sociocultural era más manifiesto en zonas preferentementes rurales o pueblos, que se dializaban mayoritariamente en el Hospital Tamaragua. Asimismo, estos pacientes tenían una media de edad ligeramente mayor, siendo superior la proporción de pacientes diabéticos y con elevada comorbilidad.
Coste de las sesiones de hemodiálisis
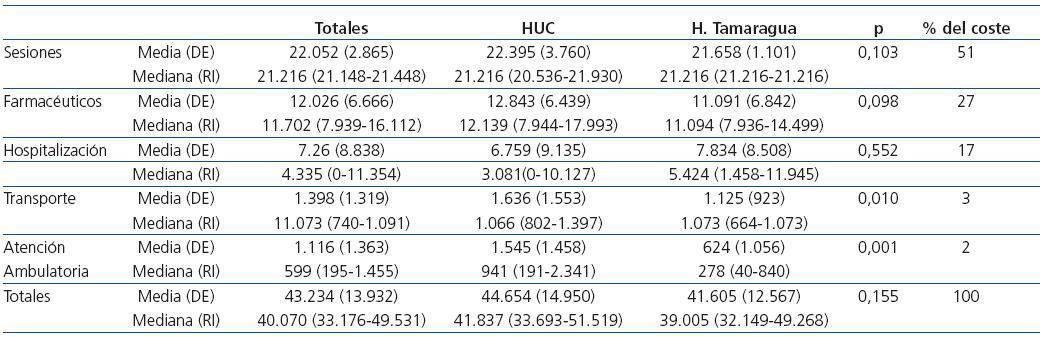
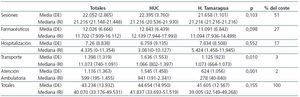
Con el modelo adoptado, el coste de las sesiones de HD (tabla 2) resultó prácticamente idéntico para todos los pacientes y centros, independientemente de la comorbilidad, estado sociocultural o sitio de residencia de los enfermos.
El precio de la HD incluyó el coste del material fungible, amortización de material no desechable, personal, y medicación administrada durante la sesión de HD, con excepción de la eritropoyetina. Este coste, como hemos mencionado, se aglutinó en un reembolso estipulado por el Servicio Canario de la Salud. El coste paciente/año promedio fue de 22.052 €. Este elevado coste y la uniformidad en el reembolso por paciente hacen que las diferencias en el coste total del tratamiento entre pacientes, e incluso entre centros, sean irrelevantes. La pauta habitual de HD en todos los centros fue de 4 horas, tres veces en semana. Solamente se apreciaron diferencias en aquellos enfermos que recibían más de tres sesiones semanales, en general, por razones de elevada ganancia de peso en el período largo entre diálisis.
Gastos farmacéuticos
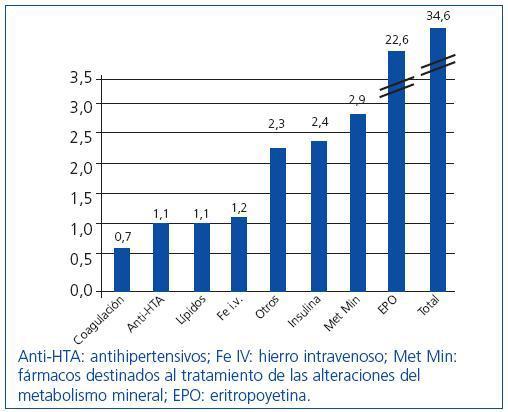
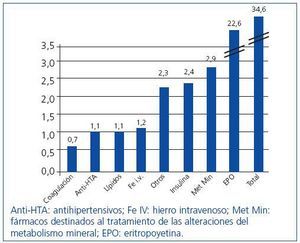
El gasto farmacéutico representó el segundo capítulo en cuanto a costes, después de las sesiones de HD (tabla 2). La mediana de gasto anual total por paciente fue de 11.702 €, es decir, 34,6 €/paciente/día. La mayor carga económica estuvo representada por la eritropoyetina (22,6 €/paciente/día), que alcanzó aproximadamente, el 68% del coste farmacéutico total. El restante coste farmacéutico, que incluye la medicación oral y la administrada en diálisis (hierro, vitamina C, análogos intravenosos de la vitamina D), ha supuesto un promedio de 11,06 €/paciente/día. En la figura 1 se presentan los costes diarios de los fármacos agrupados por los medicamentos más habituales. En el momento de realizarse este análisis unos pocos pacientes (<10%) iniciaron el consumo de productos del metabolismo mineral de elevado coste, y cuyo impacto económico creciente no se ha podido evaluar en este análisis.
Gastos por hospitalización
De los 161 pacientes, 107 (66%) ingresaron al menos en una ocasión. El promedio de gasto total por hospitalizaciones, incluidos aquellos que nunca ingresaron, fue de 7.260 ± 8.838 €/paciente/año, mientras que la mediana se redujo a 4.335 euros/paciente año. El rango fue muy amplio, desde cero para los que nunca ingresaron, hasta 51.779 €. Si consideramos a aquellos pacientes que fueron hospitalizados al menos una vez, el gasto fue de 11.085 ± 9.378 € (1.089-51.779). La mediana de ingresos fue de dos, con un máximo de nueve ingresos en un año. Las causas de ingreso por orden de frecuencia fueron: acceso vascular (catéter o fístula) 28%, causas varias 21%, infecciosa 18%, vascular cerebral o periférica 12%, cardíaca 10% y digestiva 10%.
El número de hospitalizaciones fue significativamente mayor en el Hospital Tamaragua 2,79 ± 2,1 que en el Hospital Universitario de Canarias 2,04 ± 1,2 (p <0,029), aunque en el coste de las hospitalizaciones no hubo diferencias. Los días de hospitalización tampoco fueron diferentes entre centros. No hubo diferencias en el número de hospitalizaciones, ni en los gastos de hospitalización entre sexos, terciles de edad, índice de Khan, índice de Karnofsky, índice de Charlson, ni entre diabéticos y no diabéticos.
Atención ambulatoria
La suma total de gastos de atención ambulatoria ha sido muy variable de paciente a paciente, siendo el coste medio de 1.116 ± 1.363 €/paciente/año (mediana = 599 €/paciente/año), lo que representa sólo un 3% del coste total del tratamiento.
Transporte para realizar la diálisis
Otro gasto que debe considerarse fue el transporte a las sesiones de HD. Este componente costó 1.398 €/paciente/año (mediana 1.073 €/paciente/año), es decir, el 3% del coste total del tratamiento y el 6% del coste de la sesión de HD, y muy similar al coste por atención ambulatoria como veremos más adelante.
Suma de gastos
La suma total de gastos y el porcentaje relativo de cada epígrafe se representan en la tabla 2. Más de la mitad de los costes son atribuibles a las sesiones de HD. Le sigue el gasto farmacéutico, que alcanza el 27% y a continuación el coste por hospitalización (17%). El capítulo de costes por consultas y estudios complementarios ambulatorios solamente represente el 2% del total, incluso menor que el coste por transporte a HD.
Asociación entre coste, parámetros socioculturales y de comorbilidad
Debemos destacar que el análisis estadístico no demostró asociación relevante entre el perfil sociocultural y el coste del tratamiento. Tampoco pudimos establecer correlación entre los índices de comorbilidad y el coste. En general, la mayor carga económica recayó en pacientes más jóvenes, siendo atribuibles a gastos de hospitalización y farmacéuticos. La edad fue el único parámetro predictor del coste (p <0,001). los pacientes más jóvenes son los que incurrieron en mayores gastos. Aplicando el modelo de regresión lineal multivariado con potenciales predictores de interes como actividad laboral, nivel de estudios, medio en que vive, sexo e índices de comorbilidad; la edad fue el único parámetro que permaneció como predictor independiente del coste.
DISCUSIÓN
El objetivo de este estudio es proporcionar un marco de análisis sobre el impacto económico que constituyen los distintos componentes de la HD. Por primera vez se presentan los costes de diálisis para una región concreta, basándonos en datos individuales de pacientes, e incorporando el modelo de los GRD para evaluar el impacto económico de las hospitalizaciones, diseñado para disponer de un formato común de análisis de coste por enfermedad.
Coste global del tratamiento
Según nuestros conocimientos, en España no disponemos de datos actualizados del coste global de la HD desglosado en sus componentes. Los estudios realizados hasta la fecha no son homogéneos, y principalmente han ido dirigidos a comparar modalidades terapéuticas sin incluir otros aspectos del coste como, por ejemplo, las hospitalizaciones. Hernández Jaras, et al.11 publicaron en el año 2000 un estudio económico de la HD aplicando unos factores de ponderación denominados Unidades Relativas de Valor en función del nivel de complejidad de las sesiones. En este estudio solamente se analizó el coste de las sesiones de HD sin incluir otros aspectos del tratamiento. El coste por sesión «más económica» fue de 149 €, ligeramente superior al reembolso establecido por el Servicio Canario de la Salud para sesiones de HD del año 2007-2008 en Canarias. Lamas, et al.12, en 2001, publicaron un estudio de costes de diálisis en un hospital público. Es notable que el coste relativo de las sesiones de HD (20.268 €/paciente/año) y de hospitalizaciones (3.174 €/paciente/año, basados en estimaciones medias y no por el análisis individual por GRD) concuerda con nuestros datos, a pesar de haberse realizado hace más de una década. Fuera de nuestro entorno, Lee, et al.14 publicaron en 2002 un estudio pormenorizado en Canadá del impacto económico de las distintas modalidades de diálisis y el acceso vascular. El coste anual global de la HD en centros hospitalarios fue de 43.528 € (IC 95%, 40.528-46.600) (la conversión dólar a euro se basó en la cotización inicial del 01.01.1999 que fue 0,85 euros = 1 dólar americano). El análisis de los costes se hizo en categorías similares al nuestro, aunque el precio del médico fue incluido en un capítulo aparte. Específicamente el coste de la HD fue de 22.688 €. A pesar de las innumerables diferencias entre modelos y estructuras sanitarias, el coste específico de la HD y la proporción que representa respecto al coste global del tratamiento resultó semejante al nuestro. Por otra parte, otros estudios europeos, metodológicamente diferentes, describen un coste del tratamiento con diálisis en una amplia banda de 20.000-80.000 €/paciente/año25-28. Nuestros costes están bastante centrados dentro de esa banda, pero desafortunadamente, una comparación más rigurosa es imposible de realizar con la información disponible. Muy recientemente, Icks, et al.29 publicaron un estudio del coste global de la diálisis en 2006, en una región de Alemania, analizando componentes del coste similares al nuestro. El coste global medio fue de 54.777 €/paciente/año, es decir, un 25% más elevado que el nuestro, debido fundamentalmente al coste del procedimiento de diálisis (30.029 €/paciente/año). Lo mas notable es la coincidencia en la carga económica relativa de los componentes del coste: procedimiento de diálisis 55%, medicación 22% y hospitalización 14%; los nuestros fueron 51, 27 y 17%, respectivamente.
Coste específico de las sesiones de hemodiálisis
La imputación de los gastos atribuibles a la HD es un asunto complicado. La mayoría de los países con servicios públicos de salud estructurados asumen los costes de la HD, asignando un precio estándar por sesión e imponiendo unos criterios mínimos de calidad. En general, los servicios de salud españoles han adoptado este modelo, incluido el Servicio Canario de la Salud. Sin embargo, incluso dentro de este modelo, también existe variabilidad de opciones, en función del centro y del tipo de concierto alcanzado. Las siguientes son algunas de las variantes que se incluyen en los conciertos: modalidad de HD y tipos de dializadores; variedad en la práctica clínica (p. ej., política de aislamiento para pacientes infecciosos), variedad en el tipo de prestaciones concertadas (p. ej., realización de acceso vascular), entre otros. Además, en muchas ocasiones el reembolso por sesión de diálisis incluye la amortización de los monitores de diálisis y el mantenimiento, lo que complica aún más los análisis comparativos.
Si bien la ponderación de las características específicas de las sesiones de HD acerca los costes más a la realidad, con objeto de homogeneizar el análisis, hemos optado por asignar a cada sesión de HD el reembolso medio asignado por el Servicio Canario de la Salud, en función del concierto alcanzado con el centro u hospital correspondiente. Pero sí conviene matizar que la asignación económica por sesión de HD puede tener un impacto muy importante en el coste total. Por ejemplo, en un estudio pormenorizado del coste promedio de la HD en nuestro hospital hace aproximadamente una década (informe interno, datos no publicados), el coste por sesión fue de 262 €. Este análisis no incluía las hospitalizaciones, pero sí todas las exploraciones y las intervenciones de catéter, además del coste del personal de guardia. Aunque estos datos no son comparables con los nuestros, podemos inferir que el coste de la HD en hospitales públicos puede ser un 25-50% superior al tarifado por el Servicio Canario de la Salud y que hemos empleado en nuestro análisis.
Gastos farmacéuticos
El capítulo de gastos farmacéuticos fue porcentualmente el segundo en magnitud, representando el 27% del coste global, muy por encima de los gastos por hospitalización. Es lógico si pensamos que el consumo de medicamentos es cotidiano y universal, mientras que la hospitalización es puntual y afecta solamente a una proporción de pacientes (el 33% no ingresaron durante el período de estudio).
La eritropoyetina se lleva las dos terceras partes del gasto farmacéutico. Dado que su empleo es casi universal y las dosis se mueven en un estrecho rango para la mayoría de los pacientes, el gasto farmacéutico es bastante uniforme en la población de HD. En este estudio no se han considerado las bonificaciones que ofrecen muchos empresas farmacéuticas en distinto formato. Sin embargo, debe ser tenido en cuenta dada su magnitud, pero es tal la heterogeneidad de estas ofertas que es imposible realizar una estimación general.
Bien distinto es el gasto farmacéutico del paciente con enfermedad renal crónica aún no en diálisis. Pons, et al.30 publicaron en 2002 que el coste farmacéutico de pacientes con enfermedad renal crónica (ERC) en estadio 5, resultó aproximadamente un tercio menor (11-12 €/día) que el de nuestros pacientes en HD. Esto se debe, fundamentalmente, al mayor empleo de eritropoyetina en HD. La prescripción de hierro intravenoso y la expansión de medicamentos para controlar las alteraciones del metabolismo mineral, sin duda son también factores determinantes de que el gasto farmacéutico se incremente tres veces (2,5 veces si excluimos la eritropoyetina) en el paciente en HD respecto a la etapa prediálisis.
El gasto farmacéutico es probablemente el capítulo que mayor incremento anual está sufriendo dada la incorporación al mercado de fármacos de mayor coste, todos relacionados con el metabolismo mineral: nuevos quelantes del fósforo (sevelamer, carbonato de lantano), activadores del receptor de vitamina D, calcimiméticos, etc. Un paciente que reciba tres de estos productos en dosis media puede representar un gasto de 25-30 €/día, es decir, un incremento del 70-80% aproximadamente, del coste farmacéutico diario global. Los beneficios sobre la morbilidad y mortalidad de estos nuevos y costosos productos, aún no están definitivamente establecidos16,31.
Gastos de hospitalización
Por primera vez empleamos el concepto de GRD para describir los costes por hospitalización en pacientes con HD. Esta herramienta debe servir como marco de referencia, y también de comparación, para evaluar la calidad de la asistencia a los pacientes y la utilización de los servicios prestados por los hospitales. Se utilizó este sistema por primera vez para establecer un sistema de pago por parte de la Administración a los hospitales en los EE.UU. Se basa en una cantidad fija según el GRD específico para cada paciente tratado. La clasificación se realiza usando los códigos de la CIE-10 y la presencia de complicaciones y comorbilidades. El propósito de esta clasificación es agrupar las enfermedades para asignar un valor monetario a cada una con el fin de mejorar la gestión del gasto hospitalario.
En nuestro estudio, de los 161 pacientes, 107 (66%) ingresaron al menos en una ocasión. El promedio de gasto total por hospitalizaciones, incluidos aquellos que nunca ingresaron, fue de 7.367 ± 9.265 €/paciente/año. El rango fue muy amplio, desde cero para aquellos que nunca ingresaron, hasta 51.779 €. Si consideramos aquellos que fueron hospitalizados al menos una vez, el gasto fue de 11.085 ± 9.378 € (1.089-51.779).
Aunque este método aporta información interesante, por desgracia no disponemos de datos comparativos en el entorno nacional. Es curioso que el estudio publicado por Ploth, et al.15 muestre unas tasas de hospitalización casi equivalentes a las nuestras: un 32% de los pacientes no requirieron hospitalización durante el año de estudio, con un promedio de dos hospitalizaciones/paciente/año. Sin embargo, los días de hospitalización son muy variables entre series, el promedio más breve lo comunican Ploth, et al.15, 5,7 días; en la serie de Sehgal, et al.32 asciende a 2 semanas por paciente y año, mientras que en nuestro estudio fue de 18,7 días. Sin embargo, nada indica que estos puedan ser parámetros de referencia, dada la variabilidad de circunstancias que condicionan la asistencia en cada región o centro. De hecho, nosotros no hemos constatado una relación entre gastos, tiempo y días de hospitalización con la comorbilidad inicial de los pacientes, y esto probablemente se deba a que circunstancias sociofamiliares o relacionadas con deficiencias sanitarias de diversa índole conllevan ingresos o estancias prolongadas no justificadas por causas estrictamente médicas.
Otros gastos
La escasa representación de los costes por atención ambulatoria refleja el protagonismo del nefrólogo en la asistencia global del paciente, básicamente convertido en el médico de cabecera. Dada la precariedad social y de salud de los pacientes de nuestro medio, junto a las alarmantes demoras en las citas para estudios y consultas, más dificultades para los desplazamientos, muchas veces se agiliza todo facilitando ingresos cortos, para estudios que en muchas ocasiones deberían ser ambulatorios. «El mundo real».
Ausencia de relación entre coste del tratamiento con hemodiálisis y factores socioculturales o de comorbilidad
La asociación entre factores socioculturales y coste es muy difícil de establecer33, especialmente en una población afectada de una enfermedad crónica, de edad avanzada y con una importante comorbilidad acompañante. De hecho, el coste del tratamiento no se asoció con ninguno de los factores esperables: índice de Khan, índice de Karnofsky, diabetes, ni con la constelación de variables asociadas con la deprivación sociocultural. Resultados similares describieron Beddhu, et al.19, en cuyo caso, sólo el índice de Charlson modificado por los autores se asoció de forma directa con el coste del tratamiento. Nosotros reanalizamos nuestros datos aplicando los mismos criterios que estos autores, pero no considerando la puntuación por enfermedad renal terminal, dado que todos nuestros enfermos estaban en HD; tampoco hallamos relación entre el índice de Charlson modificado y los costes. Sin embargo, todos los índices de comorbilidad (Khan, Karnofsky y Charlson) se asociaron directa y significativamente con parámetros de deprivación sociocultural, tales como nivel de estudios y actividad laboral (datos no presentados). Esto no es de extrañar, dado que la mayor precariedad de salud se encuentra en los enfermos de edad avanzada, casi todos con jubilación anticipada, sin acceso a la escolaridad y con trabajos menos cualificados. No obstante, debemos insistir en que, al contrario de lo esperado (al menos por los autores), ninguno de estos factores se asoció con el coste del tratamiento. Sin embargo, para este comentario cabe una crítica, la población estudiada era muy homogénea en cuanto a parámetros de deprivación sociocultural, e incluso de comorbilidad. La tabla 1 ilustra de forma elocuente que más de las dos terceras partes de los pacientes no completaron el graduado escolar y su actividad laboral no era cualificada, y todo asociado con una considerable comorbilidad inicial. Esto puede justificar la falta de asociación entre estos parámetros y el coste. Es posible que se necesiten series muy amplias, que alcancen una mayor diversidad poblacional para constatar el efecto de la deprivación sociocultural sobre los costes; aunque ya en estudios realizados en EE.UU. observaron que la asociación en general entre factores socioculturales y costes fue débil en pacientes en diálisis34.
Limitaciones del estudio
Nuestro estudio presenta limitaciones que no podemos omitir. En primer término, los datos obtenidos de la entrevista al paciente no son necesariamente precisos ni verificables. Asumiendo esta limitación, las encuestas empleadas han sido validadas y empleadas con anterioridad35, aunque con ligeras modificaciones para adaptarlas a la situación del paciente en HD. La información obtenida del coste del tratamiento serán difícilmente extrapolables a otras regiones y poblaciones en términos absolutos. Los costes asignados a las diferentes secciones de gastos seguramente varían entre servicios de salud. La población estudiada no es necesariamente representativa de la media nacional, aunque en edad y distribución por sexos es similar, la proporción de pacientes diabéticos es significativamente superior, y el entorno sociocultural probablemente tenga diferencias interregionales de consideración. Sin embargo, la información pormenorizada por componentes de coste puede servir de referente para futuros estudios o para realizar estimaciones de costes.
CONCLUSIONES
Éste es el primer estudio de coste de HD por componentes de gasto, basado en datos «individuales» de pacientes, e introduciendo el sistema de clasificación de GRD como fuente del coste de las hospitalizaciones. Si bien estos resultados no son directamente extrapolables a otras regiones, la información derivada es trascendente. Sabemos que la HD es un procedimiento costoso, habiendo constatado que el mayor gasto está en las sesiones HD y en la medicación (similar en la mayoría de los pacientes), quedando el gasto por hospitalización en tercer lugar y a buena distancia. De esta observación y ante una población con un perfil sociocultural y de comorbilidad bastante homogéneo, el impacto económico de estos factores tiene menos peso del que a priori podríamos suponer. En otras palabras, el ahorro en términos económicos debemos buscarlo, fundamentalmente, en la prevención de la enfermedad renal terminal.
AGRADECIMIENTOS
Al personal de enfermería de los centros de HD que colaboró desinteresadamente en la obtención y verificación de los datos recogidos en las encuestas efectuadas a enfermos y familiares.
Este trabajo ha sido patrocinado por la Fundación Canaria de Investigación y Salud (FUNCIS) P.I. 27/08
Figura 1. Precio promedio de los medicamentos en euros por día
Tabla 1. Parámetros demográficos totales y por centros de diálisis: Hospital Universitario de Canarias (HUC) y Hospital Tamaragua
Tabla 2. Costes del tratamiento en euros/paciente/año