Sr. Director:
Presentamos un nuevo caso que ilustra la dificultad para diferenciar entre un desorden en la secreción de hormona del crecimiento (GH) y una acromegalia en un paciente con enfermedad renal crónica (ERC) debido a las alteraciones de las hormonas de crecimiento que se producen en la uremia.
CASO CLÍNICO
Paciente de 48 años remitido al hospital tras detectarse ambulatoriamente una creatinina sérica de 7,56 mg/dl.
En la exploración destacaba: tensión arterial: 163/111 mmHg, peso: 105 kg, talla: 190 cm, índice de masa corporal: 29 kg/m2. Leve déficit cognitivo. Fenotipo corporal corpulento. Facies con prognatismo y macroglosia. Labios gruesos, arcos superciliares prominentes (figura 1), voz grave. Auscultación normal. Fondo de ojo normal. El paciente no refería cambios en su morfología corporal.
La ecografía mostraba riñones de dimensiones en el límite inferior de la normalidad, con espesor del parénquima renal bilateral marcadamente adelgazado, prácticamente inexistente.
En la analítica al ingreso presentaba parámetros bioquímicos propios de la uremia con serologías víricas negativas y pruebas inmunológicas normales. También se practicaron determinaciones hormonales:
- Cortisol: 23 mcg/dl (6-28), TSH: 1,01 mcUI/ml (0,27-4,2).
- Renina: 29,7 microUI/ml (2,8-39,9).
- Aldosterona: 152,8 pg/ml (10-160).
- FSH: 12,4 mUI/ml (1,5-12,4), LH: 8,4 mUI/ml (1,7-8,6).
- Prolactina: 553 mUI/l (86-324), testosterona total: 1,99 ng/ml (2,5-8,4).
- GH: 4,24 ng/ml (0-1).
- Somatomedina C (IGF1): 670 ng/ml (100-358).
- IGF1-BP3: 7,59 micro/ml (3,3-6,7).
- ACTH: 39 pg/ml (8-46).
La hipertensión se controló con tratamiento médico. Ante el deterioro de la función renal, cuya etiología no se pudo filiar, se inició tratamiento mediante hemodiálisis crónica.
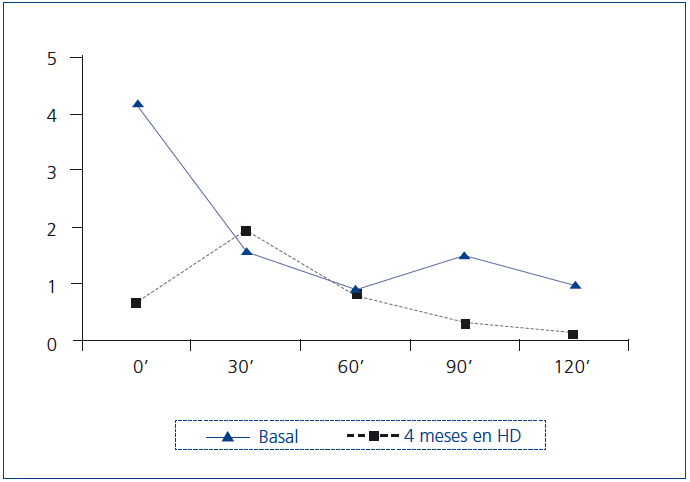
Se practicó un primer test de sobrecarga oral a glucosa (TSOG) (figura 2).
Llegados a este punto, los clínicos sospechábamos, en función del fenotipo y del perfil hormonal (aumento de GH, IGF-1 y IGF1-BP3; TSOG sin supresión clara de la GH), una acromegalia. No pudo practicarse una resonancia magnética nuclear (RMN) hipofisaria ante la negativa del paciente y su familia.
Cuatro meses después se realizó finalmente la RMN sin contraste paramagnético. La hipófisis presentaba un tamaño dentro de los límites de la normalidad, con un tallo hipofisario centrado. Se practicó un nuevo TSOG, mostrando una GH basal normal, con aumento paradójico a los 30 minutos, pero con adecuada supresión a las dos horas (figura 2).
En esa fecha los niveles de IGF-1 (340 ng/ml) y de IGF1-BP3 (6,3 mcg/ml) se habían normalizado también. La prolactina continuaba elevada y la testosterona era normal. Actualmente el paciente sigue controles periódicos en endocrinología y continúa en hemodiálisis.
DISCUSIÓN
Las apariencias pueden resultar engañosas cuando se trata de diagnosticar una acromegalia en un paciente urémico. Nuestro enfermo finalmente no presentaba esta enfermedad, aunque sus rasgos morfológicos y las primeras determinaciones hormonales fueran compatibles con ella.
Tras revisar la literatura, hemos encontrado dos precedentes similares1,2. En nuestro paciente la incertidumbre se mantuvo hasta que se pudo realizar la RMN.
La repetición de las pruebas funcionales una vez iniciada la hemodiálisis durante varios meses mostró su normalización.
La hiperprolactinemia que también presentaba nuestro paciente es un hallazgo común en la ERC en ambos sexos3.
La acromegalia es rara, con una incidencia estimada en España de 3-4 casos por millón de habitantes y año y una prevalencia de 36 casos por millón4. El TSOG constituye la prueba que confirma el diagnóstico. Da lugar a la supresión, dentro de las dos horas posteriores, de los valores séricos de GH por debajo de 1 ng/ml en individuos sanos. No obstante, se ha descrito que diversas patologías, entre las que se incluye la insuficiencia renal, pueden dar lugar a falsos positivos en el TSOG5.
No hay muchos trabajos que hayan evaluado la función renal en acromegálicos. En un estudio reciente se analizó una amplia serie de pacientes, concluyendo que la acromegalia se caracteriza por modificaciones significativas en la estructura y la función renales6. Se puede conjeturar que quizá a través de un mecanismo de hiperfiltración podría deteriorarse a la larga la función renal en estas personas.
Con frecuencia los estudios sobre la secreción de la GH en la ERC no han sido concluyentes o han arrojado resultados contradictorios, posiblemente debido a la naturaleza pulsátil de la GH, el aumento de retención y catabolismo en la uremia, la actividad variable de las proteínas transportadoras y el efecto del estrés, la desnutrición y otras influencias no del todo conocidas7. Existen evidencias de que la uremia provoca un estado de resistencia a las hormonas del crecimiento3,8,9 y esto explicaría por qué la acromegalia es tan rara en los enfermos renales. En algunos estudios se ha mostrado como el tratamiento con diálisis puede disminuir significativamente los niveles de GH, llegando a normalizarlos9,10, como sucedió en nuestro paciente.
En conclusión, nuestro caso ilustra la dificultad que entraña la interpretación de los resultados del eje GH/IGF-1 en la uremia. Creemos preciso recordar a los clínicos estas alteraciones a la hora de valorar la presencia de una posible acromegalia en un paciente con ERC. La realización de un estudio hormonal completo, incluyendo pruebas de imagen, y el seguimiento de los niveles hormonales una vez iniciada la diálisis ayudarán a establecer el diagnóstico correcto.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Paciente cuyas características fenotípicas al ingreso hicieron sospechar una acromegalia
Figura 2. Cambios en los niveles de hormona del crecimiento en ng/ml del paciente en respuesta a una sobrecarga oral de glucosa de 75 g