La ecografía es una herramienta esencial en el manejo del paciente nefrológico que permite el diagnóstico, el seguimiento y la realización de intervencionismo sobre el riñón. La utilidad de los ultrasonidos en Nefrología no se circunscribe exclusivamente al estudio ecográfico del riñón. Mediante ecografía el nefrólogo puede, además, optimizar el manejo de la fístula arteriovenosa para hemodiálisis, medir el riesgo cardiovascular (grosor íntima-media), implantar catéteres centrales para hemodiálisis ecoguiados y ayudar en la colocación de los peritoneales, así como calcular la volemia del paciente mediante ecografía cardiaca básica, ecografía de la vena cava inferior y pulmonar.
Desde el Grupo de Trabajo en Nefrología Diagnóstica e Intervencionista (GNDI) de la Sociedad Española de Nefrología (SEN) hemos elaborado este documento de consenso en el que se resumen las principales aplicaciones de la ecografía en Nefrología, incluyendo los requisitos técnicos básicos necesarios, el marco normativo y el nivel de capacitación de los nefrólogos en esta materia. El objetivo de este trabajo es promover la inclusión de la ecografía, tanto diagnóstica como intervencionista, en la práctica clínica habitual del nefrólogo y en la cartera de servicios de Nefrología con la finalidad de ofrecer un manejo diligente, eficiente e integral al paciente nefrológico.
Ultrasound is an essential tool in the management of the nephrological patient allowing the diagnosis, monitoring and performance of kidney intervention. However, the usefulness of ultrasound in the hands of the nephrologist is not limited exclusively to the ultrasound study of the kidney. By ultrasound, the nephrologist can also optimize the management of arteriovenous fistula for hemodialysis, measure cardiovascular risk (mean intimate thickness), implant central catheters for ultrasound-guided HD, as well as the patient's volemia using basic cardiac ultrasound, ultrasound of the cava inferior vein and lungs.
From the Working Group on Interventional Nephrology (GNDI) of the Spanish Society of Nephrology (SEN) we have prepared this consensus document that summarizes the main applications of ultrasound to Nephrology, including the necessary basic technical requirements, the framework normative and the level of training of nephrologists in this area. The objective of this work is to promote the inclusion of ultrasound, both diagnostic and interventional, in the usual clinical practice of the nephrologist and in the Nephrology Services portfolio with the final objective of offering diligent, efficient and comprehensive management to the nephrological patient.
La nefrología diagnóstica e intervencionista (NDI), desarrollada desde sus inicios por nefrólogos, comprende el área de la Nefrología que incluye todas las técnicas de imagen e intervencionismo que emplea el nefrólogo: inserción de catéteres como acceso vascular para terapia renal sustitutiva (catéteres temporales y permanentes para hemodiálisis [HD], colocación de catéteres de diálisis peritoneal, biopsia renal, ecografía reno-vesical y de la fístula arteriovenosa [FAV]). La NDI surge con el ánimo de solucionar las necesidades y dificultades encontradas durante la práctica clínica habitual, tanto en el campo diagnóstico como en el de tratamiento. Desde la irrupción de los ultrasonidos en medicina en la década de los cincuenta1, su utilización se ha ido ampliando a múltiples campos, incluyendo la Nefrología, donde juega un papel central, y ya varios autores referían, a finales del siglo pasado, su gran utilidad2,3 en el manejo de pacientes renales.
La NDI, con respecto a otras áreas de la Nefrología, ha permanecido relegada desde el punto de vista asistencial y docente a un segundo plano, y hasta fechas recientes no se ha implantado un entrenamiento específico reconocido en las distintas técnicas, ni se ha determinado ningún examen o certificación oficial para evaluar la suficiencia de los médicos en la realización de las mismas4,5.
El desarrollo de una sección de NDI en los servicios de Nefrología presenta resultados altamente eficientes, mejora la calidad de los cuidados, reduce tiempos de espera, mejora la seguridad del paciente, optimiza los recursos y es económicamente factible, evitando la sobrecarga de otros departamentos, como ya se ha publicado6-11. Asimismo, repercute en la supervivencia y en la viabilidad de los accesos vasculares para terapia renal sustitutiva y en la diligencia en toma de decisiones de médico y paciente.
La Sociedad Española de Nefrología (SEN) debe, por tanto, promover y garantizar el acceso a la formación específica en ecografía para todos los nefrólogos interesados en realizar estas técnicas4,6,7, potenciando el desarrollo de herramientas de aprendizaje12 y estableciendo estándares de práctica habitual, así como una evaluación y/o certificación que valide de forma oficial la capacitación de los nefrólogos y/o los servicios de Nefrología para realizar procedimientos diagnósticos e intervencionistas. Asimismo, la SEN debería recomendar a todos los servicios de Nefrología la introducción y la utilización sistemática de esta técnica para cualquiera de sus indicaciones.
MétodosEl 10 de octubre de 2016, durante la celebración del Congreso de la SEN, se reunió en Oviedo un panel de expertos en el área de Nefrología Diagnóstica e Intervencionista (Grupo de Nefrología Diagnóstica e Intervencionista [GNDI]) con la intención de impulsar y crear un documento que cimente los fundamentos de la NDI para su desarrollo, enseñanza y control de calidad en nuestro país. Dicho panel de expertos incluye a nefrólogos con una larga trayectoria y experiencia consolidada en NDI en su práctica clínica habitual.
Para preparar este documento de posicionamiento, los expertos desarrollaron un esquema de discusión y preguntas en base a los datos disponibles (revisión sistemática) y evidencias clínicas más importantes, llevando a cabo un debate de cada punto fundamental hasta alcanzar un consenso.
Posteriormente, cada experto se encargó de escribir la sección asignada, que fue recopilada y editada por MRG y RHSB en un borrador posteriormente aprobado por todos los miembros del panel y elevado como documento de consenso. Las conclusiones se exponen a continuación.
Aparataje y espacio físico necesarioLos servicios de Nefrología deben contar con un ecógrafo que permita realizar estudios ecográficos en modo bidimensional y Doppler. El equipo debe constar, al menos, de dos sondas o transductores: uno convexo de baja frecuencia para la exploración de la cavidad abdominal (riñones, vejiga, próstata, hígado-vía biliar y aorta abdominal) y otro lineal de alta frecuencia para la exploración de estructuras más superficiales (pleura-pulmón, glándulas paratiroides, arterias carótida y femoral), así como la exploración y canalización de las venas yugular y femoral. Dicho transductor lineal también se empleará en la punción y exploración del acceso vascular para HD.
Ciertas aplicaciones requieren un software específico, como, por ejemplo, para la medición del grosor íntima-media (GIM) carotídeo, así como el modoM y una sonda sectorial de baja frecuencia para la realización de ecocardiografía (fig. 1).
La exploración ecográfica puede realizarse en cualquier ubicación física, incluso a pie de cama, ya que los equipos son fácilmente transportables. Se requiere una iluminación baja/mínima para visualizar de forma óptima la imagen. El intervencionismo guiado por ecografía, además de una sala poco iluminada, requiere una camilla regulable en altura e idealmente con ruedas para evacuar al paciente ante posibles complicaciones, un buen foco de luz, material quirúrgico y farmacológico acorde al procedimiento que realicemos y personal de enfermería de apoyo.
La sala de intervencionismo debe contar con material informático para registrar la actividad y realizar los imprescindibles informes clínicos de cada exploración (ecografías e intervencionismo).
Asimismo, el servicio de Nefrología debe asegurar el almacenamiento y la custodia de las imágenes obtenidas en una base de datos para que puedan ser revisadas, con posibilidad de comparar las sucesivas exploraciones de un mismo paciente, consultar los casos con otros profesionales y transmitir el conocimiento. En el caso de contar el hospital con historia clínica electrónica, las imágenes deben almacenarse, junto con los informes, en el sistema de almacenamiento informático previsto.
Ecografía aplicada a la NefrologíaA. Ecografía diagnósticaEcografía renal, vesical y prostáticaLa ecografía en modo B de riñón, vejiga y próstata es una herramienta básica en la evaluación tanto de los casos de fracaso renal agudo como crónico. Es esencial en el estudio de deterioro de función renal en ausencia de datos de filtrado glomerular previos. Permite confirmar o descartar causas obstructivas y, mediante Doppler color, las vasculares, de forma rápida y no invasiva para el paciente2,13. El nefrólogo debe saber valorar3 la presencia y la situación de ambos riñones, su tamaño, la simetría y la ecoestructura, la dilatación de la vía urinaria y la presencia de masas, quistes o litiasis. A nivel vesical debe saber reconocer en la pared de la vejiga la presencia de lesiones exofíticas, divertículos e improntas, así como valorar su grosor. En su interior debe saber reconocer la presencia de catéteres o detritus, así como el volumen de llenado de la misma. Se realizará la exploración con vejiga llena y posmiccional para evaluar la presencia de residuo significativo.
En la próstata debemos saber valorar el tamaño prostático midiendo sus tres diámetros para calcular el volumen (fig. 2).
El modo Doppler nos permite estudiar los vasos intra y extrarrenales, determinar velocidades para el diagnóstico y seguimiento de la estenosis de la arteria renal, así como las malformaciones vasculares, la trombosis arterial o venosa y las complicaciones vasculares posbiopsia renal.
Mediante el Doppler color (cualitativo) evaluamos la perfusión arterial y venosa de todo el parénquima, estudiando arteria y vena renales en todos sus tramos. Con el Doppler espectral (cuantitativo) registraremos la onda espectral del vaso estudiado. Sobre dicho registro podemos hacer mediciones de diversos parámetros del flujo vascular. En el estudio indirecto se toman registros de los vasos intrarrenales, se analiza su morfología (p ej., identificar un espectro «tardus et parvus», sugestivo de estenosis) y se calculan los índices de resistividad, pulsatilidad y aceleración. El estudio directo (sobre la arteria renal) sirve para detectar la presencia de estenosis en la misma, midiendo las velocidades directamente en la arteria renal y en la aorta. El estudio directo conlleva una dificultad superior al indirecto, ya que es muy dificultosa la visualización de la arteria renal en su totalidad. Tanto en el método directo como el indirecto se precisa un correcto ángulo de insonación (ángulo entre el haz de ultrasonidos y la dirección del flujo de la sangre) máximo de 60° para que las mediciones de velocidad sean fiables (fig. 3). Por último, si bien en el trasplante renal el uso del Doppler es obligado, ya que hay una anastomosis vascular, en el riñón nativo sus indicaciones son muy concretas (fig. 4).
Ecografía del acceso vascular. Del mapeo prequirúrgico al diagnóstico de las complicacionesUn buen acceso vascular (AV) es fundamental en el éxito del tratamiento con HD, ya que condiciona la calidad de la diálisis y sus complicaciones pueden generar alta morbimortalidad y elevados gastos sanitarios14.
El mapeo preoperatorio del territorio arterial y venoso del brazo del paciente candidato a la realización de un AV, en especial en el paciente con comorbilidad, permite incrementar la tasa de AV nativos y mejorar su supervivencia. Aunque el mapeo del brazo debería usarse en todos los pacientes, es sobre todo necesario en casos en los que la exploración física habitual pueda ser insuficiente por obesidad, pulsos ausentes, cirugía previa, posible enfermedad arterial (edad avanzada, diabetes, enfermedad cardiovascular) y posible enfermedad venosa (múltiples canalizaciones venosas previas).
La exploración incluye ecografía modoB en escala de grises seguida de una exploración mediante Doppler. La exploración tanto arterial como venosa abarca desde la zona distal, comenzando en la muñeca, hacia proximal, finalizando en las venas subclavias y axilar14.
El manejo clínico del AV puede optimizarse con el uso del Doppler por el nefrólogo, ya que permite diagnosticar precozmente problemas del mismo que pueden pasar desapercibidos, establecer el nivel de urgencia terapéutica15 y evitar pruebas agresivas innecesarias. Es imprescindible, por lo tanto, que el nefrólogo conozca los principios teóricos y la aplicación práctica de la ecografía del AV.
El nefrólogo realizará Doppler seriado del AV (vigilancia morfológica y estudio hemodinámico)16,17 para detectar estenosis significativas18, vigilar estenosis no significativas19, evaluar la maduración de la FAV18 y diagnosticar diversas patologías como trombosis20, aneurismas y pseudoaneurismas18,20, individualizar el tratamiento del síndrome de robo21 o su repercusión a nivel cardiaco22-24.
Ecografía arterial (carótida, femoral y aorta abdominal): valoración riesgo vascular del enfermo renalLa enfermedad cardiovascular (CV) es la primera causa de muerte en los pacientes con enfermedad renal crónica (ERC), y la ateromatosis es su causa principal. Se trata de un proceso inflamatorio crónico y progresivo de las arterias, caracterizado por un engrosamiento de la capa íntima-media arterial hasta la formación de placas de ateroma (grosor >1,5mm)25, y se encuentra acelerado en presencia de factores de riesgo CV tradicionales (edad, sexo, hipertensión arterial, diabetes, dislipemia, tabaquismo…) y no tradicionales (en pacientes con ERC: toxinas urémicas, estrés oxidativo, inflamación crónica, anemia, etc.)26. La ecografía arterial permite evaluar de forma directa y precisa el daño producido por los factores de riesgo sobre la pared vascular, siendo esta evaluación más exacta al no basarse únicamente en factores de riesgo CV tradicionales y scores no validados en población con ERC27, por lo que se aconseja su realización en distintas guías de práctica clínica28,29. El diagnóstico de enfermedad ateromatosa subclínica permitirá detectar a la población con mayor riesgo y actuar precozmente para evitar su progresión y la aparición de eventos CV.
La ecografía permite, además, valorar la carga de enfermedad ateromatosa (número de territorios y área de placa), analizar la composición de las placas (lípidos, tejido fibroso, calcio) y valorar la progresión. Al ser una enfermedad sistémica, es importante explorar todos los territorios arteriales accesibles: carótidas (común, bifurcación o bulbo, interna y externa), femorales (común y superficial) y aorta (a nivel del abdomen). Diferentes estudios han demostrado que la prevalencia de ateromatosis en arterias femorales, en ausencia de afectación de carótidas, es de entre el 17 y el 20%30.
Ecografía pleuropulmonarLa ecografía pulmonar es una forma no invasiva de detectar la congestión pulmonar. Es de gran ayuda en el manejo del paciente renal con disnea incluso en una etapa subclínica temprana. Es muy útil en la evaluación y monitorización de la respuesta al tratamiento, en la prevención de la sobrecarga de volumen en pacientes cardiópatas hipovolémicos tratados con sueroterapia, así como en el diagnóstico y seguimiento de la neumonía31,32. El diagnóstico de la sobrecarga de volumen se realiza mediante la valoración de unos artefactos ecográficos con valor diagnóstico como son los cohetes pulmonares (lung rockets, múltiples líneasB) o colas de cometa (comet tail artifact)33,34.
La ecografía es la mejor técnica para la detección de derrame pleural, muy superior a la radiología convencional, ya que es capaz de detectar derrames a partir de 5ml, frente a los 150ml en la radiografía posteroanterior de tórax. El patrón ecográfico puede orientar a trasudado o exudado. Finalmente, la ecografía permite la detección rápida del neumotórax sin necesidad de radiar al paciente y con alta reproducibilidad.
Ecocardiograma transtorácico. Medida del estado de hidratación: ecografía de la cava inferiorLa ecocardiografía transtorácica es una técnica reconocida por su utilidad en los pacientes renales35 y el nefrólogo debe saber realizarla a nivel básico.
Las patologías que se deben reconocer son, esencialmente, el derrame pericárdico, la hipertrofia ventricular izquierda y calcular la fracción de eyección. Es preciso disponer de una sonda sectorial de baja frecuencia. Asimismo, el grado de colapso inspiratorio de la vena cava inferior medido por ecografía puede ayudar en la estimación de la volemia efectiva de los pacientes y, junto con la clínica, ser un apoyo en la toma de decisiones para el manejo de la fluidoterapia36.
Ecografía paratiroideaLa ecografía fue la primera técnica de imagen usada para estudiar las glándulas paratiroides. Es una técnica de fácil realización para el nefrólogo, con una curva de aprendizaje rápida y útil en el estudio rutinario de los pacientes con hiperparatiroidismo secundario, que aporta grandes beneficios y rentabilidad37. Mediante la ecografía determinaremos el número y la localización de la hipertrofia paratiroidea de cara a la planificación de una paratiroidectomía. La valoración de la masa paratiroidea (volumen) es de importante valor pronóstico, ya que su aumento está relacionado con una peor respuesta al tratamiento farmacológico38. En algunas situaciones se ha utilizado la ecografía para realizar una paratiroidectomía química mediante la inyección intraglandular de alcohol/calcitriol39.
Ecografía en diálisis peritoneal. Orificio y túnel, detección de la arteria epigástrica e implantación del catéterLa ecografía es de gran utilidad en la implantación del catéter peritoneal por el nefrólogo, ya que permite realizar una exploración sistemática del tejido subcutáneo, musculatura y fascias de los rectos, ubicar la arteria epigástrica para evitar su laceración, el peritoneo parietal y la cavidad peritoneal. Asimismo, permite ubicar las asas intestinales para descartar su presencia en el trayecto del catéter o adherencias entre las mismas40-42. Por último, podremos valorar la vejiga urinaria antes de la implantación del catéter, evitando su perforación en pacientes con residuo posmiccional a los que, si es necesario, sondaremos para asegurar el vaciado completo de la vejiga. La ecografía de abdomen también ayuda a dirigir la inserción del catéter entre las hojas del peritoneo43, observar cómo la infusión de líquido peritoneal separa las asas y facilitar la dirección de la guía hacia la pelvis42, permitiendo la correcta colocación del catéter. Es importante objetivar la punta del catéter con el ecógrafo en el saco de Douglas antes de realizar el cierre del acto quirúrgico.
En el periodo postimplantación el empleo de ultrasonidos es muy útil para valorar la patología del túnel en manos de personal experimentado y complementa a otras técnicas de imagen, como la radiografía simple o la tomografía, e incluso, en ocasiones, puede sustituirlas44. La ecografía es útil para comprobar la presencia de infección o abscesos pericatéter44,45, sangrados o hematomas postracción mecánica o postimplantación del catéter, extrusión del catéter peritoneal, fugas pericatéter y de cavidad peritoneal46 o atrapamiento del catéter por epiplón47.
Finalmente, con la ecografía evaluaremos el grosor de la membrana peritoneal y su relación con la efectividad de la técnica de diálisis, lo que podría evitar en el futuro la realización de pruebas agresivas, como la biopsia peritoneal48.
Ecografía de la motilidad gástricaLa gastroparesia o enlentecimiento del vaciamiento gástrico es una complicación conocida de enfermedades como la diabetes o la amiloidosis, así como del periodo postoperatorio como en el postrasplante renal. Se ha descrito que el tiempo de vaciamiento gástrico está alargado en pacientes de las tres modalidades de tratamiento renal sustitutivo con respecto a los sujetos sanos49. La gastroparesia puede producir anorexia y desnutrición del paciente. Puede ser diagnosticada mediante ecografía bidimensional a tiempo real, si tomamos imágenes dinámicas de la actividad peristáltica gástrica y de su efecto en el vaciado del estómago, y posteriormente calculamos el volumen gástrico total posprandial50.
Ecografía hepatobiliarLa ecografía permite la detección precoz de la esteatosis hepática, una patología muy prevalente en la población general y, por ende, en los enfermos renales. La ecogenicidad del parénquima renal sano es muy similar a la del hígado sano. En la esteatosis el hígado se observa más blanquecino (hiperecogénico) que el parénquima renal51. Hasta ahora considerada una condición benigna, se ha descrito su evolución a fibrosis hepática e incluso cirrosis52, por lo que estos pacientes deben ser remitidos para valoración por el servicio de Aparato Digestivo.
Con la ecografía podemos fácilmente detectar barro y litiasis biliar asintomática o complicada con colecistitis, si sabemos reconocer sus signos ecográficos.
B. Intervencionismo nefrológico guiado por ecografíaBiopsia renalLa biopsia renal percutánea (BRP) es uno de los principales procedimientos en el diagnóstico de múltiples patologías, tanto de riñón propio como trasplantado, y actualmente es la técnica de intervencionismo más empleada en los servicios de Nefrología53. No exenta de complicaciones54, el uso de los ultrasonidos en la realización de la BRP supuso una clara reducción de las complicaciones posbiopsia del 10 al 15% de todos los pacientes biopsiados por otros procedimientos hasta del 4 al 6% tras la introducción de la BRP ecodirigida55.
Podríamos diferenciar tres utilidades de la ecografía en la biopsia renal:
- •
Simulacro previo para valorar estructura, características del riñón, dificultad de acceso al mismo y posibles contraindicaciones para la realización de la biopsia (p.ej., riñón único).
- •
Realización de la BRP propiamente dicha, permitiendo la elección exacta del punto de punción, la visualización de la aguja dentro del riñón durante todo el procedimiento y de las estructuras a evitar como colon, grandes vasos o quistes renales.
- •
Finalmente nos permite detectar posibles complicaciones, como puedan ser sangrados, hematomas, fístulas arteriovenosas o arteriocaliciales y pseudoaneurismas56,57, incluso a pie de cama del paciente.
La realización por el nefrólogo de la BRP proporciona autonomía a los profesionales y reduce la estancia hospitalaria al no depender de terceros servicios. Adquirir competencias en la BRP ecodirigida requiere aprendizaje específico, experiencia y dominio en el análisis morfológico del riñón sano y sus variables patológicas, así como el empleo del modo Doppler en el análisis de complicaciones vasculares posbiopsia.
Implantación de catéteres tunelizados y no tunelizados para hemodiálisisLa implantación de un catéter en una vena central con túnel subcutáneo es una alternativa válida ante diversas situaciones clínicas que requieren un AV para HD, como son la contraindicación de una FAV, los pacientes en espera de realización de FAV, o portadores de esta sin un desarrollo suficiente para ser utilizada.
Para la implantación de un catéter, tunelizado o no, en una vena central las Guías de AV recomiendan la punción guiada por ecografía frente a la implantación por referencia anatómica18, ya que la ecografía determina la posición de cada vaso, su relación anatómica y disminuye la probabilidad de punción no deseada de otras estructuras vasculares adyacentes o el neumotórax. Además, permite identificar la presencia de trombosis que invalidaría la elección de ese vaso para la implantación del catéter. En definitiva, la utilización de la ecografía hace que la cateterización sea más fácil, rápida y segura, y disminuye la posibilidad de complicaciones58,59 y los costes60. La punción ecoguiada es ideal para la canalización de la vena yugular; sin embargo, para la canalización de la vena subclavia el rendimiento de la ecografía se encuentra limitado por la interposición de la clavícula. En el caso de la implantación de un catéter tunelizado en una vena central, yugular interna o subclavia, es recomendable que tras la punción y la introducción de la guía se compruebe la posición de esta mediante radioscopia para confirmar que el extremo intravascular se encuentra alojado en el sitio adecuado y evitar disfunciones de catéter por malposición18. El empleo de la radioscopia facilita, además, la identificación de trombosis o estenosis en venas centrales con la utilización de contraste, desaconsejando la implantación del catéter en dicho vaso. No se considera necesaria la comprobación con radioscopia si el catéter se implanta en la vena femoral.
Implantación de catéter peritonealComo ya se ha descrito en el apartado «Ecografía en diálisis peritoneal», la ecografía será de gran utilidad en la implantación del catéter peritoneal para optimizar su colocación, evitar complicaciones como la punción de la arteria epigástrica o asas intestinales, y para comprobar su adecuada ubicación.
Punción ecoguiada de la fístula arteriovenosaLa punción de la FAV puede ser dificultosa por escasa maduración, diámetro reducido, estenosis yuxtaanastomótica o en las zonas de punción, proximidad a arterias o nervios, existencia de colaterales, punciones previas infructuosas con hematomas o, incluso, no conocer la dirección de la canulación en el caso de FAV profundas. Las características de la población en programa de HD, con aumento progresivo de la edad y comorbilidad vascular, han hecho que se incrementen este tipo de punciones con dificultad añadida.
Ante estas dificultades, la ecografía Doppler realizada en la cabecera del paciente por el nefrólogo y/o enfermero de la unidad de Hemodiálisis puede aumentar la sensibilidad de la detección precoz de patología, traduciéndose en un descenso de la morbimortalidad61-63. El Doppler ofrece información sobre la permeabilidad, el flujo, la profundidad y el diámetro del vaso al realizar la punción dirigida64,65, y permite seguir el trayecto de la aguja dentro del vaso66-70. Este último aspecto es fundamental, dado que permite el reposicionamiento de la aguja durante la sesión de HD en caso de ser necesario.
Aunque existen limitados estudios de la utilidad de la ecografía Doppler para realizar la punción ecoguiada del AV, su reciente incorporación a la práctica clínica habitual ha demostrado que su uso puede disminuir el número de punciones, facilitar la canalización en la FAV de acceso difícil y reducir las molestias derivadas de la punción para los pacientes. Es necesario, por tanto, incluir estrategias orientadas a la formación de los profesionales en esta materia específica71.
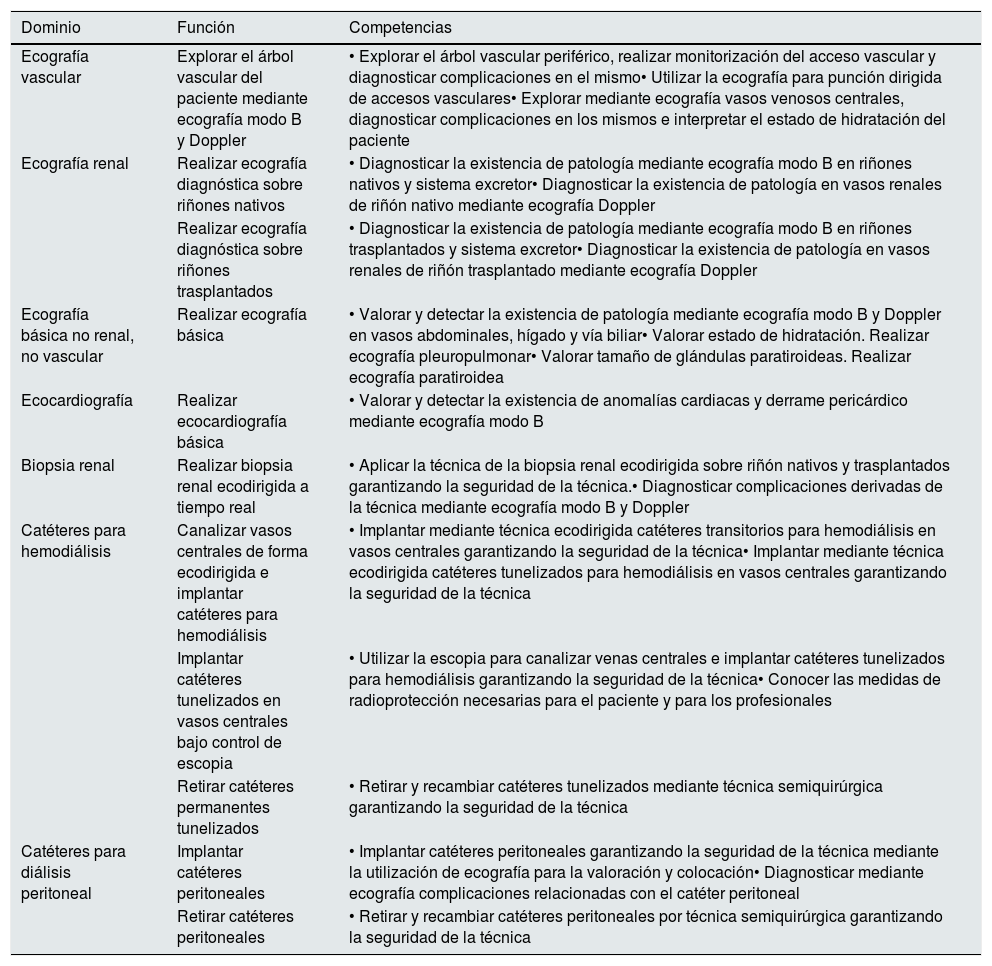
Competencias del nefrólogo intervencionistaEn la tabla 1 se recogen las competencias técnicas que debe adquirir el nefrólogo intervencionista en cada uno de los dominios que definen esta subespecialidad de la Nefrología.
Competencias técnicas del nefrólogo intervencionista en cada uno de los dominios que definen esta subespecialidad de la Nefrología
| Dominio | Función | Competencias |
|---|---|---|
| Ecografía vascular | Explorar el árbol vascular del paciente mediante ecografía modo B y Doppler | • Explorar el árbol vascular periférico, realizar monitorización del acceso vascular y diagnosticar complicaciones en el mismo• Utilizar la ecografía para punción dirigida de accesos vasculares• Explorar mediante ecografía vasos venosos centrales, diagnosticar complicaciones en los mismos e interpretar el estado de hidratación del paciente |
| Ecografía renal | Realizar ecografía diagnóstica sobre riñones nativos | • Diagnosticar la existencia de patología mediante ecografía modo B en riñones nativos y sistema excretor• Diagnosticar la existencia de patología en vasos renales de riñón nativo mediante ecografía Doppler |
| Realizar ecografía diagnóstica sobre riñones trasplantados | • Diagnosticar la existencia de patología mediante ecografía modo B en riñones trasplantados y sistema excretor• Diagnosticar la existencia de patología en vasos renales de riñón trasplantado mediante ecografía Doppler | |
| Ecografía básica no renal, no vascular | Realizar ecografía básica | • Valorar y detectar la existencia de patología mediante ecografía modo B y Doppler en vasos abdominales, hígado y vía biliar• Valorar estado de hidratación. Realizar ecografía pleuropulmonar• Valorar tamaño de glándulas paratiroideas. Realizar ecografía paratiroidea |
| Ecocardiografía | Realizar ecocardiografía básica | • Valorar y detectar la existencia de anomalías cardiacas y derrame pericárdico mediante ecografía modo B |
| Biopsia renal | Realizar biopsia renal ecodirigida a tiempo real | • Aplicar la técnica de la biopsia renal ecodirigida sobre riñón nativos y trasplantados garantizando la seguridad de la técnica.• Diagnosticar complicaciones derivadas de la técnica mediante ecografía modo B y Doppler |
| Catéteres para hemodiálisis | Canalizar vasos centrales de forma ecodirigida e implantar catéteres para hemodiálisis | • Implantar mediante técnica ecodirigida catéteres transitorios para hemodiálisis en vasos centrales garantizando la seguridad de la técnica• Implantar mediante técnica ecodirigida catéteres tunelizados para hemodiálisis en vasos centrales garantizando la seguridad de la técnica |
| Implantar catéteres tunelizados en vasos centrales bajo control de escopia | • Utilizar la escopia para canalizar venas centrales e implantar catéteres tunelizados para hemodiálisis garantizando la seguridad de la técnica• Conocer las medidas de radioprotección necesarias para el paciente y para los profesionales | |
| Retirar catéteres permanentes tunelizados | • Retirar y recambiar catéteres tunelizados mediante técnica semiquirúrgica garantizando la seguridad de la técnica | |
| Catéteres para diálisis peritoneal | Implantar catéteres peritoneales | • Implantar catéteres peritoneales garantizando la seguridad de la técnica mediante la utilización de ecografía para la valoración y colocación• Diagnosticar mediante ecografía complicaciones relacionadas con el catéter peritoneal |
| Retirar catéteres peritoneales | • Retirar y recambiar catéteres peritoneales por técnica semiquirúrgica garantizando la seguridad de la técnica |
Los dominios básicos u obligatorios que el nefrólogo debe conocer son:
- •
Ecografía renal y vésico-prostática, tanto modo 2D como Doppler.
- •
Ecografía FAV y punción ecoguiada de la misma.
- •
Canalización de catéteres temporales para HD, tanto yugulares como femorales.
- •
Biopsia renal ecodirigida, tanto de riñón nativo como de trasplantado.
Los dominios secundarios u opcionales serán:
- •
Ecografía cardiopulmonar.
- •
Ecografía vascular: carótida, femoral y aorta abdominal.
- •
Mapeo vascular previo a la FAV de la extremidad superior.
- •
Ecografía digestiva: gástrica y hepatobiliar.
- •
Ecografía de paratiroides.
- •
Implantación de catéteres tunelizados para HD.
- •
Implantación de catéteres para diálisis peritoneal.
El programa formativo de la especialidad de Nefrología (ORDEN SCO/2604/2008. BOE 15/09/2008) en su punto 5.3.4 establece la ecografía renal, la biopsia renal, los accesos vasculares temporales y catéteres peritoneales dentro del «conocimiento, habilidades y desarrollo de técnicas de exploración, diagnóstico y tratamiento»72. En el nuevo programa formativo, actualmente en elaboración, se incluye la Nefrología Intervencionista dentro de las habilidades que debe dominar el nefrólogo. Por último, en el plan estratégico de la SEN 2016-2020 la Junta Directiva incluyó como prioridad el revalorizar la especialidad de Nefrología, defendiendo las competencias propias y desarrollando áreas emergentes como la Nefrología Intervencionista73.
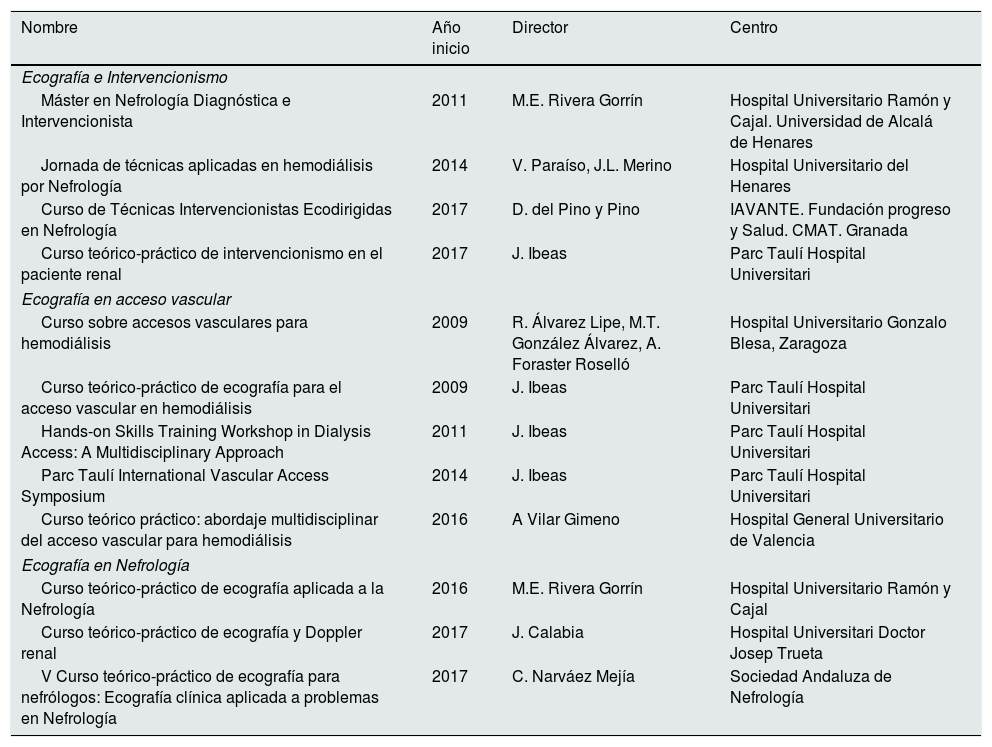
Finalmente, desde el GNDI creemos necesario que la SEN debe establecer un sistema de acreditación y formación en ecografía aplicada a la Nefrología con el objeto de asegurar a los nefrólogos españoles una formación y práctica clínica de calidad, y homogénea, en esta materia. Mientras no haya centros acreditados, los nefrólogos españoles cuentan con una amplia oferta de cursos, la mayoría acreditados y con aval SEN, así como titulación universitaria. En la tabla 2 señalamos los cursos más consolidados en España.
Cursos consolidados de Nefrología Diagnóstica e Intervencionista en España
| Nombre | Año inicio | Director | Centro |
|---|---|---|---|
| Ecografía e Intervencionismo | |||
| Máster en Nefrología Diagnóstica e Intervencionista | 2011 | M.E. Rivera Gorrín | Hospital Universitario Ramón y Cajal. Universidad de Alcalá de Henares |
| Jornada de técnicas aplicadas en hemodiálisis por Nefrología | 2014 | V. Paraíso, J.L. Merino | Hospital Universitario del Henares |
| Curso de Técnicas Intervencionistas Ecodirigidas en Nefrología | 2017 | D. del Pino y Pino | IAVANTE. Fundación progreso y Salud. CMAT. Granada |
| Curso teórico-práctico de intervencionismo en el paciente renal | 2017 | J. Ibeas | Parc Taulí Hospital Universitari |
| Ecografía en acceso vascular | |||
| Curso sobre accesos vasculares para hemodiálisis | 2009 | R. Álvarez Lipe, M.T. González Álvarez, A. Foraster Roselló | Hospital Universitario Gonzalo Blesa, Zaragoza |
| Curso teórico-práctico de ecografía para el acceso vascular en hemodiálisis | 2009 | J. Ibeas | Parc Taulí Hospital Universitari |
| Hands-on Skills Training Workshop in Dialysis Access: A Multidisciplinary Approach | 2011 | J. Ibeas | Parc Taulí Hospital Universitari |
| Parc Taulí International Vascular Access Symposium | 2014 | J. Ibeas | Parc Taulí Hospital Universitari |
| Curso teórico práctico: abordaje multidisciplinar del acceso vascular para hemodiálisis | 2016 | A Vilar Gimeno | Hospital General Universitario de Valencia |
| Ecografía en Nefrología | |||
| Curso teórico-práctico de ecografía aplicada a la Nefrología | 2016 | M.E. Rivera Gorrín | Hospital Universitario Ramón y Cajal |
| Curso teórico-práctico de ecografía y Doppler renal | 2017 | J. Calabia | Hospital Universitari Doctor Josep Trueta |
| V Curso teórico-práctico de ecografía para nefrólogos: Ecografía clínica aplicada a problemas en Nefrología | 2017 | C. Narváez Mejía | Sociedad Andaluza de Nefrología |
Los autores declaran no tener ningún conflicto de intereses.