La poliquistosis renal autosómica dominante es la principal causa de enfermedad renal crónica de etiología hereditaria. Su incidencia es de un caso por cada 400-1.000 nacidos vivos1 y se ha relacionado principalmente con mutaciones de los genes PKD1 (85% de los casos) y PKD2 (15% de los casos) situados, respectivamente, en los cromosomas 16 y 4. Posiblemente exista un tercer gen implicado, el PKD3, que aún no ha sido identificado2. No es infrecuente que los pacientes desarrollen complicaciones intraquísticas que pueden ser secundarias a roturas espontáneas, infecciones o hemorragias de los quistes renales3.
Presentamos el caso de una mujer de 47 años con antecedentes personales de enfermedad renal crónica avanzada, secundaria a poliquistosis hepatorrenal en prediálisis. No seguía tratamiento con anticoagulantes orales ni antiagregantes. Acude por abdominalgia de 24 horas de evolución y vómitos, negando sensación distérmica, fiebre previa, hematuria macroscópica o síntomas genitourinarios ni traumatismo reciente; aseguraba diuresis conservada. En la exploración física presentaba un buen estado general, afebril, con una presión arterial de 125/63 mmHg y frecuencia cardíaca de 79 sístoles. A la palpación abdominal profunda tenía un dolor localizado en la fosa ilíaca e hipocondrio derecho, sin irradiación, y la puño-percusión renal derecho fue positiva. En el resto de la exploración no hubo hallazgos patológicos.
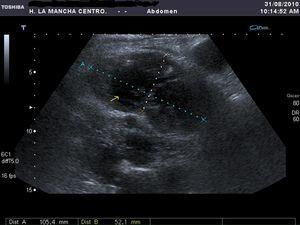
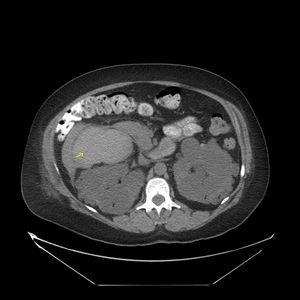
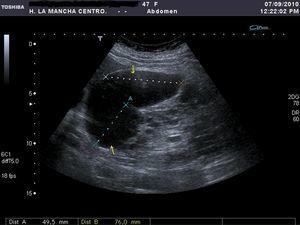
Se solicitó la realización de una ecografía urgente en la que se detectó que hígado y ambos riñones presentaban múltiples formaciones quísticas, pero no se describieron lesiones indicativas de quistes complicados (figura 1). En principio se interpretó el cuadro como una agudización de su insuficiencia renal crónica secundaria a una situación funcional, y se contempló la posibilidad de que existiera una infección quística. Se pautó sueroterapia y un antibiótico (ciprofloxacino), aunque el resultado del urocultivo recibido a los 4 días fue negativo. En las primeras 48 horas desde el ingreso mejoró progresivamente su función renal, pero tras una semana de ingreso la paciente sufre un deterioro brusco de su estado general, anemización con caída del hematocrito de 12 puntos y de la hemoglobina de 4 g/dl (Hb 7,4 g/dl, Hto 21%), caída tensional (TA 93/58 mmHg) y taquicardia (91 sístoles). En un segundo análisis de orina se objetivó una microhematuria solicitándose una segunda ecografía abdominal, hallándose hematoma intraquístico en la región anterior y en el polo superior del riñón derecho (figura 2). Se completó el estudio mediante una tomografía computarizada abdomino-pélvica sin contraste intravenoso, que confirmó la existencia de una hemorragia intraquística y descartando la presencia de un sangrado retroperitoneal (figura 3 A y figura 3 B).
La paciente recibió varias transfusiones sanguíneas, analgesia, sueroterapia y mantuvo reposo en cama. Ante la buena evolución clínica y la estabilidad hemodinámica, se optó por un tratamiento conservador.
Este caso ilustra una de las complicaciones que pueden aparecer a lo largo del curso evolutivo de la enfermedad poliquística renal, como son las hemorragias quísticas. Habitualmente, en casos leves, se producen remisiones espontáneas o los pacientes responden a medidas conservadoras (transfusiones, analgesia, administración de desmopresina y sueroterapia), pero en otros casos refractarios a un tratamiento médico y/o con presencia de inestabilidad hemodinámica, pueden estar indicadas una intervención quirúrgica (nefrectomía) o una embolización arterial segmentaria4.
Figura 2. Hematoma intraquístico.
Figura 3 A. Tomografía computarizada abdómino-pélvica con contraste oral y sin contraste intravenoso.
Figura 3 B. Tomografía computarizada abdominal.
Figura 4. Ecografía renal de control realizada a los 20 días en la que se observa la persistencia de una lesión expansiva de morfología lobulada situada en el riñón derecho, que corresponde a un hematoma intraquístico en evolución (flechas).
10763_18107_11691_es_10763_14605_11691_es_nuevo_presentacin_de_microsoft_powerpoint1.ppt
Figura 1. Ecografía renal derecha al ingreso.