Introducción: La hiperhidratación es un importante y modificable factor de riesgo cardiovascular para los pacientes en hemodiálisis (HD). Su diagnóstico hasta el momento se había basado en métodos clínicos exclusivamente. En la actualidad disponemos de nuevas herramientas para valorar de forma más objetiva el estado hídrico de los pacientes en HD, como el BCM (Body Composition Monitor). Una sobrehidratación relativa (AvROH) mayor al 15 % por BCM (es decir, unos 2,5 litros de sobrehidratación absoluta o AWOH) se ha relacionado con mayor morbimortalidad en HD. Existe un grupo de pacientes en los que corregir la hiperhidratación resulta especialmente dificultoso. El objetivo de este estudio es identificar las características de aquellos pacientes en los que no conseguimos alcanzar un estado de hidratación, AvROH, menor del 15 % o un AWOH menor a 2,5 litros. Otro objetivo secundario es observar los cambios hemodinámicos y analíticos que la corrección de la hiperhidratación acarrea. Métodos: Estudio de cohortes longitudinal de seis meses de duración en 2959 pacientes en HD que son agrupados en función de su situación hídrica por BCM y en los que comparamos parámetros clínicos, analíticos y de bioimpedancia espectroscópica. Resultados: En aquellos pacientes en que se corrige la hiperhidratación, el cambio se acompaña de un descenso en la tensión arterial y el número de antihipertensivos (AHT), así como del consumo de agentes estimulantes de la eritropoyesis. Los pacientes que se mantienen hiperhidratados se pueden dividir en dos subgrupos: por un lado, pacientes diabéticos con elevado índice de Charlson y consumo de AHT, pero con un gradiente de sodio muy positivo intradiálisis; y por otro lado, jóvenes no diabéticos con elevado tiempo en HD con gradiente positivo de sodio en HD, menor índice de tejido graso, pero similar índice de tejido magro y albúmina que aquellos en que se reduce la hiperhidratación. Conclusiones: Observamos que aquellos pacientes en que se corrige la hiperhidratación presentan un mejor control de la tensión arterial y de la anemia con menor número de AHT y de agentes estimulantes de la eritropoyesis. En los pacientes que permanecen hiperhidratados, diabéticos pluripatológicos y varones jóvenes con elevado tiempo en diálisis y no adherentes al tratamiento o a las recomendaciones, se debe realizar un seguimiento especial y tratamiento dialítico y medicamentoso individualizado.
Background: Fluid overload is an important and modifiable cardiovascular risk factor for haemodialysis patients. So far, the diagnosis was based on clinical methods alone. Nowadays, we have new tools to assess more objectively the hydration status of the patients on haemodialysis, as BCM (Body Composition Monitor). A Relative Overhydration (AvROH) higher than 15% (it means, Absolute Overhydration or AWOH higher than 2.5 Litres) is associated to greater risk in haemodialysis. However, there is a group of maintained hyperhydrated patients. The aim of the present study is to identify the characteristics of patients with maintained hyperhydrated status (AvROH higher than 15% or AWOH higher than 2.5 liters). The secondary aim is to show the hemodynamic and analytical changes that are related to the reduction in hyperhydration status. Methods: Longitudinal cohort study during six months in 2959 patients in haemodialysis (HD) that are grouped according to their hydration status by BCM. And we compare their clinical, analytical and bioimpedance spectroscopy parameters. Results: The change in overhydration status is followed by a decrease in blood pressure and the need for hypotensive drugs (AHT) and erythropoiesis stimulating agents (ESA). The target hydration status is not reached by two subgroups of patients. First, in diabetic patients with a high comorbidity index and high number of hypotensive drugs (AHT) but a great positive sodium gradient during dialysis sessions; and, younger non-diabetic patients with longer time on hemodialysis and positive sodium gradient, lower fat tissue index (FTI) but similar lean tissue index (LTI) and albumin than those with a reduction in hyperhydration status. Conclusion: Those patients with a reduction in hyperhydration status, also show a better control in blood pressure and anemia with less number of AHT and ESA. The maintained hyperhydrated patients, diabetic patients with many comorbidities and young men patients with longer time on hemodialysis and non-adherence treatment, can profit from a constant monitoring of their hydration state as well as an individualized treatment (dialysis and drugs).
INTRODUCCIÓN
La sobrecarga hídrica supone un factor de riesgo cardiovascular importante y modificable en los pacientes en hemodiálisis (HD)1-4, tanto por sí misma5-8 como por su efecto a través de la hipertensión arterial9-13.
Hasta el momento, hemos empleado criterios clínicos14-16 para ajustar el peso seco de los pacientes en HD, como son la tolerancia a la ultrafiltración durante la diálisis, la hipertensión arterial, la hipotensión ortostática, los edemas, y la presencia de disnea o astenia. Raramente se han utilizado pruebas de imagen, tales como el índice cardiotorácico, el diámetro de vena cava inferior o el ecocardiograma, o pruebas de laboratorio como el propéptido natriurético de tipo B N-terminal14,17, el hematocrito o la albúmina por su componente dilucional16. De este modo y sin otras herramientas, el tipo y la metodología de las diálisis pueden estar condicionando el peso seco del paciente6 y por tanto su situación hídrica.
En la actualidad disponemos de nuevas técnicas que añadir a los métodos tradicionales para conocer el estado hídrico y nutricional de los pacientes en HD y, por consiguiente, para decidir su peso seco. Se trata de los monitores de composición corporal, entre los que hay que destacar el BCM (Body Composition Monitor, Fresenius Medical Care) por su fácil manejo y, sobre todo, por haber sido validado tanto en poblaciones de personas sanas como de pacientes en HD18-20.
El BCM emplea las propiedades eléctricas de los tejidos biológicos (bioimpedancia espectroscópica) para dar a conocer la composición corporal de los sujetos a través de parámetros como el índice de tejido magro (LTI), el índice de tejido graso (FTI) o el «peso normohidratado» del paciente, así como la distribución de fluidos en el cuerpo18,20.
El objetivo de este estudio es comparar las características de los pacientes hiperhidratados y normohidratados por BCM. Después de intentar controlar la sobrecarga hídrica en los hiperhidratados durante seis meses, se estudian aquellos en que no conseguimos alcanzar una situación hídrica más adecuada, sobrehidratación absoluta < 2,5 l o sobrehidratación relativa < 15 %.
MATERIAL Y MÉTODOS
Pacientes
Se trata de un estudio de cohortes longitudinal en 2959 pacientes prevalentes en HD (más de tres meses en HD) procedentes de 49 unidades de HD españolas de la red Fresenius Medical Care. El período de inclusión transcurre desde diciembre de 2011 (primera medición del primer paciente de la cohorte) hasta diciembre de 2012 (sexta medición del último paciente incluido en la cohorte).
Los criterios de inclusión han sido: pacientes mayores de 18 años, dializados con membranas de alta permeabilidad tres veces por semana de media y con un tiempo efectivo promedio por sesión de 240 min. Se excluyen pacientes con marcapasos y amputados. Todos ellos tienen una medición mensual con BCM.
Todos están registrados en la base de datos de EuCliD® (European Clinical Data base de Fresenius Medical Care), ya descrita en trabajos previos21-23 tras firmar el consentimiento informado correspondiente.
Diseño
Los pacientes incluidos en el estudio se clasificaron en sobrehidratados (AvROH > 15 %) y normohidratados (AvROH < 15 %) mediante el resultado de las mediciones de BCM. En los pacientes con sobrehidratación se intentó mediante consejos dietéticos y de estilo de vida, y ultrafiltración (ajustando el peso seco) meterlos en el rango de normohidratación. Aquellos en los que no se logró al cabo de seis meses por mala tolerancia se calificaron como «persistentemente sobrehidratados».
Situación hídrica valorada por BCM
Todos los pacientes tienen una medición mensual con BCM, habiendo sido valoradas las seis primeras mediciones. La medición con BCM es realizada por personal de enfermería formado y entrenado siguiendo un protocolo común de colocación del paciente y de electrodos, antes de las sesiones de HD. Las mediciones con calidad menor al 80 % eran desechadas.
Del BCM recogemos los siguientes parámetros: LTI (kg/m²), FTI (kg/m²), agua extracelular (ECW, litros), agua intracelular (litros) y peso normohidratado (kg). La sobrehidratación absoluta (OH, litros) es la diferencia entre el peso prediálisis y el peso normohidratado dado por el BCM. La sobrehidratación relativa (ROH = OH/ECW, %) es la sobrehidratación normalizada al ECW del paciente, lo cual facilita la comparación entre pacientes. Para evitar el sesgo por día de la semana en que se realiza la medición, empleamos el promedio de sobrehidratación absoluta (AWOH, litros) y de sobrehidratación relativa (AvROH, %) empleando los datos de las dos sesiones anteriores a la del día en que realizamos el BCM.
Se define AvWg (litros) como la ganancia interdiálisis media del paciente con respecto al peso seco fijado por el médico empleando métodos clínicos.
Según la literatura, una sobrehidratación relativa mayor al 15 % (AvROH) por BCM acarrea mayor riesgo de muerte para pacientes en HD6. Por ello tomamos el 15 % como valor de referencia para definir la sobrehidratación «patológica» y como fin terapéutico en nuestro trabajo.
Registramos la tensión arterial media sistólica y diastólica prediálisis en decúbito supino antes de la conexión al circuito extracorpóreo, y calculamos la media del mes.
Parámetros demográficos, analíticos y terapéuticos o relacionados con la sesión de hemodiálisis
Recogemos la edad, el índice de masa corporal (IMC), el tiempo en HD, el índice de Charlson y la presencia o no de diabetes mellitus.
El análisis de sangre es mensual, prediálisis y en la sesión de mitad de semana. Las variables analizadas son: hemoglobina, ferritina, índice de saturación de transferrina (IST), proteína C reactiva (PCR) y sodio plasmático.
Respecto a la HD registramos: acceso vascular en uso, técnica dialítica, tiempo efectivo de diálisis, concentración de sodio del líquido de diálisis (LD) y gradiente de sodio como diferencia entre el sodio plasmático y el sodio prescrito del baño; hierro endovenoso, factores estimulantes de la eritropoyesis y cálculo del índice de resistencia a la eritropoyetina (IRE); número de antihipertensivos (ATH, comprimidos) al mes; y eKt/V por dialisancia iónica empleando el volumen de urea dado por el BCM.
Análisis estadístico
Se comprobó la normalidad en la distribución de las variables continuas mediante el test de Kolmorgov-Smirnov, transformando las variables con distribución no paramétrica como la PCR mediante el cálculo de su logaritmo.
Expresamos las variables cuantitativas como medias y desviaciones estándar. Las comparaciones bivariadas se realizaron mediante la prueba t-Student, Wilcoxon/Anova o U-Mann Withney/Kruskal Wallis, según procediese. Las comparaciones entre variables cualitativas, expresadas como frecuencia o porcentaje, se realizaron con la prueba χ2. Se consideró un resultado significativo cuando el p-valor fue < 0,05 (95 % de confianza).
El grupo ORD (Optimizando los Resultados de Diálisis) surgió en 2010 con el fin de identificar factores de riesgo y posibles actuaciones terapéuticas en la población española en HD, empleando para ello la base de datos de los centros Fresenius Medical Care en España.
En cuanto a las limitaciones de nuestro trabajo, hemos de decir que puede haber cierto sesgo por no haber registrado la función renal residual de los pacientes. Aunque un elevado tiempo en HD, como es el caso de nuestra cohorte, se asocia a una diuresis residual escasa.
RESULTADOS
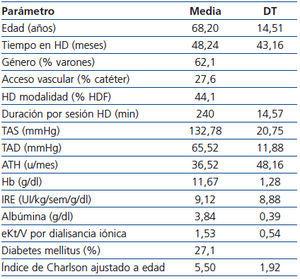
Nuestra población está formada por 2959 pacientes. Las características al inicio del estudio se describen en la tabla 1.
El diagnóstico renal más frecuente fue la etiología no filiada (30,7 %), seguido por la nefropatía diabética (19,4 %).
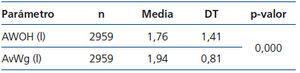
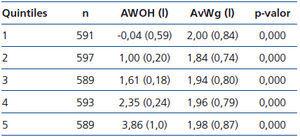
Respecto a las características antropométricas basales, su IMC medio fue de 27,06 (5,14) kg/m², con un LTI medio de 11,34 (2,64) kg/m² y un FTI medio de 14,76 (5,86) kg/m². En cuanto al estado hídrico: su AWOH medio fue de 1,76 (1,41) l, que corresponde a un AvROH medio de 10,63 (8,04) % y un AvWg medio de 1,94 (0,81) (tabla 2). En los quintiles de AWOH (tabla 3) vemos diferencias entre la ganancia del paciente respecto al peso normohidratado calculado por el BCM (sobrehidratación absoluta) y la ganancia del paciente respecto al peso seco prescrito por el médico empleando métodos clínicos.
De los 2959 pacientes, hay 819 que están basalmente sobrehidratados según BCM, al presentar un AvROH > 15 %.
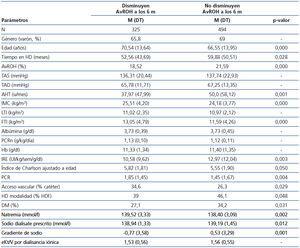
Después de seis meses empleando el BCM como guía para ajustar el peso seco de los pacientes, vemos que de los 819 basalmente hiperhidratados hay 325 pacientes en que logramos reducir su AvROH inicial mayor al 15 % a valores inferiores (de 18,52 ± 3,5 % a 11,16 ± 3,02 %). Este cambio se ve acompañado de un descenso en la tensión arterial sistólica (136.31 ± 20.44 a 129.78 ± 21.42 mm Hg), diastólica (65.78 ± 11.71 a 62.87 ± 10.89 mm Hg) así como del consumo de ATH (37.97 ± 47.99 a 32.56 ± 41.69 unidades al mes) y del IRE (10.92 ± 9.72 a 8.71 ± 8.13 UI/Kg/sem/g/dl).
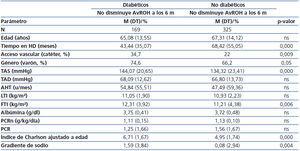
En los 494 pacientes restantes de los 819 hiperhidratados iniciales, no logramos reducir la sobrehidratación relativa media a valores por debajo del 15 %. Este grupo presenta características diferentes de aquel en el que conseguimos corregir la hiperhidratación inicial. Las características se muestran en la tabla 4, donde vemos que se trata, en general, de varones más jóvenes pero con menor FTI y más tiempo en HD, siendo un alto porcentaje de ellos diabéticos, con mayor tasa de fístula arteriovenosa como acceso vascular, y que consumen más ATH, con un gradiente positivo de sodio durante la sesión de HD. Las características del grupo de pacientes persistentemente hiperhidratados (n = 494) varían según la persona sea diabética o no, como se demuestra en la tabla 5. Vemos que los pacientes hiperhidratados no diabéticos son más jóvenes pero con más tiempo en HD, con bajo FTI y gradiente positivo de sodio, mientras que los diabéticos tienen un FTI mayor, mayor porcentaje de varones, consumen más ATH y el gradiente de sodio es incluso mayor que el de los no diabéticos hiperhidratados.
DISCUSIÓN
Al valorar la situación hídrica de nuestra población en HD con BCM y con métodos tradicionales vemos que hay cierta divergencia entre la sobrehidratación medida por BCM, es decir, la sobrecarga hídrica del paciente respecto al peso normohidratado calculado por BCM (AWOH) y la ganancia interdiálisis, es decir, la sobrecarga hídrica del paciente respecto al peso seco prescrito por el médico empleando únicamente criterios clínicos (AvWg). Estas diferencias son estadísticamente significativas de forma global (tabla 2) así como en todos los quintiles de AWOH (tabla 3), existiendo pacientes «deshidratados» según BCM que al mismo tiempo están hiperhidratados según criterios clínicos.
Usando el BCM junto a los métodos clínicos habituales durante seis meses para ajustar el peso seco de los pacientes y alcanzar una sobrehidratación relativa prediálisis menor al 15 %, vemos que aquellos pacientes en los que no conseguimos corregir la hiperhidratación son más jóvenes pero con menor FTI que aquellos en los que sí lo logramos. También observamos que presentan una alta prevalencia de diabetes mellitus, llevan más tiempo en diálisis, son en un alto porcentaje varones con fístula arteriovenosa, emplean un mayor número de fármacos ATH y soportan un gradiente positivo de sodio durante la sesión de HD. Sin embargo, no encontramos diferencias en cuanto a albúmina y LTI, e incluso se trata de pacientes con menor índice de Charlson ajustado a la edad (tabla 4).
No obstante, al analizar las características de este grupo persistentemente hiperhidratado, vemos que en realidad nos encontramos con dos subgrupos diferentes.
Por un lado, tenemos pacientes no diabéticos más jóvenes (comparados con aquellos en los que se corrige la hiperhidratación), con un FTI bajo y con un elevado tiempo en HD, portadores de fístula arteriovenosa y con un gradiente de sodio positivo durante la sesión de HD. Tanto la menor edad8,24 como el mayor tiempo en HD5,24 se han visto relacionados con hiperhidratación en la literatura, donde se afirma que los pacientes de mayor edad son mejores cumplidores. Bien es cierto también que con la edad disminuye la sensación de sed, y esta es una de las razones por las que es importante conseguir un gradiente negativo o neutro de sodio durante las sesiones de HD25-27, especialmente en personas jóvenes. Llama la atención que, a pesar de ser más jóvenes que aquellos en que se corrige la hiperhidratación, presenten similar LTI y albúmina. Por tanto, no se trata de pacientes mejor nutridos ni más comórbidos (índice de Charlson ajustado a la edad de 4,95 frente a 5,82), sino de pacientes no adherentes al tratamiento o a las recomendaciones, lo cual puede verse potenciado por el gradiente positivo de sodio intradiálisis.
Por otro lado, tenemos el subgrupo de diabéticos con un FTI elevado, portadores de fístula y con un mayor porcentaje de varones, en los que empleamos más ATH para lograr un adecuado control de la tensión arterial, pero también con un gradiente de sodio positivo durante la sesión de HD. Al igual que en trabajos anteriores, la diabetes se asocia a FTI elevado5, de igual modo que ser varón y diabético se ha asociado a elevadas ganancias interdiálisis8.
Encontrar mayor porcentaje de diabéticos entre el grupo de pacientes que no logra corregir la hiperhidratación (34,2 % frente a 27,1 %) probablemente se deba en parte a la presencia de neuropatía diabética y la mala tolerancia a la ultrafiltración que esta acarrea, así como a su elevado índice de Charlson. Esto también explicaría que en estas personas se emplee un gradiente tan positivo de sodio durante la sesión de HD.
Sin embargo, también son los diabéticos entre el grupo de pacientes persistentemente hiperhidratados los que emplean más ATH (54,84 frente a 47,49 unidades/mes), aunque muestran mayores cifras de tensión arterial sistólica (144,07 frente a 134,32 mmHg), lo cual puede atribuirse a un mayor grosor de la pared vascular4. Si bien es cierto que se trata de valores alejados de los 110 mmHg que se han visto asociados a mayor mortalidad en HD28.
Así pues, todo ello evidencia que el manejo hemodinámico o del sistema cardiovascular de los pacientes diabéticos es especialmente complejo y que emplear un gradiente positivo de sodio para mejorar la tolerancia hemodinámica a las sesiones de HD es un recurso frecuentemente empleado. Por ello, debemos conocer los efectos nocivos de un gradiente positivo de sodio para cualquier paciente, como son la sed, la ganancia interdiálisis25-27 y el aumento de ECW con el consiguiente ascenso de tensión arterial, pero también que la adaptación a la HD depende no solo del LD, sino también de otros factores como: el cumplimiento del paciente transgresor de sodio y/o agua25-27; las comorbilidades del paciente: cardiópatas, resistencias vasculares periféricas dañadas, consumo de medicación hipotensora o presencia de hipoalbuminemia12,29-31; y finalmente, de aspectos relacionados con la pauta de diálisis: técnica, baño, duración y frecuencia de las sesiones32-36.
Frente a este grupo que se mantiene hiperhidratado a pesar del seguimiento, tenemos a aquellos pacientes en los que sí logramos reducir la sobrehidratación a valores que según la literatura acarrean menor mortalidad (AWOH < 2,5 l o AvROH < 15 %). Vemos que este cambio se acompaña de un descenso estadísticamente significativo en la tensión arterial sistólica, diastólica y del consumo de ATH1. El efecto sobre la tensión arterial probablemente se deba a la actuación sobre su componente volumen-dependiente. En cuanto a la anemia, vemos que tras corregir la hiperhidratación se emplean menos factores estimulantes de la eritropoyesis para mantener la hemoglobina en valores óptimos37,38, lo cual conduce a un descenso significativo del IRE, así como del riesgo atribuido según algunos trabajos a dosis altas de agentes estimulantes de la eritropoyesis39. El resultado sobre el IRE podría deberse a la hemoconcentración y, quizá, al impacto de la hiperhidratación en el estado inflamatorio del paciente40, que pasaría a ser menor. Si bien es cierto que el cambio no se acompaña de una reducción estadísticamente significativa de otros marcadores inflamatorios como la PCR.
Por tanto, debemos tener presentes varios aspectos a la hora de controlar la sobrehidratación en los pacientes en HD. En primer lugar, llevar a cabo un diagnóstico/seguimiento periódico (mensual o bimensual) de esta, empleando métodos clínicos junto con nuevas herramientas complementarias más objetivas como el BCM; en segundo lugar, tratar específicamente la causa de la sobrehidratación (evitar la excesiva ingesta hídrica, lograr un buen control glucémico, reducir/ajustar adecuadamente el peso seco del paciente y preservar su función renal residual); y, finalmente, lograr una mejor tolerancia hemodinámica a las sesiones de HD individualizando la técnica dialítica, su duración, la tasa máxima de ultrafiltración horaria y por sesión, la temperatura del LD y su composición (sodio, potasio, calcio, bicarbonato)32-36, así como evitar en lo posible los AHT o ajustar el momento de administración a las características del enfermo7,16,41,42.
El buen control del estado hídrico de las personas en diálisis requiere una visión global del paciente y de su tratamiento (dialítico y medicamentoso). Se trata de un proceso complejo que debe formar parte de nuestra práctica clínica diaria43-47, con el fin de desprenderse del riesgo que conlleva la hiperhidratación, y también para lograr un mejor control de la presión arterial y de la anemia.
En conclusión, identificamos a aquellos pacientes en los que la corrección de la hiperhidratación resulta especialmente dificultosa y vemos que se trata de dos subgrupos de pacientes con características muy diferentes. Por un lado, varones diabéticos comórbidos que emplean gran número de ATH para lograr controlar la hipertensión pero a los que aplicamos un gradiente de sodio positivo muy elevado en HD, y por otro lado, jóvenes no diabéticos con elevado tiempo en HD y no adherentes al tratamiento o recomendaciones, lo cual podría verse favorecido por un gradiente positivo de sodio. En ambos subgrupos es especialmente conveniente añadir nuevas herramientas y estrategias a nuestra práctica diaria para el manejo óptimo de su sistema cardiovascular. Por otro lado, en aquellos pacientes en que se corrige la hiperhidratación, el cambio se acompaña de un descenso de la tensión arterial y del número de AHT, así como del IRE y del consumo de agentes estimulantes de la eritropoyesis.
Ahora queda pendiente demostrar en estudios prospectivos si una guía objetiva de la hiperhidratación puede conducir a la mejora de la supervivencia, así como seguir la evolución de los pacientes «deshidratados» en cuanto a morbimortalidad.
Agradecimientos
Queremos agradecer a todos los médicos de las clínicas Fresenius Medical Care España su participación en la inclusión y recogida de datos, sin los cuales este trabajo no se podría haber realizado.
Conflictos de interés
Los autores declaran los siguientes conflictos de interés potenciales:
Algunos de los autores son miembros del grupo científico ORD promovido por Fresenius Medical Care España.
Tabla 1. Características basales de los 2959 pacientes
Tabla 2. Estado hídrico basal de los 2959 pacientes. Comparación de la sobrehidratación media calculada por BCM (AWOH) y la sobrehidratación media según métodos clínicos (AvWg)
Tabla 3. Comparación de la sobrehidratación media calculada por BCM y la sobrehidratación media según métodos clínicos en los diferentes quintiles AWOH
Tabla 4. Características basales de los pacientes con AvROH en T0 mayor al 15 % agrupados según descienda o no la sobrehidratación tras seis meses de seguimiento con BCM
Tabla 5. Características basales de los pacientes que no corrigen su hiperhidratación en seis meses de seguimiento, agrupados en diabéticos y no diabéticos