El trasplante renal de donante vivo se considera un tratamiento establecido para la insuficiencia renal terminal y es aceptado por los diferentes foros de trasplante, tanto nacionales e internacionales, siempre que se garanticen la seguridad, la información, la motivación solidaria, el consentimiento libre y la ausencia de lucro. Seguridad: la nefrectomía de un donante vivo no es un tratamiento inocuo, por lo que deben tratarse de minimizar los riesgos con una buena valoración del estado de salud del donante y su situación psicosocial, de tal forma que los beneficios para donante y receptor superen a los riesgos que se asumen. Información y consentimiento: para se consideren aceptables desde el punto de vista ético, el donante debe ser capaz de firmar su consentimiento a la donación de forma libre tras entender la información suministrada, comprender los riesgos y beneficios que suponen la donación de órganos, las alternativas de tratamiento del receptor y las consecuencias reales a largo plazo. Ausencia de lucro: ofrecer o recibir dinero por un órgano o por cualquier otro tejido humano vulnera los principios de justicia e igualdad y supone un atentado a la dignidad individual, lo que es ética y legalmente inaceptable. Motivación: se trata de un aspecto ético fundamental y es importante que se realice una buena evaluación psicosocial para reconocer si la motivación es solidaria o no y, en otros términos, si existe algún tipo de coacción (p. ej., en el entorno familiar). No se debe plantear la donación en situaciones desesperadas y es importante conocer bien las relaciones intrafamiliares para descartar la ausencia de libertad de elección del donante. En estos casos se debe ofrecer una salida airosa al donante, sin faltar a la verdad, si éste quiere revocar su consentimiento. El papel de los Comités de ética asistencial (CEAS): en nuestro país, en virtud de la normativa que regula el trasplante renal de vivo, los CEAS deben participar en el proceso en todos los casos. Su labor consiste en elaborar un informe sobre la libre elección del donante. Para ello, el comité evaluará la documentación aportada por el responsable del programa de trasplante de vivo (o la persona que designe) y se entrevistará con el donante en caso de considerarlo necesario.
Living donor kidney transplantation is considered an established treatment for end-stage renal failure and is accepted in different transplant forums, nationally and internationally, while ensuring the safety of the donation, the information, the motivation and caring, the free consent and the absence profit. Safety: the living donor nephrectomy is not extent of risks so a good assessment of the donor's health status and psychosocial situation must be performed to evaluate if the benefits to donor and recipient outweigh the risks assumed. Information and Consent: to be considered ethically acceptable, the donor must be able to give his free consent to the donation after understanding the information provided, accepting the risks and benefits of organ donation, knowing the treatment alternatives for the recipient and the long-term consequences of his decision The absence of profit: offering or receiving money for an organ or other human tissue violates the principles of justice and equity and it is considered ethically and legally unacceptable Motivation: it is important to make a good psychosocial assessment to identify whether the motivation is altruistic or not and, in other terms, to detect any kind of coercion (ex, in the family). Living donation must not be offered in desperate family situations so it is important to assess family relationships to rule out the absence of freedom in donor's choice.The Role of Health Care Ethics Committees: there exists a normative in our country that regulates living donation and establishes that the hospital ethics committees should participate in the process of living donation in all cases. Their job is to assess the process and develop a report on the donor free consent to donation. The responsible person of the living transplant program should provide the documentation necessary to the committee. An interview with the potential donor can be required in some cases.
INTRODUCCIÓN
La licitud ética de la donación renal de vivo ha sido objeto de intensos debates a lo largo de la ya larga historia de los trasplantes. Pese a existir un consenso en cuanto a que el trasplante de vivo es el tratamiento de elección en la insuficiencia renal crónica terminal1, aspectos como la seguridad del donante, la motivación, la sospecha de abusos o el comercialismo rampante, han provocado que su desarrollo haya sido muy dispar en los países de nuestro entorno, cuando no directamente rechazado por los equipos trasplantadores. A pesar de esto, en la última década hemos asistido a un crecimiento espectacular de este tipo de donación, llegando a representar en la actualidad casi la mitad de todos los trasplantes renales que se realizan en el mundo. Es importante destacar que hay dos tipos de trasplantes de vivo, el que se basa en la solidaridad y el que se basa en el comercio, ambos coexisten y ambos entrañan riesgos para el donante, pero el primero asienta sobre valores nobles que la sociedad debe cultivar y el segundo los daña irremediablemente.
PRINCIPIOS ÉTICOS Y VALORES EN LA DONACIÓN DE VIVO
Numerosas Instituciones y Organismos públicos se han pronunciado sobre cuáles deben ser las condiciones de un sistema justo de donación y trasplante de órganos y tejidos procedentes de personas vivas2,3. En concreto, el Convenio Relativo a los Derechos Humanos y la Biomedicina estableció a finales de los noventa las siguientes normas:
La extracción de órganos o tejidos para trasplante sólo podrá efectuarse en un donante vivo en interés terapéutico del receptor y cuando no se disponga del órgano o del tejido apropiado de una persona fallecida, ni de un método terapéutico de eficacia comparable.
El consentimiento deberá ser expresa y específicamente otorgado, bien por escrito o ante una autoridad. El cuerpo humano y sus partes, como tales, no deberán ser objeto de lucro.
Ya en 1991 la 44.ª Asamblea Mundial de la Salud aprobó los Principios Rectores sobre Trasplante de Órganos Humanos, que tuvieron un impacto decisivo tanto en el desarrollo legislativo como en las prácticas y códigos profesionales de los Estados miembros. Más de 20 años después, en respuesta a los nuevos desafíos impuestos por la escasez de órganos y las cuestiones éticas conexas, han sido actualizados por la OMS en la 124.ª Reunión4. En relación con la donación de vivo establece:
Los adultos vivos podrán donar órganos de conformidad con la reglamentación nacional. En general, los donantes vivos deberán estar relacionados genética, legal o emocionalmente con los receptores.
La donación de personas vivas es aceptable si se obtiene el consentimiento informado y voluntario del donante, se le garantiza la atención profesional, el seguimiento se organiza debidamente y se aplican y supervisan escrupulosamente los criterios de selección de los donantes. Los donantes vivos deberán ser informados de los riesgos, beneficios y consecuencias probables de la donación de una manera completa y comprensible; deberán ser legalmente competentes y capaces de sopesar la información y actuar voluntariamente, y deberán estar libres de toda coacción o influencia indebida.
Más recientemente, ante los excelentes resultados del trasplante de vivo entre personas no relacionadas genéticamente y la cada vez más creciente demanda de órganos, el Comité de Ministros del Consejo de Europa en su Resolución CM/Res (2008)65, permite el trasplante renal de vivo entre personas no relacionadas genéticamente siempre que se respeten las condiciones ya enumeradas para la donación relacionada, se establezcan normas para evitar y prevenir el tráfico y compraventa de órganos y se fijen normas de acceso a este tipo de trasplantes para los no residentes en el país.
En estas recomendaciones encontramos implícitos todos los valores que deben estar garantizados en cualquier programa de donación de órganos y tejidos de vivo: seguridad, información, competencia, motivación solidaria, ausencia de coacción, ausencia de lucro y consentimiento libre, voluntario y expreso.
SEGURIDAD
La donación de vivo es un procedimiento terapéutico complejo en el que la responsabilidad de la acción no es sólo del sujeto que la solicita, sino que ésta es compartida por los profesionales que la realizan6, de manera que el médico debe valorar si la donación reúne los requisitos técnicos y éticos necesarios y si él mismo encuentra moralmente justificado participar en el procedimiento. El principal problema ético desde que en 1954 se realizó el primer trasplante renal de vivo con éxito entre gemelos idénticos ha sido determinar si es moralmente lícito someter a un sujeto sano a un procedimiento de riesgo, con el objetivo de salvar la vida o mejorar la salud de otro. El argumento fundamental en contra es que se vulnera el principio de «No Maleficencia», Primum non nocere: primero no hacer daño, incluso con el consentimiento del donante. Es evidente que prácticamente no existen intervenciones en la salud que estén exentas de riesgo, por lo que se trataría de minimizar los riesgos en el donante para que los beneficios para donante y receptor superen los riesgos. El estado de salud del donante, la situación clínica del receptor, la técnica quirúrgica empleada o la experiencia de los equipos influyen en las probabilidades de éxito del trasplante y son los factores a valorar para determinar la relación riesgo-beneficio del procedimiento y su justificación ética7.
Hoy día, la tasa de mortalidad por nefrectomía abierta en el donante es inferior al 0,03% y las expectativas y calidad de vida esperada son similares a las de la población general. Además, la introducción de técnicas quirúrgicas mínimamente invasivas (nefrectomía laparoscópica) ha disminuido la morbilidad peroperatoria, mejorado los resultados estéticos y acelerado la reincorporación del donante a las actividades de la vida cotidiana8, por esto es éticamente deseable que todos los programas acreditados de trasplante de vivo incorporen esta tecnología. Es evidente que los riesgos no deben ser muy importantes cuando un termómetro bastante sensible para valorar el riesgo, como es el comportamiento de las primas por los seguros de vida y salud que los donantes tienen contratados, no han registrado aumentos significativos con la donación9. Pero, en todo caso, los riesgos a los que va a ser sometido el donante deben ser los aceptados por la comunidad científica, independientemente de la relación que exista entre donante y receptor.
Durante años se ha mantenido la idea, siguiendo las directrices del Convenio de Oviedo, de que la donación de vivo debía ser planteada como un último recurso, es decir, una vez agotadas las posibilidades de un trasplante de cadáver o en ausencia de un tratamiento de eficacia comparable. Esta estrategia justificaría el escaso desarrollo alcanzado por la donación de vivo en nuestro país, que posee la mayor tasa mundial de trasplante de cadáver. Hoy sabemos que una prolongada estancia en diálisis disminuye las posibilidades de acceso a un trasplante y tiene un efecto negativo sobre la supervivencia del injerto y del receptor, mientras que el trasplante antes del inicio de la diálisis se asocia a una mayor supervivencia del injerto10. Además, el trasplante de vivo, incluso de donante no relacionado, compite ventajosamente con el procedente de cadáver, con una vida media de 16 frente a 10 años11.
La comunidad trasplantadora internacional reunida en el Foro de Amsterdam aceptó el trasplante renal de donante vivo como un procedimiento terapéutico adecuado, siempre que se sigan sus recomendaciones éticas, es decir, se minimicen las consecuencias físicas, psicológicas y sociales para el donante, se respete su autonomía y se realice un riguroso seguimiento de los resultados clínicos12.
INFORMACIÓN Y CONSENTIMIENTO
Como recoge el Protocolo Adicional al Convenio Relativo a los Derechos Humanos y la Biomedicina13, sólo podrá efectuarse la extracción de un órgano o de un tejido de un donante vivo después de que el donante competente haya dado su consentimiento de forma libre, consciente, informada y por escrito ante una instancia oficial, pudiendo retirar libremente su consentimiento en cualquier momento.
El consentimiento informado no es un hecho puntual y aislado en el que el donante estampa su firma sobre un documento, sino que se trata de un proceso gradual y compartido en el que todos los profesionales que interactúan de una manera u otra con el donante le van aportando información y responden a sus preguntas; finalmente, el médico responsable, tras evaluar los conocimientos adquiridos, la capacidad del donante para tomar la decisión y dar respuesta a todas las preguntas que le planteen, entrega el formulario escrito de consentimiento (anexo 1) para que el donante lo pueda leer con tranquilidad y tenga tiempo para meditar su decisión antes de firmar.
El formulario de consentimiento sirve como complemento a la información oral, como registro de que el proceso se ha realizado, como soporte legal y como expresión de las preferencias del donante14. El documento debe estar redactado con palabras sencillas, frases cortas, evitando expresiones probabilísticas numéricas y no debería ocupar más de 2 folios. El contenido debe incluir al menos una breve descripción del procedimiento, los riesgos de la intervención y los relacionados con sus circunstancias personales, las consecuencias importantes para su salud y un capítulo de declaraciones y firmas donde se pueden incluir condiciones particulares y cláusulas de revocación15.
Para que el proceso de consentimiento sea aceptable desde el punto de vista ético debe reunir, además, otros requisitos: todos los donantes potenciales deben demostrar su capacidad para entender la información suministrada, comprender los riesgos y beneficios que entraña para él la donación, los beneficios y alternativas de tratamiento en el receptor y las consecuencias reales a medio y largo plazo. Además, se debe establecer mediante una evaluación rigurosa cuál es su situación social, laboral y psicológica, su relación con el receptor, su motivación para donar y la ausencia de coacción. Esta evaluación psicosocial16 es la que condiciona la aceptación como donante (sobre todo en el caso de donantes no relacionados) y debe realizarse antes de iniciar los estudios clínicos con técnicas invasoras, para evitar someter al donante a riesgos innecesarios.
Para determinar que se trata de una decisión libre y voluntaria hay que demostrar la ausencia de coacción y esto no siempre es fácil. En el caso de donación relacionada, cuando un ser querido está sufriendo, es frecuente que el donante potencial lo viva como un deber ineludible o que sufra cierta presión por parte del resto de familiares; esto puede afectar a la libertad y voluntariedad de la decisión, por eso no se debe plantear la donación en situaciones desesperadas, hay que explorar en profundidad las relaciones intrafamiliares, hay que dar un tiempo para la reflexión y ofrecer una salida airosa al donante (sin faltar a la verdad), en el caso de que se vuelva atrás en la decisión17.
Otro aspecto ético fundamental es la motivación que impulsa la donación. No todas las motivaciones deben ser altruistas puras, la satisfacción de ayudar a aquel que sufre, el sentirlo como una obligación moral, el buscar una mejora en la autoestima al realizar una obra buena o el pensar que el receptor en su lugar hubiera actuado igual (reciprocidad) son motivaciones perfectamente aceptables. Algo más discutibles serían las donaciones por motivos religiosos, para limpiar sentimientos de culpa o cuando se producen interferencias familiares y se vive como una obligación. Y absolutamente rechazables cuando se entrevén motivos económicos, se busca un reconocimiento social, resolver problemas personales o cuando esconde presiones del receptor o de los profesionales a su cuidado18. Por ello es importante que la evaluación psicosocial sea realizada por profesionales con amplia experiencia en estos temas y que no formen parte de los equipos que participan directamente en el proceso de donación y trasplante.
La decisión de donar es un acto voluntario, libre, no exigible y al que nadie puede ser obligado. Es un acto heroico que ennoblece a la persona que lo realiza, del que todos debemos sentirnos orgullosos y que pone de relieve valores de una sociedad sana y solidaria. La donación entre extraños dirigida al receptor más necesitado de las listas de espera (Buen Samaritano) es éticamente aceptable y debe ser fomentada y socialmente reconocida, siempre que esté basada en motivaciones solidarias.
Determinar que el consentimiento ha sido otorgado de manera libre, voluntaria y desinteresada es el cometido fundamental que los Comités de Ética para la Asistencia Sanitaria (CEAS) tienen asignado en la donación de vivo.
LOS CEAS EN LA DONACIÓN DE VIVO
En nuestro país, en virtud de la normativa (Art. 9.2 del RD 2070/1999, de 30 de diciembre), los CEAS de los hospitales con programa de trasplante de vivo deben participar en el proceso. Pese a que el legislador ha sido especialmente ambiguo sobre el papel del Comité, especifica que debe ser consultado en todos los casos y que el Comité debe emitir un informe preceptivo no vinculante en el que se pronuncie sobre el libre consentimiento del donante (Art. 9.2, apartado. 1.c). Algunas interpretaciones de la norma consideran que, además, debe pronunciarse sobre las posibilidades de éxito del trasplante, pero dada la composición multidisciplinar de los CEAS19, difícilmente podrán dar una opinión fundamentada sobre una cuestión tan técnica, que debería ser asumida por la Comisión de Trasplante o por los propios profesionales que sientan la indicación.
Otro aspecto que ha generado cierto debate es la metodología usada por el Comité para recabar la información que le permita emitir su informe. Como no podría ser de otra manera, existe una absoluta autonomía y cada Comité es libre para diseñar su propia estrategia. Algunos Comités obtienen la información de los profesionales que intervienen en las diferentes evaluaciones o de los documentos aportados por ellos, otros mediante entrevistas al donante o a donante y receptor y también los hay que utilizan una combinación de todas ellas. Nadie ha demostrado qué estrategia es la mejor, lo importante es que el procedimiento esté protocolizado y consensuado con los equipos de trasplante, de forma que permita dar una respuesta rápida y garantice que el consentimiento del donante satisface todos los requisitos éticos y legales.
Procedimiento
El proceso comienza cuando un miembro del equipo o el Coordinador de Trasplantes se pone en contacto con la secretaría del Comité y le informa de la existencia de casos para evaluar y la urgencia. El secretario convoca al Comité y debe recibir la documentación pactada con el equipo de trasplante en el tiempo acordado, normalmente debe estar disponible con 48 horas de antelación a la fecha de reunión del Comité para que pueda ser consultada por los miembros. Al tratarse de una información confidencial no se puede divulgar y sólo puede ser consultada por los miembros del CEAS en la secretaría del Comité.
La documentación puede variar de unos centros a otros, pero al menos debería incluir los siguientes documentos:
- Solicitud de evaluación dirigida al Presidente del CEAS.
- Informe clínico de donante realizado por un médico distinto de los que participen en el proceso de extracción y trasplante y en el que se acredite que el paciente ha sido informado de los riesgos, consecuencias, repercusión sobre su vida y resultados previsibles en el receptor.
- Informe/evaluación psicológica realizada por un profesional con experiencia.
- Valoración sociolaboral por un trabajador social.
- Consentimiento informado firmado por el donante.
- Informe clínico del receptor.
- Consentimiento informado firmado por el receptor.
- Informe de Coordinación de Trasplante donde manifieste su opinión favorable o desfavorable a la práctica de la intervención.
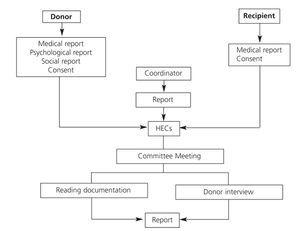
Para garantizar que se trata de un consentimiento válido, es recomendable que el CEAS realice su evaluación una vez que los estudios clínicos se han completado, otros donantes potenciales en estudio ya están descartados y el donante es consciente de que él es el único candidato. De forma excepcional, cuando se trata de un sólo donante y la urgencia clínica lo demanda, se puede adelantar la evaluación del CEAS aunque queden estudios por realizar, en un intento de facilitar el proceso y actuar en el mejor beneficio del receptor (figura 1).
Evaluación
Pese a la existencia de otras metodologías igualmente útiles, nos vamos a referir a aquella que combina la información contenida en la documentación, con la información obtenida mediante una entrevista semiestructurada al donante.
Aunque cada Comité diseñará su propia estrategia, la entrevista con el donante la puede realizar el Comité en sesión ordinaria o mediante una subcomisión creada al efecto, que se reúne tras una convocatoria extraordinaria. Es recomendable, en el caso de la subcomisión, que tenga al menos cuatro miembros y que su composición sea representativa del CEAS.
Tras presentar al donante los miembros del Comité y explicarle brevemente los objetivos de la reunión, se establecerá una conversación distendida sobre aspectos relacionados con la donación. Mediante preguntas abiertas (anexo 220) se irá pasando revista a aspectos relacionados con la información que se le ha suministrado, el proceso de consentimiento, la motivación para donar, el proceso de toma de decisión, aspectos sociales, laborales, económicos relacionados con la donación y se le informará de la posibilidad de revocar el consentimiento sin ninguna consecuencia para él.
Finalmente, el CEAS debe emitir un informe en el plazo acordado que incluya la filiación, la documentación que se ha utilizado, la capacidad del donante para la toma de decisión, el grado de satisfacción con la información recibida, la ausencia de coacción, la libertad y voluntariedad de la acción y unas conclusiones en las que de forma razonada se establezca la opinión favorable o desfavorable del Comité.
AUSENCIA DE LUCRO
En la última década la donación renal de vivo procedente de donantes relacionados y no relacionados se ha duplicado; sólo durante el año 2006 se realizaron 27.000 trasplantes renales (datos de 69 países de los 90 que realizan trasplante de vivo), lo que representa el 39% de todos los trasplantes renales realizados21. Según datos de la Organización Mundial de la Salud, de los más de 63.000 trasplantes de riñón realizados anualmente en el mundo, aproximadamente el 10% esconden pagos a donantes vivos no relacionados.
Pese a la existencia de argumentos favorables para la creación de un mercado regulado de órganos no vitales como son: controlar el tráfico de órganos, establecer un sistema justo de distribución, aportar seguridad al donante y conseguir por tanto reducir la escasez de órganos, la realidad es que la donación de vivo no relacionada y recompensada explota la pobreza y obtiene unos siniestros resultados. En países donde no existe legislación que lo prohíba, este tipo de trasplante es el único que se ha desarrollado, lo que demuestra que el objetivo no es la salud sino el dinero. Las poblaciones más vulnerables, como personas necesitadas, con escasa formación, analfabetos, inmigrantes indocumentados, refugiados o prisioneros, son la fuente de órganos para los turistas ricos. Centros sanitarios, cirujanos e intermediarios financieros sin escrúpulos se justifican diciendo que es la manera de disminuir las listas de espera, pero la realidad es que sólo acceden los ricos y no los ciudadanos que lo necesitan del propio país22. Estos procedimientos dañan irremisiblemente algunos de los valores más consistentes de nuestra sociedad como la vida, la salud o la libertad, que no pueden estar sujetos a compraventa. Ofrecer y recibir dinero por un órgano o por cualquier tejido del cuerpo humano vulnera, además, los principios de justicia e igualdad y supone un atentado a la dignidad individual (las personas tienen dignidad y no precio), por lo que es éticamente inaceptable23.
Recientemente, ante el creciente problema de la venta de órganos, el turismo de trasplante y el tráfico con donantes de órganos, la Sociedad de Trasplantes (TTS) y la Sociedad Internacional de Nefrología (ISN) se han pronunciado al respecto en la Declaración de Estambul24. En la Declaración se exhorta a los países a que legislen y prohíban las prácticas poco éticas, faciliten la atención a los ciudadanos que han sido víctimas del tráfico de órganos, pongan a punto controles que eviten la explotación de sus ciudadanos y desarrollen procedimientos que consigan la autosuficiencia en donación de órganos. Asimismo, recomiendan que se cancelen las Sociedades científicas cuyos miembros no se adhieran a la declaración, no se acepte a estos profesionales como miembros, la industria no colabore ni financie sus iniciativas y las revistas científicas no acepten sus publicaciones.
Figura 1. Algorithm of the candidate¿s ethical evaluation for kidney donation
10687_18107_10184_es_10687_18435_10184_es_10687_f1.doc
Figura 1. Algoritmo de valoración ética del candidato para donación de riñón.
10687_18107_10185_es_10687_18435_10185_es_10687_anexo2.doc
Anexo 2. Checklist para las entrevistas con donantes de riñón de vivo
10687_18107_10186_es_10687_108_10186_es_10687_18435_10186_es_10687_anexo1.doc
Anexo 1. Modelo de consentimiento informado