Los aneurismas de la arteria humeral (AAH) son una entidad poco frecuente, generalmente secundarios a traumatismos, infecciones o a enfermedades del tejido conjuntivo1,2. También se han descrito en el contexto de fistulas arteriovenosas (FAV) para hemodiálisis; la mayoría son seudoaneurismas anastomóticos o de origen venoso, siendo escasos los aneurismas arteriales degenerativos verdaderos. Presentamos 2 casos de AAH verdaderos:
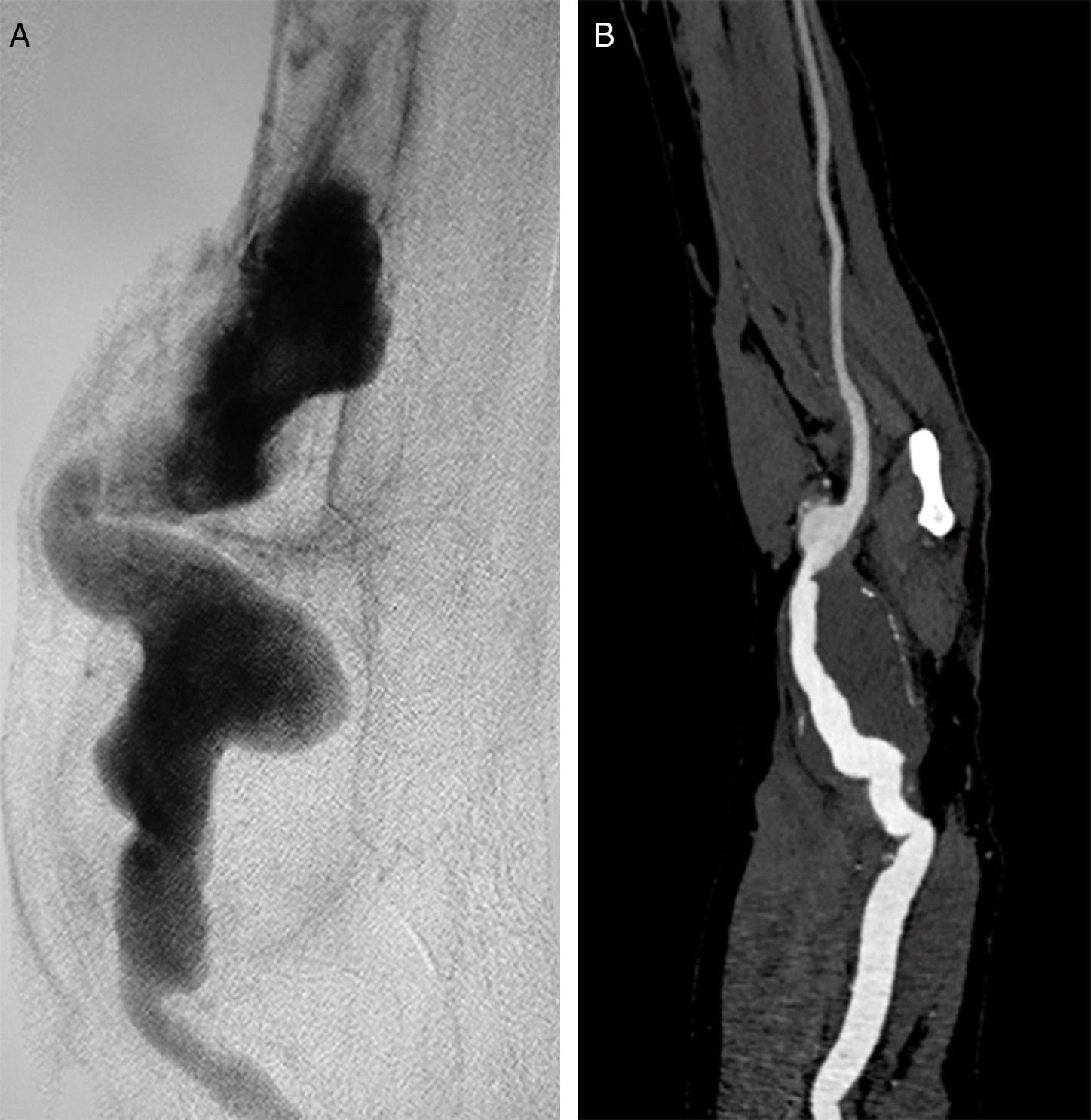
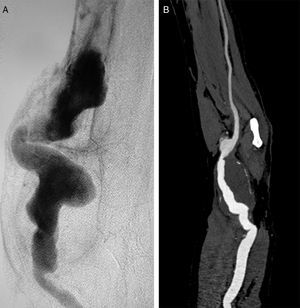
Caso 1Varón de 44 años que inició hemodiálisis a los 20 años (1978) a través de una FAV radiocefálica izquierda por una glomerulonefritis rápidamente progresiva. Durante el transcurso de su enfermedad recibió 2 trasplantes renales. En 1996 se realizó una nueva FAV radiocefálica en la extremidad contralateral por trombosis de la previa. En el 2003 se detectó un AAH verdadero asintomático de 6cm de diámetro, confirmado mediante arteriografía. Se practicó resección aneurismática e interposición de la vena safena interna invertida extraída del miembro inferior izquierdo. Dos años más tarde se detectó una dilatación aneurismática de 4,5cm del injerto venoso (fig. 1A), reparado mediante interposición de prótesis de PTFE. Durante el seguimiento no se detectaron otras complicaciones, siendo exitus en el 2009 por un carcinoma renal metastásico de células claras.
Caso 2Varón de 55 años, exfumador y con hipertensión arterial mal controlada, que inició hemodiálisis a los 40 años (2000) a través de una FAV radiocefálica izquierda por una nefroangioesclerosis maligna, recibiendo un trasplante renal en 2001. Como otros antecedentes, destacaba un aneurisma poplíteo en miembro inferior derecho, intervenido mediante bypass fémoro-poplíteo de vena safena invertida, que precisó amputación supracondílea por trombosis aguda del mismo. En 2007 se cerró la FAV por degeneración aneurismática venosa. En 2015 se diagnosticó un AAH verdadero asintomático de 4,5cm de diámetro mediante ecografía Doppler, confirmado mediante angiotomografía axial computarizada con contraste (angio-TC) (fig. 1B). Se practicó resección aneurismática e interposición de vena basílica homolateral invertida. A los 6 meses de seguimiento, el bypass se mantiene permeable y sin complicaciones.
Los AAH se han descrito en el contexto de FAV para hemodiálisis, aunque la mayoría de estos son seudoaneurismas anastomóticos o venosos. Los aneurismas verdaderos degenerativos son muy escasos, presentando una incidencia estimada del 0,17%1. Los AAH verdaderos se relacionan más frecuentemente con FAV radiocefálicas (60%), seguidas de las braquiocefálicas (36%) y aparecen generalmente 7-19 años tras su creación3. A diferencia de los aneurismas aórticos, femorales y poplíteos, los AAH no parecen estar asociados con aneurismas sincrónicos en otras localizaciones2. Todo ello sugiere un origen etiopatogénico diferente al resto de aneurismas degenerativos verdaderos.
Se han descrito varios mecanismos que causan un aumento significativo del diámetro arterial tras la creación de una FAV; por un lado el aumento del flujo sanguíneo intraarterial genera fisuras en las fibras elásticas en la lámina interna predisponiendo a la degeneración aneurismática y, por otro lado, el incremento de la tensión ejercida sobre la pared aumenta la liberación de factores endoteliales, como el óxido nítrico1,4,5. Estos mecanismos no se previenen ni se evitan con el cierre o la trombosis de la FAV3. El trasplante renal se ha asociado con la progresión aneurismática arterial proximal a la FAV y el tratamiento con esteroides e inmunosupresores también se ha visto relacionado con un aumento de la incidencia de los AAH4,6,7. Los 2 casos aquí presentados eran pacientes trasplantados renales, que recibieron tratamiento inmunosupresor durante más de 10 años y que desarrollaron el AAH a los 15 y a los 25 años tras la creación de la FAV, respectivamente.
Su manifestación clínica más frecuente es en forma de masa pulsátil asintomática, aunque pueden causar dolor y parestesias por compresión local. Se ha observado embolización distal en un 28-30%, el resto de presentaciones isquémicas son inusuales y la rotura es extremadamente infrecuente3,8,9. El test diagnóstico inicial es la ecografía Doppler color, aunque la angio-TC es la técnica más comúnmente utilizada para la planificación quirúrgica10.
Debido a su escasa frecuencia, las indicaciones terapéuticas suelen basarse en las aceptadas para los aneurismas poplíteos. En general, el tratamiento quirúrgico está indicado en AAH asintomáticos a partir de 3cm. En aquellos entre 2-3cm se recomienda cirugía cuando presentan sintomatología compresiva o de embolización distal8. El tratamiento de primera línea suele ser la resección aneurismática manteniendo la continuidad arterial mediante sutura directa si es posible. Si se requiere revascularización es preferible la utilización de injertos autólogos; en caso de no disponer de ellos, se utilizaría injertos protésicos o aloinjeros3,8–10. En una revisión sistemática publicada en 2015, con 12 artículos seleccionables y 23 casos descritos en total, la permeabilidad media fue de 12 meses (1-38 meses) tras interposición de autoinjertos y de 6 meses (1-48 meses) tras interposición de PTFE10.
Aunque el seguimiento sistemático ecográfico en pacientes portadores de una FAV no está recomendado, probablemente porque no es coste-efectivo, sería razonable la realización de una exploración física de la FAV en las consultas de seguimiento o bien en las sesiones de hemodiálisis, teniendo en cuenta esta posible complicación9. Ante la sospecha de degeneración aneurismática de la FAV sería recomendable solicitar un control ecográfico reglado, con vistas a identificarla precozmente y evitar las posibles complicaciones tromboembólicas y/o compresivas.