Fundamento y objetivo: Describir un caso atípico de trombosis relacionado con síndrome del cascanueces y lupus eritematoso sistémico. Paciente y método: Mujer joven con lupus eritematoso sistémico que debutó con afectación renal y trombosis de la vena renal izquierda, con la coincidencia de un síndrome del cascanueces. Resultados: Se expone ampliamente el caso de una paciente de 28 años con síndrome del cascanueces, nefropatía lúpica y síndrome antifosfolipídico, que desarrolló una trombosis específica de la vena renal izquierda. Se describen los estudios analíticos, de imagen y anatomopatológicos que permitieron establecer el diagnóstico y relacionar dichas patologías desde un punto de vista fisiopatológico. Conclusión: El síndrome del cascanueces podría favorecer la localización específica de trombosis en la vena renal izquierda en pacientes con lupus eritematoso sistémico y síndrome antifosfolipídico.
INTRODUCCIÓN
El síndrome del cascanueces (SCN) es debido a la compresión de la vena renal izquierda entre la arteria mesentérica superior y la aorta, es poco frecuente, normalmente asintomático, y causa rara de hematuria y con menor frecuencia de proteinuria recurrente en jóvenes1. Puede ocasionar síntomas congestivos pelvianos por incremento de presión a nivel de la vena renal izquierda que se transmite de modo retrógrado por la vena gonadal del mismo lado. En la literatura, no hay casos publicados con evidencia de fenómenos trombóticos secundarios al SCN ni asociación con enfermedades autoinmunes que puedan afectar al riñón, como es el caso del lupus eritematoso sistémico (LES).
PRESENTACIÓN DEL CASO
Presentamos el caso de una mujer de 28 años, sin alergias conocidas ni antecedentes familiares de interés, fumadora desde los 14 años y consumidora ocasional de marihuana y cocaína. Había presentado cuatro abortos espontáneos previos y refería cuadro de poliartritis migratoria en los últimos dos años. En 2010 fue estudiada ambulatoriamente con determinación de anticuerpos antinucleares positivos y anticoagulante lúpico negativo, pero no se realizaron más estudios por pérdida de seguimiento.
Consultó a urgencias de un hospital comarcal por cuadro de cefalea, dolor lumbar de inicio súbito e hipertensión arterial, con tensiones sistólicas máximas de 200 mmHg, proteinuria inicial de 2,7 g/día, función renal normal y sedimento de orina sin actividad. Las catecolaminas y las metanefrinas en orina fueron normales. Se realizó una angio-resonancia inicial que sugirió trombosis de la vena cava inferior. Se inició tratamiento antihipertensivo y anticoagulante, y fue enviada a nuestro centro para completar el estudio. Durante el ingreso se confirmó la presencia de síndrome nefrótico biológico (proteinuria de 5,5 g/24 h, hipoalbuminemia de 2,2 mg/dl, hipercolesterolemia de 404 mg/dl). Se reinterrogó a la paciente en busca de manifestaciones de enfermedad sistémica y manifestó haber presentado episodios de eritema malar los dos años previos, acrocianosis ocasionales, úlceras orales de repetición y artralgias migratorias de grandes y pequeñas articulaciones. A la exploración destacaba un índice de masa corporal de 14, fondo de ojo normal, ausencia de edemas, auscultación cardiorrespiratoria sin hallazgos patológicos, y tampoco presentaba lesiones en la piel ni las mucosas, ni signos de artritis o síndrome seco. Había remitido el dolor lumbar y la cefalea, por lo que se encontraba asintomática.
En la analítica general solo destacaba una anemia normocítica normocrómica, Coombs directo positivo y alargamiento del tiempo de cefalina, así como función renal normal. El estudio inmunológico mostró ANA positivos (IFI 1280 u arb), anti-DNA indeterminado (EIA 21 U/ml), anti-Sm positivos (16 U/ml), Ac anti-RNP positivos (> 600 U/ml), con complemento (C3 y C4) normal. El resto fue negativo. El estudio de trombofilia confirmó la presencia de anticuerpos antifosfolipídicos (anticoagulante lúpico positivo y Ac anticardiolipina normal) y la ausencia de mutaciones genéticas.
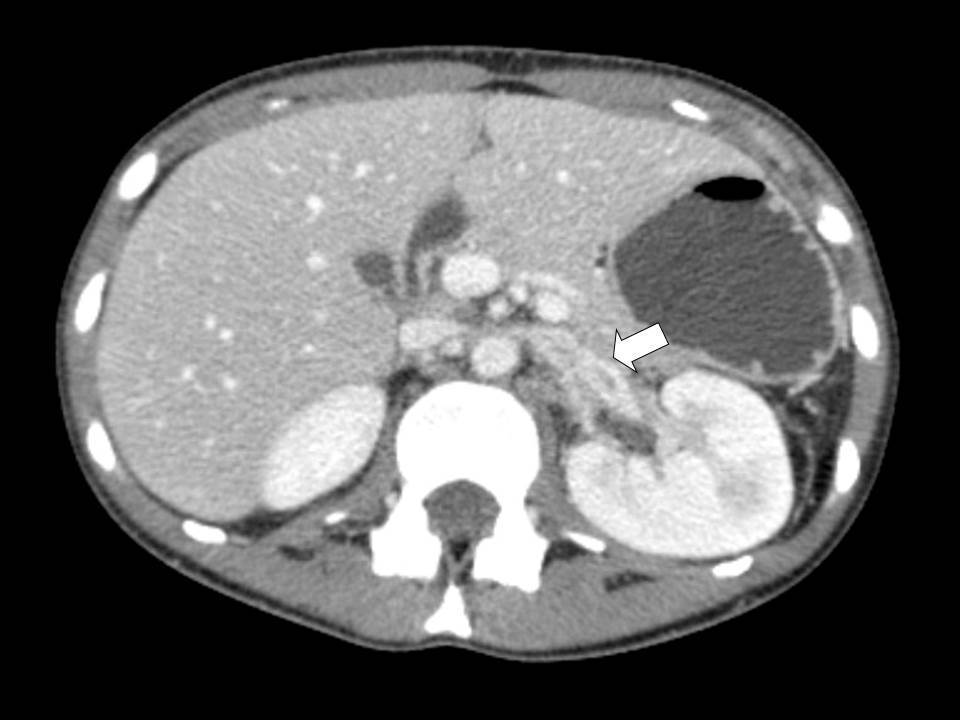
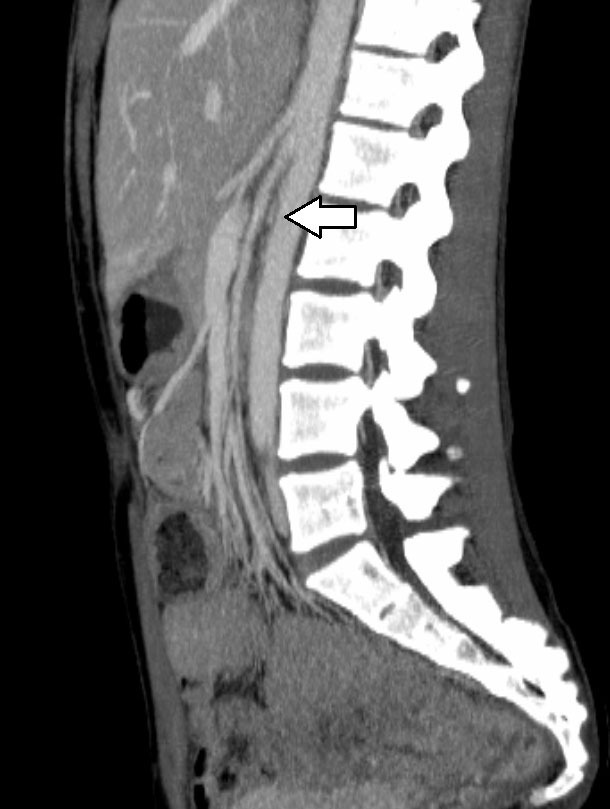
Se practicó una angio-tomografía computarizada, que ya no demostró la presencia de trombosis de la vena cava inferior, pero sí trombosis de la vena renal y la vena ovárica izquierda (figura 1), así como una estenosis de la vena renal izquierda en su paso entre la aorta y la arteria mesentérica superior, compatible con un SCN (figura 2).
Se diagnosticó de LES y síndrome antifosfolipídico secundario, y se procedió a la práctica de biopsia renal, que confirmó la existencia de una nefropatía lúpica membranosa, sin presencia de microangiopatía trombótica. Cabe destacar que la biopsia se realizó en el riñón sano (derecho), para minimizar los efectos de la trombosis sobre el resultado.
DISCUSIÓN
El SCN es una patología que se ha asociado de forma infrecuente con proteinuria ortostática recurrente en jóvenes; sin embargo, no suele sobrepasar los 2 g/24 horas. Esta alteración anatómica es causa de hematuria macro o microscópica secundaria, dada por una congestión venosa del sistema colector izquierdo. Además puede cursar con varicocele izquierdo y varices lumbares, ocasionando también síntomas congestivos pelvianos (dolor pélvico crónico, dispareunia, disuria y dismenorrea). Los individuos con ptosis renal, escasa grasa perirrenal, lordosis lumbar acentuada y en el tercer trimestre del embarazo presentan una predisposición anatómica y pueden padecer ese síndrome1.
En la literatura hay algunos casos publicados de proteinuria importante cuya etiología es la existencia de un SCN; sin embargo, suelen ser muy sintomáticos y acompañados de macrohematuria2 (que nuestra paciente nunca presentó). No hay casos comunicados de asociación de trombosis con el SCN.
Los pacientes con SN de cualquier causa tienen ocho veces aumentado el riesgo de padecer trombosis en comparación con la población general, estando más asociado a nefropatía membranosa (prevalencia del 20-60 %)3-7. El riesgo parece estar particularmente incrementado con concentraciones de albúmina menor o igual a 2 g/dl3,4,8,9.
No obstante, raramente los pacientes con NL desarrollan trombosis de la vena renal en ausencia de anticuerpos antifosfolipídicos. Si este fuera el caso, estaría más relacionado con el síndrome nefrótico, el cual puede tener diferentes mecanismos para facilitar los fenómenos trombóticos, entre los que destaca la activación y la agregación plaquetaria, la elevación del factor VIII y de los valores de fibrinógeno, la hipoalbuminemia, y la deficiencia de antitrombina y del inhibidor del activador del plasminógeno tipo 110.
CONCLUSIÓN
En este caso, las condiciones clínicas que han generado la presencia de una trombosis en la vena renal izquierda son el LES y el síndrome antifosfolipídico. Sin embargo, el SCN ha favorecido que la trombosis se reflejase específicamente en este territorio.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Trombosis de la vena renal izquierda y compresión de esta durante su paso entre la aorta y la mesentérica superior compatible con síndrome del cascanueces.
Figura 2. Vista sagital. Se observa compresión de la vena renal izquierda entre la aorta y la arteria mesentérica superior.