En los últimos años ha habido una reclasificación de las nefropatías tubulointersticiales de base genética. Los antiguos conceptos de nefronoptisis o enfermedad quística medular han sido reordenados con base en el hallazgo de nuevos genes. Las guías KDIGO del 2015 proponen una unificación de terminología, unos criterios diagnósticos y de seguimiento. Hasta el momento se han descrito 4genes causantes de la nefropatía tubulointersticial autosómica dominante: MUC1, UMOD, HNF1B y REN. Aunque la mutación en cada uno de los genes produce unos rasgos diferenciales en la forma de presentación, todas las formas tienen en común el progresivo daño túbulo-intersticial y la fibrosis renal. En este artículo, se pretende una revisión de las guías, de la literatura y ofrecer unas recomendaciones prácticas para el manejo de esta enfermedad.
In recent years there has been a reclassification of hereditary tubulointerstitial renal diseases. The old concepts of nephronoptisis or medullary cystic disease have been reordered based on the discovery of new genes. The 2015 KDIGO guidelines proposed a unification of terminology, diagnostic criteria and monitoring. So far 4genes causing autosomal dominant tubulointerstitial kidney disease have been described: MUC1, UMOD, HNF1B and REN. Although the mutation in each of them causes distinctive features in how they present, all have in common the progressive tubulointerstitial damage and renal fibrosis. In this article, we present a review of the guidelines and the literature, and some practical recommendations for dealing with this disease.
Con el término de nefropatías intersticiales se denominan aquellas enfermedades que afectan de forma predominante al intersticio renal, aunque también se pueden encontrar dañados, en mayor o menor medida, todos los elementos integrantes del parénquima renal (glomérulos, túbulos y vasos). Dado que las células del túbulo renal suelen estar dañadas, algunos autores prefieren el término de nefropatías tubulointersticiales1. El daño tubulointersticial está claramente relacionado con la progresión de la enfermedad renal2.
Dentro de las nefropatías tubulointersticiales, se conocen formas familiares con un perfil clínico muy heterogéneo, incluso dentro de la misma familia3. Dado que en varias familias se constataba la presencia de quistes corticomedulares y que se diferenciaban claramente por la edad de comienzo, se acuñó el concepto de «complejo nefronoptisis-enfermedad quística medular»4,5. Nefronoptisis define las formas infantiles con herencia autosómica recesiva, y los genes inicialmente descritos fueron NPHP1 (proteína nefroquistina) e INVS (proteína inversina)6,7; se han descrito actualmente hasta 19 genes causantes de distintas formas de nefronoptisis7. El término enfermedad quística medular se aplicó a las formas adultas con herencia autosómica dominante, y el primer gen identificado fue el UMOD (proteína uromodulina)8,9.
El mayor conocimiento de los genes implicados y la presencia muy inconstante de quistes han determinado la evolución de estos conceptos. Se espera que con ello vayamos delimitando mejor el perfil clínico de esta entidad, de presentación anodina y de evolución variable10.
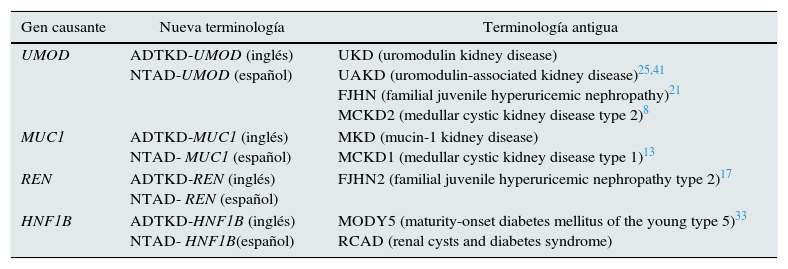
TerminologíaEl término nefropatía tubulointersticial autosómica dominante (NTAD) ha sido recientemente establecido por las guías KDIGO utilizando la sigla en inglés ADTKD11. Previamente a este consenso, la nomenclatura era muy variada, con las confusiones clínicas que ello implica10 (tabla 1).
Unificación de la terminología
| Gen causante | Nueva terminología | Terminología antigua |
|---|---|---|
| UMOD | ADTKD-UMOD (inglés) NTAD-UMOD (español) | UKD (uromodulin kidney disease) UAKD (uromodulin-associated kidney disease)25,41 FJHN (familial juvenile hyperuricemic nephropathy)21 MCKD2 (medullar cystic kidney disease type 2)8 |
| MUC1 | ADTKD-MUC1 (inglés) NTAD- MUC1 (español) | MKD (mucin-1 kidney disease) MCKD1 (medullar cystic kidney disease type 1)13 |
| REN | ADTKD-REN (inglés) NTAD- REN (español) | FJHN2 (familial juvenile hyperuricemic nephropathy type 2)17 |
| HNF1B | ADTKD-HNF1B (inglés) NTAD- HNF1B(español) | MODY5 (maturity-onset diabetes mellitus of the young type 5)33 RCAD (renal cysts and diabetes syndrome) |
ADTKD: autosomal dominant tubulointerstitial kidney disease; NTAD: nefropatía tubulointersticial autosómica dominante.
El grupo de trabajo de las guías KDIGO decidieron unificar terminologías y características clínicas de estas enfermedades renales hereditarias11 raras, que tienen en común la fibrosis tubulointersticial y la progresión lenta a enfermedad renal crónica terminal (ERCT)1,12. Las ventajas de la nueva terminología son:
- •
Refleja que se trata de enfermedades de origen genético con un patrón de herencia autosómico dominante. Esto conlleva la separación del resto de las nefropatías tubulointersticiales crónicas de carácter adquirido, así como del grupo de las nefronoptisis (patrón de herencia autosómico recesivo).
- •
Resume las características clínicas de la enfermedad causada por mutaciones en 4 genes diferentes.
- •
Permite la sospecha clínica en ausencia o antes de objetivar lesiones histológicas o genéticas.
- •
Permite diferenciarlas de otras enfermedades autosómicas dominantes de origen tubular (como es la poliquistosis renal autosómica dominante o la acidosis tubular distal).
- •
Evita terminologías previas que podrían causar confusión, sobre todo las que incluyen los términos «enfermedades quísticas» o «quistes medulares».
- •
Es una terminología simple y fácil.
La penetrancia es muy alta, cercana al 100% en los pacientes longevos; sin embargo, la severidad y la edad de aparición varían mucho tanto en el ámbito interfamiliar como en el intrafamiliar, y dependiendo del gen mutado11,13.
La enfermedad renal es de lenta evolución y la edad de llegada a ERCT es muy variable: puede oscilar entre los 25 y los 70 años en pacientes con mutación en el gen UMOD3,14,15. La tasa de declive del filtrado glomerular es muy variable también en función del gen mutado, pero suele tratarse de una insuficiencia renal de lenta evolución3,13,16.
Los signos y síntomas acompañantes son muy inespecíficos.
- •
La proteinuria es negativa o es de poca cuantía (<1g/día)3,13,16.
- •
El sedimento urinario suele ser normal o, excepcionalmente, con microhematuria3,13,16.
- •
El tamaño renal es normal y se reduce a medida que progresa la enfermedad. Los quistes renales, preferentemente corticomedulares, son relativamentes frecuentes pero inconstantes y suelen encontrarse en fases avanzadas de la enfermedad3,13,16.
- •
En los pacientes con mutación en el gen UMOD se han reportado edades de aparición de la hiperuricemia muy variables, desde los 3 hasta los 51 años3,14.
- •
La hipertensión es un hallazgo habitual, pero no aparece precozmente ni suele ser grave11.
- •
La anemia suele ser precoz y desproporcionada al grado de insuficiencia renal; es más grave cuando la enfermedad está causada por mutación en el gen REN17.
A pesar de tratarse de una afectación tubulointersticial, las anomalías funcionales tubulares no son características: solo se han descrito defectos en la concentración de la orina o defectos en la reabsorción de ácido úrico en el túbulo proximal, con relación a las mutaciones de UMOD fundamentalmente. En estudios experimentales se han objetivado otros transportadores catiónicos dañados, pero no hay evidencias claras en la repercusión clínica de los pacientes18–20.
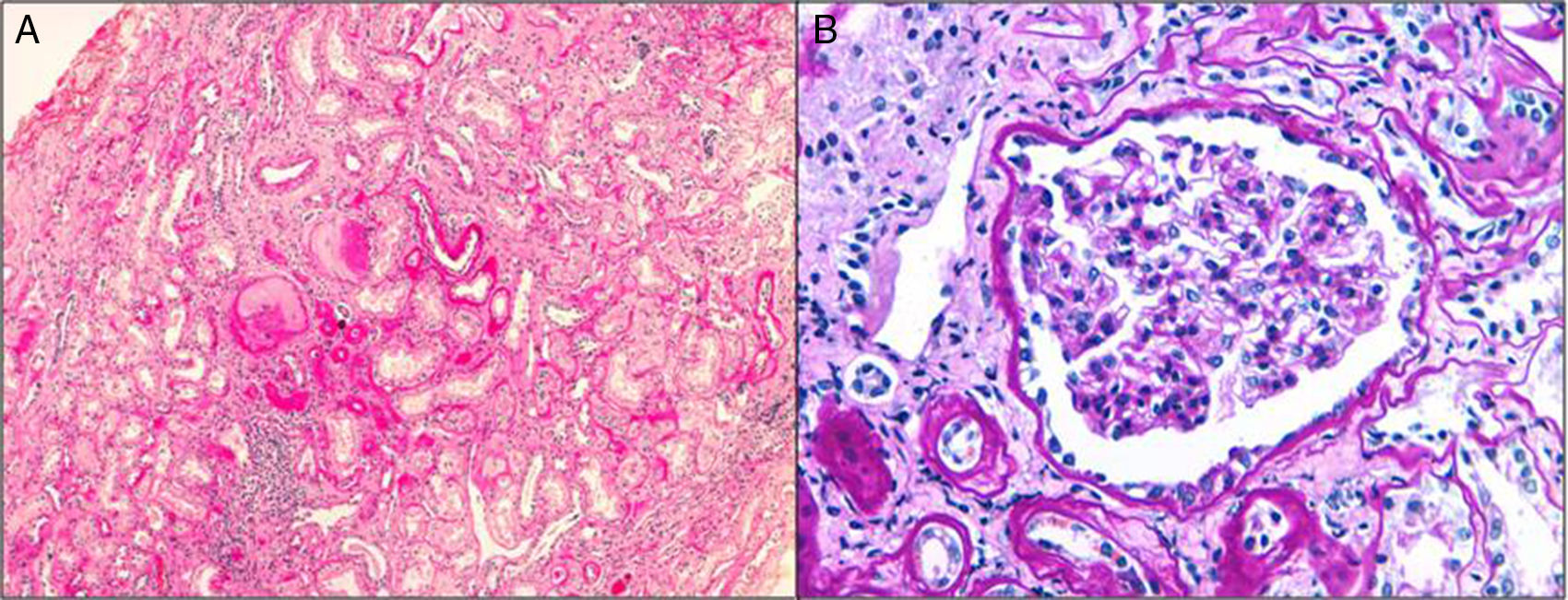
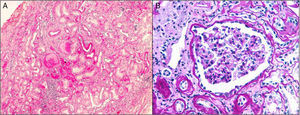
Patrón histológicoDebido a su poca expresividad clínica y lenta evolución, el diagnóstico por biopsia renal es infrecuente. Tienen en común la fibrosis intersticial con la atrofia tubular y los glomérulos normales (fig. 1). Es frecuente la pérdida progresiva de la membrana basal glomerular y puede observarse dilatación tubular y microquistes tubulares3,13,16,21,22. La inmunofluorescencia es negativa. La microscopia electrónica no suele aportar mucho al diagnóstico diferencial, aunque puede observarse acumulación de la uromodulina mutante en el retículo endoplásmico de las células de la rama ascendente gruesa del asa de Henle23.
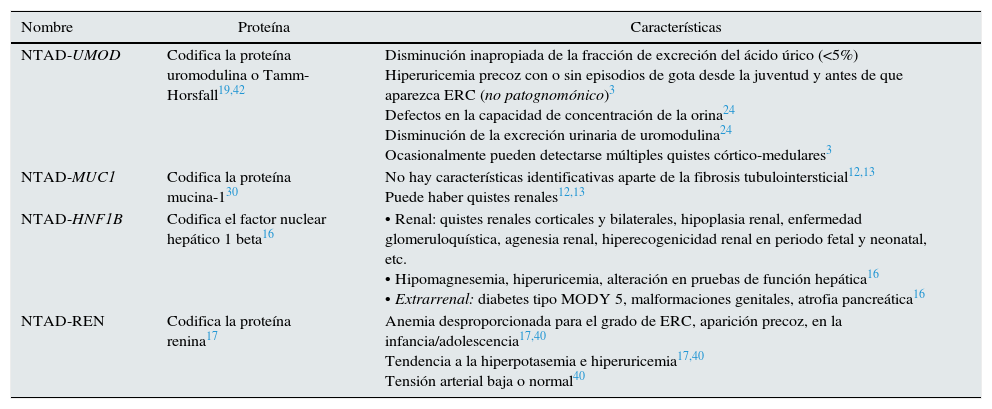
Defectos genéticos y presentación clínicaHasta la fecha se han descrito 4 genes causantes (tabla 2). Aunque el porcentaje de NTAD causada por mutaciones en cada uno de estos genes no está claramente definido, parece que las mutaciones en UMOD y en MUC1 darían lugar a un mayor porcentaje de casos de NTAD que los causados por mutaciones en los genes REN o HNF1b11.
Características de las diferentes NTAD
| Nombre | Proteína | Características |
|---|---|---|
| NTAD-UMOD | Codifica la proteína uromodulina o Tamm-Horsfall19,42 | Disminución inapropiada de la fracción de excreción del ácido úrico (<5%) Hiperuricemia precoz con o sin episodios de gota desde la juventud y antes de que aparezca ERC (no patognomónico)3 Defectos en la capacidad de concentración de la orina24 Disminución de la excreción urinaria de uromodulina24 Ocasionalmente pueden detectarse múltiples quistes córtico-medulares3 |
| NTAD-MUC1 | Codifica la proteína mucina-130 | No hay características identificativas aparte de la fibrosis tubulointersticial12,13 Puede haber quistes renales12,13 |
| NTAD-HNF1B | Codifica el factor nuclear hepático 1 beta16 | • Renal: quistes renales corticales y bilaterales, hipoplasia renal, enfermedad glomeruloquística, agenesia renal, hiperecogenicidad renal en periodo fetal y neonatal, etc. • Hipomagnesemia, hiperuricemia, alteración en pruebas de función hepática16 • Extrarrenal: diabetes tipo MODY 5, malformaciones genitales, atrofia pancreática16 |
| NTAD-REN | Codifica la proteína renina17 | Anemia desproporcionada para el grado de ERC, aparición precoz, en la infancia/adolescencia17,40 Tendencia a la hiperpotasemia e hiperuricemia17,40 Tensión arterial baja o normal40 |
ERC: enfermedad renal crónica; MODY 5: maturity onset diabetes of the young; NTAD: nefropatía tubulointersticial autosómica dominante.
El gen UMOD (región cromosómica 16p2) codifica para la proteína uromodulina o de Tamm-Horsfall, la proteína más abundante de la orina, cuya función no ha sido totalmente aclarada (se ha relacionado con la impermeabilización del túbulo distal y con una actividad proinflamatoria) que se produce en las células epiteliales de la porción ascendente del asa de Henle19,24,25. La uromodulina mutante se acumula en el retículo endoplásmico de las células y disminuye su liberación y excreción urinaria25. Así mismo, se inhibe el tráfico intracelular del cotransportador de Na/K/2Cl (NKCC) a la superficie apical de la rama ascendente gruesa de Henle, disminuye la reabsorción de sodio y, como consecuencia, se produce una depleción de volumen que favorece la reabsorción proximal de ácido úrico26.
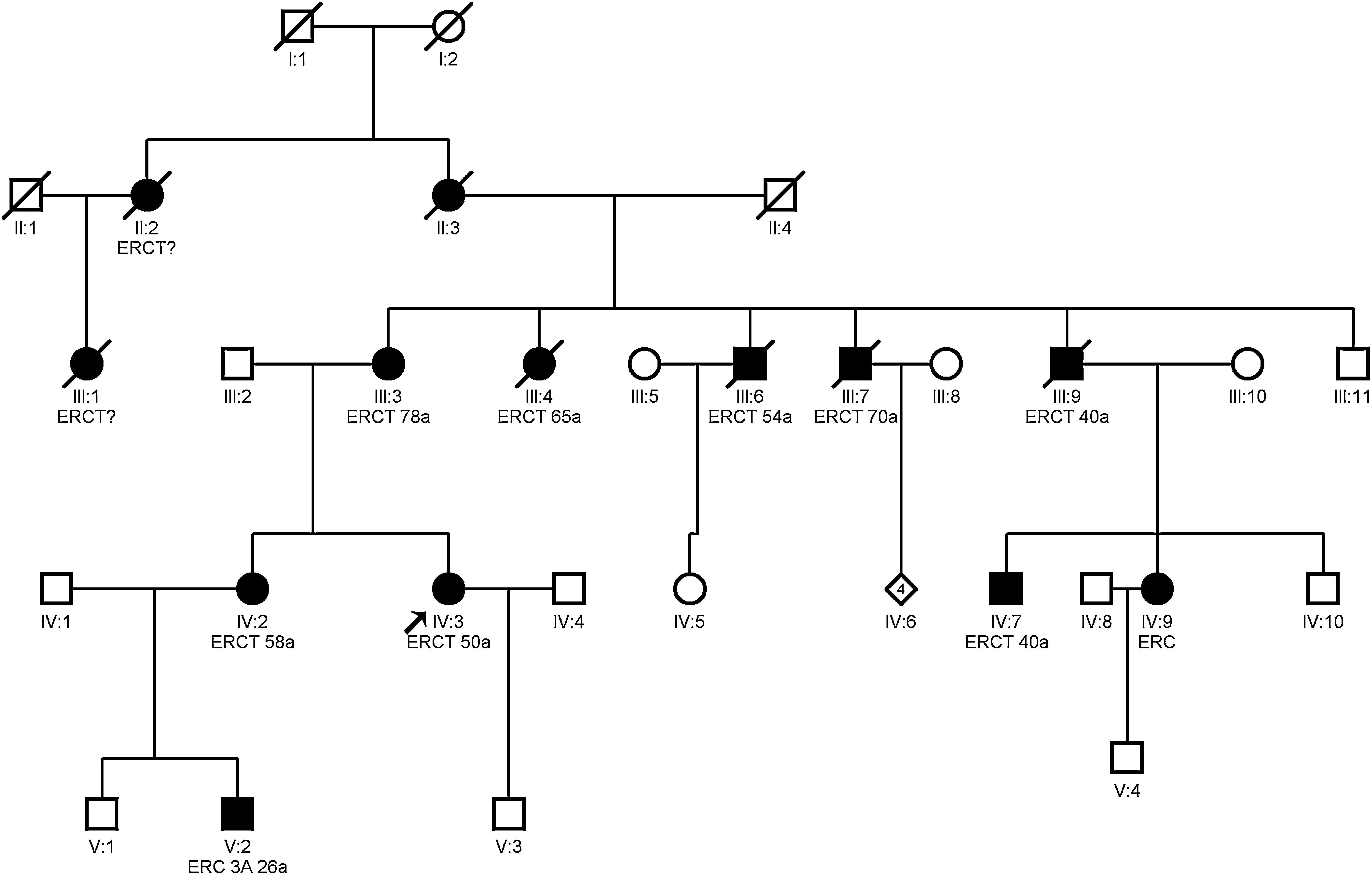
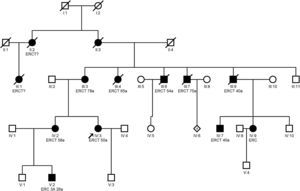
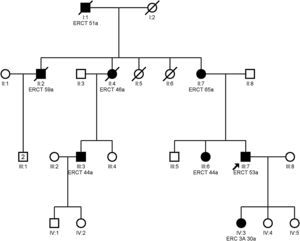
ClínicaCursa frecuentemente con hiperuricemia y, a veces, con crisis gotosas, debido al descenso de la excreción fraccional de ácido úrico27. La hiperuricemia es desproporcionada para el grado de insuficiencia renal, puede precederla y aparecer en la infancia y adolescencia3. La enfermedad renal terminal suele ocurrir entre los 25 y 70 años y más precozmente en los que padecen gota21. Algunos estudios han demostrado enlentecimiento en la progresión de la enfermedad renal (estadio 3-4) en pacientes con hiperuricemia tratados con febuxostat frente a placebo28. No está claro si el alopurinol enlentece la progresión de la insuficiencia renal11,29. En la figura 2 se muestra un ejemplo de familia con NTAD por mutación en el gen UMOD, donde se observa la gran variabilidad intrafamiliar.
Nefropatía tubulointersticial autosómica dominante causada por mutaciones en el gen MUC1El gen MUC1 (región cromosómica 1q22) fue identificado como causante de NTAD en 201330, aunque estudios de ligamiento habían identificado el locus candidato en el cromosoma 1q21 en 199831. En 2002 se describió la primera familia afecta en Chipre22. Este gen, de 7 exones, codifica para la mucina-1, una proteína transmembrana altamente glicosilada con gran expresión en la nefrona distal. Las mucinas tienen una función protectora de la barrera epitelial luminal. La mutación consiste en la duplicación de una citosina de una cadena de 7 citosinas que se encuentran en número variable (20-125) de 60 pares de bases repetidos en tandem (VNTR) de unidades del gen. Se produce una mutación de cambio de pauta de lectura (frameshift), lo que resulta en una proteína alterada (MUC1-fs). Esta se acumula, lo que favorece la apoptosis de las células tubulares epiteliales. Se desconoce el mecanismo por el que este producto del gen causa fibrosis tubulointersticial y por qué no se afectan otros tejidos donde la mucina-1 se expresa (mama, pulmón, glándulas sebáceas y salivares)26.
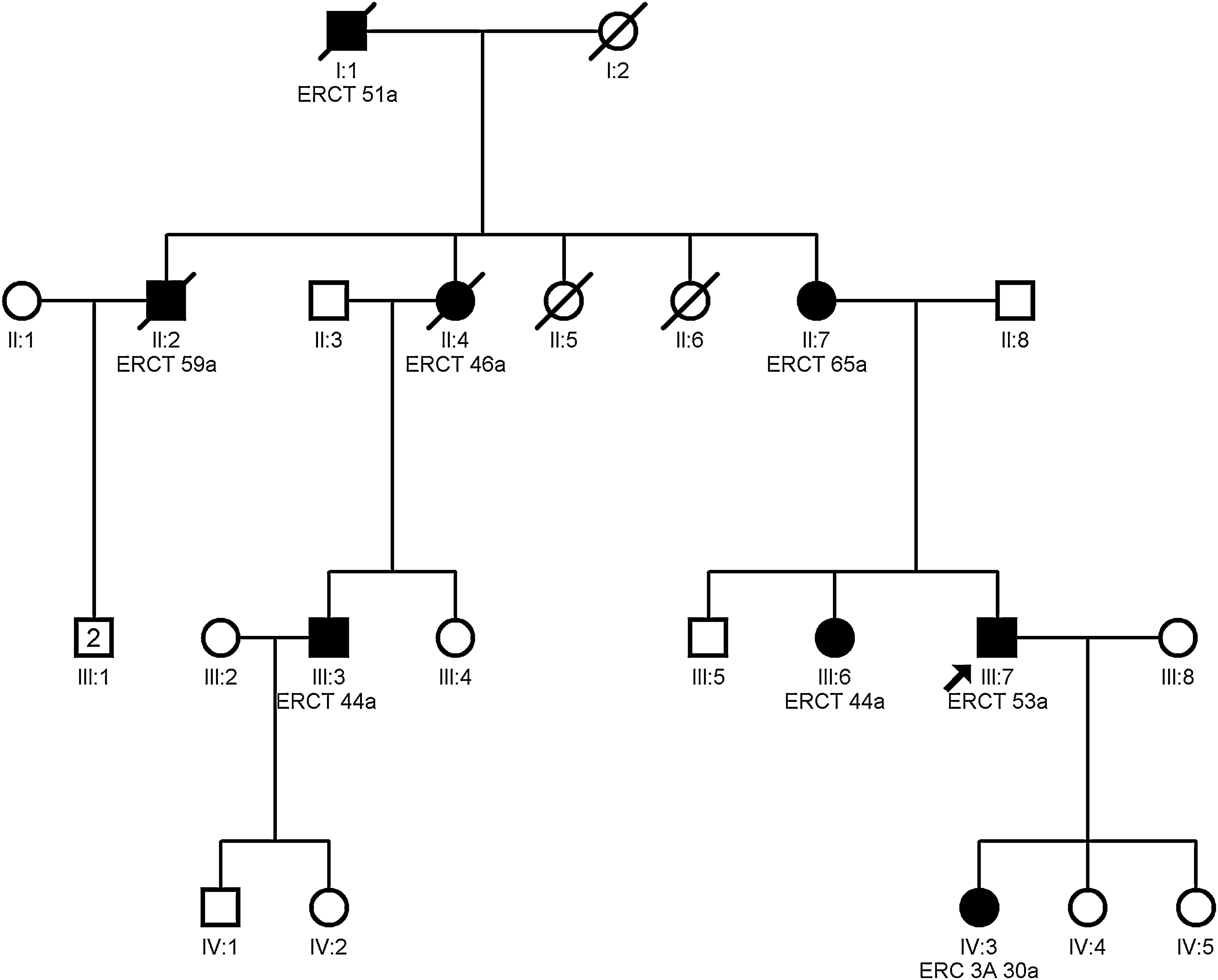
ClínicaLos casos descritos de pacientes con mutación en el gen MUC1 no muestran ninguna manifestación extrarrenal o anomalía clínica característica salvo la fibrosis tubulointersticial13. En la figura 3 se muestra el ejemplo de otra familia con NTAD por mutación en el gen MUC1.
Nefropatía tubulointersticial autosómica dominante causada por mutaciones en el gen HNF1BEl gen HNF1B (OMIM 17q12 y 189907) codifica para el factor nuclear hepático 1b (HNF1b), un factor de transcripción que regula múltiples genes expresados durante la embriogénesis de diferentes tejidos (renal, hepático, pancreático o genital)32,33. El gen HNF1B regula a su vez el gen UMOD y varios genes implicados en la poliquistosis renal autosómica dominante34.
ClínicaLas mutaciones del gen HNF1B pueden causar múltiples alteraciones extrarrenales y solo una minoría dan lugar a nefropatía tubulointersticial35,36. Solo se incluyen como NTAD aquellas formas clínicas en las que la fibrosis tubulointersticial es la principal manifestación11,16,32. Los primeros síntomas pueden presentarse en la infancia, e incluso en el periodo prenatal.
Nefropatía tubulointersticial autosómica dominante causada por mutaciones en el gen RENEl gen REN (OMIM 1q32.1 y 179820) codifica la proteína renina. El precursor, preprorrenina, se deposita en las células del túbulo renal y se produce apoptosis celular y también acumulación intracelular de la renina anómala17. La renina, además, se expresa en las células tubulares de la nefrona distal, solapándose con los patrones de expresión tubular de otros genes de NTAD37.
ClínicaLas características clínicas de la enfermedad pueden atribuirse a la hipoactivación del sistema renina angiotensina aldosterona. Se manifiesta con renina y aldosterona bajas, tendencia a hiperpotasemia y cierto grado de hipotensión. Como consecuencia, tienen mayor riesgo de insuficiencia renal (en situaciones de depleción volumétrica o uso de AINE38,39. La anemia precoz, desproporcionada al grado de insuficiencia renal, puede incluso aparecer en la infancia, desaparecer en la adolescencia, y reaparecer en fases más avanzadas de la enfermedad renal17. Hasta la actualidad, solo hay 14 familias identificadas con mutación en el gen REN40.
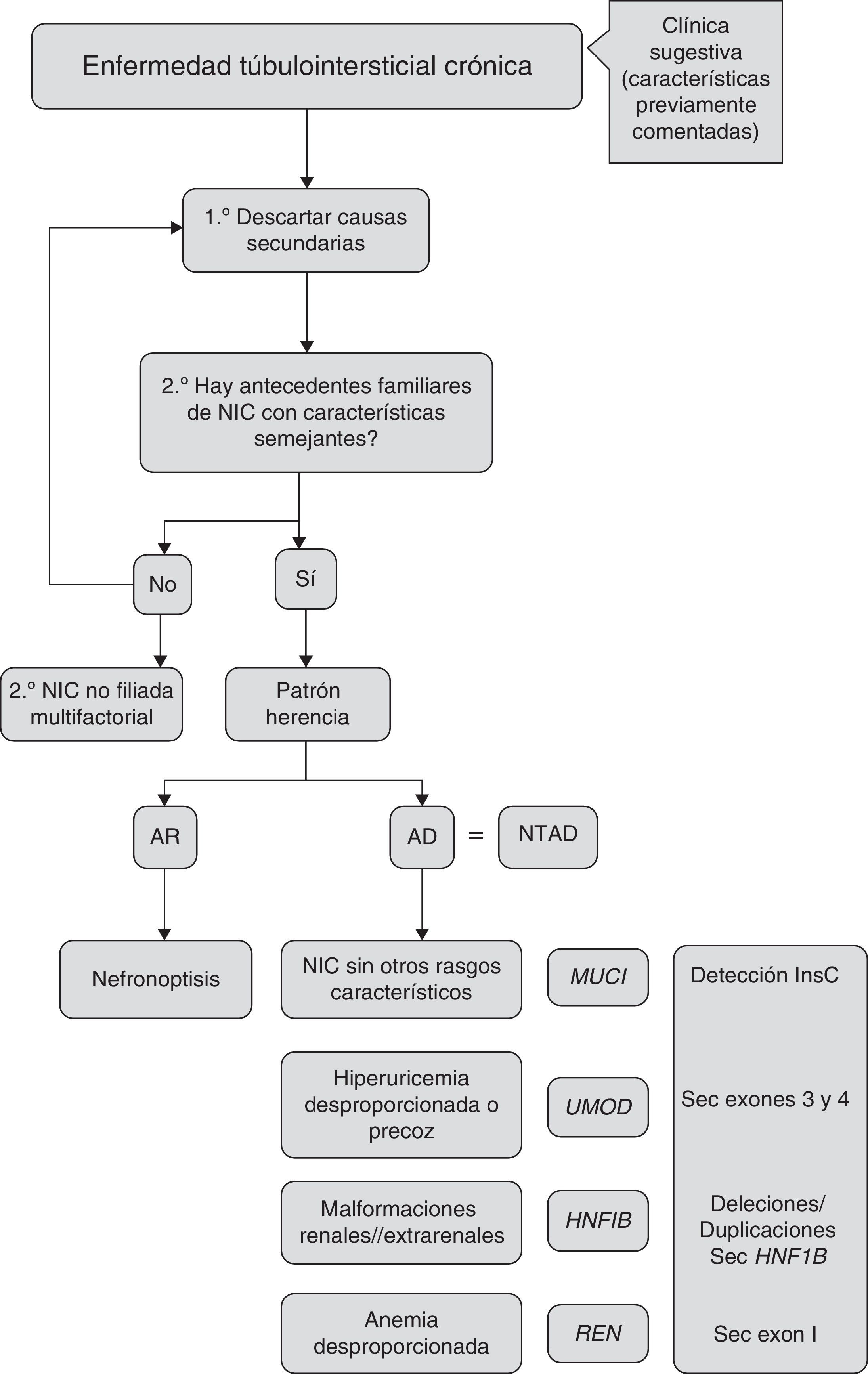
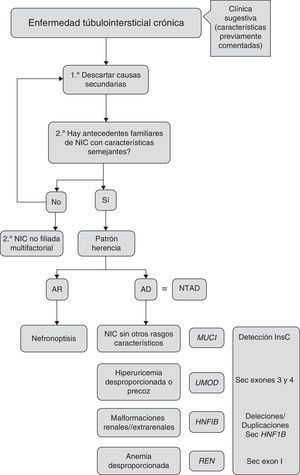
Criterios de sospecha diagnósticaLos criterios de sospecha, establecidos por las guías KDIGO de NTAD11, se describen en la tabla 3, y en la figura 4 se propone un algoritmo de orientación diagnóstica.
Criterios diagnósticos de la NTAD
| A. Criterios de sospecha diagnóstica • Historia familiar compatible con un patrón de herencia autosómico dominante y una enfermedad renal crónica con las características mencionadas anteriormente (ver tabla 2) • En ausencia de una historia familiar que cumpla las características previamente indicadas, demostración histológica mediante biopsia renal o manifestaciones extrarrenales compatibles con mutación en HNF1b o historia de hiperuricemia o gota precoz B. Criterios para establecer el diagnóstico • Historia familiar compatible con un patrón de herencia autosómico dominante y una enfermedad renal crónica con las características mencionadas anteriormente (ver tabla 2) y demostración histológica compatible mediante biopsia renal en al menos un miembro familiar afecto (no es posible el diagnóstico definitivo solo mediante biopsia renal) o • Demostración de una mutación en uno de los 4genes en el paciente o al menos, en un miembro de la familia |
Si hay historia familiar positiva con patrón de herencia autosómico dominante y biopsia renal compatible en al menos un familiar afecto, no suele ser necesaria la biopsia en el resto de los familiares con clínica sugestiva.
La NTAD también debería ser considerada en pacientes aislados, sin antecedentes familiares conocidos, pero que presenten las características previamente mencionadas. Podrían tratarse de casos de novo o de diagnósticos no realizados o erróneos en otros familiares. Estos casos deberían considerarse como «sospechosos de NTAD» si no hay una histología compatible en la biopsia renal11.
El análisis genético es el único método para confirmar definitivamente el diagnóstico y clasificar el tipo de NTAD, así como de excluir la enfermedad en aquellos miembros de la familia que no tengan mutación en el gen causante. Sin embargo, es importante reseñar que un resultado genético negativo en una familia no excluye totalmente el diagnóstico, ya que no todos los genes causantes de NTAD han sido identificados y, además, las técnicas de diagnóstico genético no tienen una sensibilidad del 100%. El análisis de los genes UMOD, REN y HNF1B está bien establecido12, pero el de MUC1 es mucho más complejo y se realiza solo en algunos centros especializados30. Dicho estudio no puede ser realizado simplemente por secuenciación de Sanger o masiva, ya que la única mutación de MUC1 conocida hasta el momento se localiza en una región de repetición en tándem rica en guaninas-citosinas (GC-rich 60-base VNTR). A pesar de los pocos casos descritos con mutación de MUC1, se ha observado algún individuo de edad avanzada con esta mutación de MUC1 que no presenta síntomas, por lo que podría presentar penetrancia incompleta (portadores de la mutación asintomáticos).
Recomendaciones de estudio genéticoA pesar de que actualmente no hay ningún tratamiento específico para la NTAD, el estudio genético se sigue recomendando para el diagnóstico definitivo de la NTAD y de la identificación de los subtipos, así como para confirmar/descartar la enfermedad en los familiares asintomáticos o con clínica dudosa. En la tabla 4 se describen las situaciones en que se recomienda realizar el estudio genético secundario.
Recomendaciones del estudio genético
| • Confirmación diagnóstica en adultos con sospecha de NTAD • Potenciales donantes renales de familias afectas • En casos de diagnóstico genético preimplantacional • Adultos en riesgo, pertenecientes a una familia con NTAD con mutación identificada • Pacientes pediátricos con sospecha de mutación del gen REN |
NTAD: nefropatía tubulointersticial autosómica dominante.
En los casos en los que se identifica la mutación causal, los pacientes deben recibir consejo genético sobre el riesgo de transmisión. También se debe ofrecer la posibilidad del estudio genético a otros miembros de la familia. En general, no se recomienda realizar el estudio genético a menores de edad, dada la ausencia de opciones terapéuticas específicas, salvo si hay sospecha de mutación en gen REN, ya que se podrían beneficiar de tratamiento con EPO más precozmente, o de fludrocortisona40.
Recomendaciones de seguimiento y manejo- •
Se recomienda el estudio genético en pacientes con sospecha de NTAD.
- •
Se recomienda estudio genético de los familiares en riesgo.
- •
En casos individuales de clínica sugestiva de nefropatía intersticial crónica, sin antecedentes familiares, el rendimiento del estudio genético es muy bajo. Primero, se debería pensar en otras causas de enfermedad renal.
- •
Se recomienda controlar los factores de riesgos conocidos (hipertensión renal, diabetes mellitus, tabaco, obesidad…) que puedan influir en el daño renal y realizar análisis anual de la función renal.
- •
En los menores en riesgo de enfermedad por mutación en UMOD o MUC1, las opciones de tratamiento son escasas. Los niños en riesgo de tener una mutación en HNF1B o REN deben remitirse al nefrólogo pediátrico. En estos casos se beneficiarían de un manejo más precoz.
- •
Los AINE deben evitarse en todos los pacientes con NTAD y especialmente en aquellos con mutaciones en el gen REN, pues son más susceptibles a que empeore su función renal.
- •
No se recomienda la restricción de sal en pacientes con defectos genéticos en UMOD y REN: puede agravar la hiperuricemia.
- •
Se desconoce si la dieta pobre en purinas es beneficiosa en pacientes con mutaciones en UMOD.
- •
En general, los diuréticos deben usarse con precaución, ya que pueden agravar la hiperuricemia y la depleción de volumen.
- •
Los pacientes con enfermedad asociada a la UMOD que desarrollan gota pueden tener nuevos episodios. Estos pueden prevenirse con el alopurinol y, si este no se tolera, con febuxostat una vez resuelta la primera crisis.
- •
No hay consenso de los beneficios del bloqueo del eje renina-aldosterona en la progresión de la nefropatía. Si se utilizan, se recomienda tratar con losartán a los que tengan hiperuricemia por ser el único uricosúrico.
- •
En la NTAD por defecto del gen REN, los pacientes suelen requerir EPO más precozmente y fludrocortisona para tratar los síntomas de hipotensión, pero no debe usarse en aquellos con deterioro del filtrado glomerular, hipertensión arterial, hiperpotasemia o edemas.
- •
El trasplante renal es el tratamiento de elección en la ERCT causada por NTAD, ya que la enfermedad no recurre en el injerto.
- •
En los pacientes con mutación en HNF1B y con diabetes puede considerarse el doble trasplante renopancreático.
Conceptos clave
| • El término NTAD ha sido recientemente establecido para agrupar estas enfermedades de herencia autosómica dominante. El concepto de EQM deja de ser aplicable • Hasta el momento se han descrito 4genes responsables de estas enfermedades: UMOD, MUC1, HNF1B y REN. Quedan por identificar otros genes responsables, ya que aún hay un grupo muy importante de familias con NTAD sin mutación en los genes conocidos • Son una causa rara de enfermedad renal hereditaria, de presentación anodina y heterogénea, con una gran variabilidad clínica inter- e intrafamiliar. Aunque la penetrancia es elevada, en algunos casos de lenta evolución, de comorbilidades o fallecimientos precoces, el diagnóstico puede ser complejo. La afectación renal se caracteriza por fibrosis tubulointersticial y lenta progresión a enfermedad renal terminal • La presencia de quistes corticomedulares es inconstante. Ha dejado de ser un criterios diagnóstico tal como se consideraba previamente Los casos aislados de nefropatía intersticial crónica, sin antecedentes familiares, son, con muy poca probabilidad casos de novo, por lo que se recomendaría descartar otras causas de ERC antes de solicitar un estudio genético. Las mutaciones de novo son más frecuentes en el gen HNF1b |
EQM: enfermedad quística medular; ERC: enfermedad renal crónica; NTAD: nefropatía tubulointersticial autosómica dominante.
Los autores declaran no tener ningún conflicto de intereses.
Este estudio ha sido financiado por: ISCIII RETIC REDINREN RD16/0009 FEDER FUNDS, FIS PI15/01824, FIS PI13/01731).