El prurito es uno de los síntomas más incómodos y que más impacta en la calidad de vida de los pacientes en diálisis. Su prevalencia es bastante elevada en pacientes en diálisis (28-70%). La fisiopatología del prurito urémico es desconocida, y este síntoma a menudo pasa desapercibido para el personal sanitario, siendo infradiagnosticado en más del 65% de los centros. Esta falta de reconocimiento deriva en un abordaje terapéutico ineficaz del prurito urémico. Por otro lado, la mayoría de los ensayos farmacológicos para el tratamiento del prurito urémico han sido realizados en poblaciones reducidas y están sujetos a la subjetiva medición del propio síntoma. Por este motivo, hemos propuesto algoritmos de tratamiento, teniendo en cuenta la evidencia que avala a cada fármaco y a la vez la pluripatología y la polifarmacia de cada paciente, con el fin de evitar efectos adversos.
Uremic pruritus (UP) is one of the most uncomfortable symptoms for patients in dialysis. UP has a great impact on dialysis patients’ quality of life and has a great prevalence between those (28–70%). Physiopathology of UP is unknown and usually is unnoticed for most nephrologists (in more than 65% of centers is underdiagnosed). This lack of awareness drives to the unsuccessful treatment of this symptom. Moreover, the fact that most studies have been carried out on small populations and the difficulty assessing UP complicates a correct therapeutical approach. For this reason, we have designed treatment algorithms based on the efficacy of the drugs but also its safeness to avoid adverse effects.
Entre los síntomas asociados a la enfermedad renal crónica (ERC) destaca el prurito1, siendo especialmente frecuente en pacientes en diálisis. Su prevalencia varía según las series y la técnica de terapia renal sustitutiva utilizada. En un estudio que comparó la frecuencia e intensidad del prurito en pacientes en hemodiálisis (HD) y en diálisis peritoneal (DP) se observó que el 38,2% de los pacientes en HD presentaban prurito, frente a un 28,6% de los pacientes en DP, siendo además de mayor intensidad en los primeros2. Por el contrario, otros estudios concluyen que la prevalencia es más alta y de mayor intensidad en los pacientes en DP, siendo un 12-15% más prevalente en DP3,4. En 2 estudios hipotetizan que estos resultados pueden deberse al mayor aclaramiento de las moléculas de mediano tamaño, tales como la β2-microglobulina, con HD moderna que con DP. Algunos estudios cifran la prevalencia de prurito en pacientes en diálisis en torno al 70%, sin hacer distinción entre técnicas5. No obstante, podría haber una menor prevalencia del prurito en los últimos años. El estudio DOPPS reporta que, desde 1996 hasta el año 2015, el porcentaje de pacientes que sufren prurito intenso o extremadamente intenso ha disminuido desde el 28% al 18%6.
No obstante, y a pesar de que la prevalencia del prurito sigue siendo elevada, es un síntoma que con frecuencia pasa desapercibido en los centros de diálisis. Se estima que el 65% de los responsables de las unidades de HD creen tener una prevalencia de prurito menor del 5% entre sus pacientes, cuando esta en realidad oscila entre el 21-50%. Por otro lado, hasta un 17% de los pacientes con prurito no lo reportaban al personal sanitario. Asimismo, los centros con menor prevalencia de prurito solían ser aquellos que mejor estimaban su propia prevalencia, y esto podría significar que una mayor concienciación sobre el problema desembocaría en un mejor reconocimiento y abordaje del mismo7.
A pesar de la importancia, la incomodidad y el impacto en la calidad de vida del prurito en los pacientes en diálisis, existe poca información sobre el tratamiento del mismo, con mucha variabilidad en el abordaje terapéutico. Y en un tiempo en el que los médicos nos estamos concienciando de practicar una medicina centrada el paciente, consideramos necesario realizar una revisión sobre el prurito en pacientes en diálisis.
¿Qué es el prurito y cómo se mide?El prurito es la sensación de picor en una parte del cuerpo o en todo él que provoca la necesidad de rascarse. La evaluación de la intensidad del mismo es compleja al tratarse de un síntoma bastante subjetivo, y la herramienta más usada para evaluarlo es la escala visual analógica del prurito. Esta escala va del 0 al 10, donde 0 es la ausencia de picor y 10 es el mayor picor imaginable.
A pesar de que la escala visual analógica es la herramienta más usada, se trata de una escala unidimensional, pues solo evalúa la intensidad del prurito. Otras escalas evalúan además la distribución del prurito y su impacto en el sueño; este sería el caso de la escala modificada de Pauli-Magnus3. La escala 5-D itching scale evalúa además el efecto del picor en la calidad de vida8. Por último, el Skindex-10 añade a los anteriores el impacto emocional, social y laboral del prurito en la vida de los pacientes7.
Fisiopatología del prurito en la enfermedad renal crónicaExiste bastante incertidumbre en torno a la fisiopatología del prurito en la ERC. Se han desarrollado numerosas teorías y, aunque no se ha podido demostrar un único origen, se piensa que múltiples factores pueden contribuir a su aparición.
Tradicionalmente el prurito se ha asociado con alteraciones del metabolismo calcio/fósforo. Se ha descrito la asociación entre hiperparatiroidismo y prurito, mejorando este último tras la realización de paratiroidectomía9,10. Además, los niveles plasmáticos elevados de fósforo (>5,5mg/dl) y la elevación del producto calcio-fósforo también se han asociado con su desarrollo6. En ratones la inyección de CaP demostró inducir el prurito mediado por la liberación de IL-611.
La malnutrición es otro de los factores que se han relacionado con el prurito. La presencia de parámetros analíticos compatibles con desnutrición, tales como cifras bajas de albúmina y la elevación de la proteína C reactiva son más frecuentes entre los pacientes con prurito12,13. Pero no hay una buena explicación para encadenar estos fenómenos con el prurito.
Se ha observado que la afectación de las neuronas sensitivas aferentes primarias o de las interneuronas puede favorecer la aparición de prurito14; asimismo, existe una alta prevalencia de neuropatía y disautonomía en los pacientes en diálisis, y una mayor prevalencia de dichos déficits neurológicos en los pacientes con prurito15. Esto podría explicar la elevada prevalencia del prurito en pacientes en diálisis y podría justificar la buena respuesta del prurito a fármacos utilizados en el dolor neuropático.
En cuanto al estado de hidratación cutáneo y el prurito los cambios continuos y bruscos en el estado de hidratación de los pacientes en HD, llevando en muchos casos a estados de deshidratación, favorecen la aparición de xerosis, otro factor relacionado con la aparición o el empeoramiento del prurito7,16. Se ha observado en la piel de los pacientes con ERC una mayor atrofia de las glándulas sebáceas, una disminución de las glándulas sudoríparas y un menor contenido de agua en el estrato córneo17. Curiosamente, parece que la xerosis es más frecuente en los pacientes de DP4.
La adecuación de diálisis también se ha relacionado con el prurito. La diálisis de bajo flujo y los niveles de Kt/V de urea inferiores a 1,5 se han asociado con peor evolución y agravamiento del mismo a lo largo del tiempo18. En el estudio DOPPS-I también se encontraban diferencias en la prevalencia de prurito en función del Kt/V, no así en el DOPPS-II6.
Finalmente, quizá la hipótesis que más importancia tenga sea la de la desregulación del sistema opioide, ya que es la diana principal de muchos de los fármacos utilizados en el tratamiento del prurito de origen urémico. Se hipotetiza que en los pacientes con ERC existe un desequilibrio entre los receptores de opioides μ y κ, que son antagonistas entre sí19, con un disbalance en favor de los receptores μ. Aunque se desconoce el mecanismo exacto, el prurito es un efecto adverso común tras la administración de agonistas μ, y podría estar mediado por la modulación de la transmisión serotoninérgica, la activación del asta dorsal y del centro del picor en el sistema nervioso central20. Wieczorek et al. realizaron biopsias de piel a 40 pacientes en HD, de los cuales 21 tenían prurito y 19 no; y evaluaron la cantidad de receptores μ y κ en la piel de los 2 grupos de pacientes encontrando diferencias significativas en la expresión de receptores ? (menor en los pacientes con prurito, mostrando una relación inversamente proporcional con la intensidad del mismo). No obstante, no observaron diferencias en la expresión de receptores μ entre pacientes con y sin prurito21.
Distribución corporal y características del prurito urémicoEl prurito urémico tiene una distribución heterogénea, en algunos casos es un síntoma generalizado22, mientras que en otros casos se puede localizar en la espalda, la cara o los brazos23. Suele ser simétrico, y en cuanto a su aparición puede ser diario, o hasta en un 25% de los casos aparecer al terminar la sesión de diálisis19.
Calidad de vida y mortalidadEl prurito si es moderado o severo puede ser muy limitante y afectar de forma importante a la calidad de vida de los pacientes. Puede alterar la capacidad física, dificultar la realización de las tareas básicas de la vida diaria, favorecer la aparición de trastornos del sueño y disminuir la capacidad de disfrute de las relaciones sociales. Sin embargo, no parece afectar a la vida sexual de los pacientes24.
El prurito podría no ser tan banal como pudiera parecer inicialmente. Algunos estudios han mostrado que la presencia de prurito severo se asocia a un peor pronóstico y a una mayor mortalidad22. En el estudio DOPPS se observó que la mortalidad era un 17% más elevada en pacientes con prurito de intensidad moderada a extrema. No obstante, tras ajustar por calidad del sueño, la asociación entre prurito y mortalidad desaparecía6.
Abordajes terapéuticos farmacológicos y no farmacológicosTratamientos tópicosConstituyen unos de los tratamientos fundamentales del prurito urémico, dado que los pacientes en diálisis a menudo presentan xerosis debido a la presencia de alteraciones en la vascularización cutánea y la disminución de las glándulas sebáceas y sudoríparas que favorecen la sequedad de la piel16. Por ello los tratamientos tópicos, y especialmente los emolientes, son una de las principales opciones terapéuticas a la hora de rehidratar la piel en una población con bastante prevalencia de xerosis de manera basal19. Las pomadas de tacrolimus se han mostrado eficaces en una cohorte pequeña de pacientes con reducción del prurito de hasta un 80%25. No obstante, la eficacia de este tratamiento se pierde a las pocas semanas de retirarlo.
Filtros de diálisisLos filtros de polimetil metacrilato (PMMA) podrían tener alguna influencia en el abordaje del picor mediante su capacidad adsortiva de partículas de mediano y alto peso molecular. En pacientes dializados con membranas de PMMA se han observado disminuciones de 1-2 puntos en la escala visual analógica del prurito26. Otro posible mecanismo sería la disminución de TNF-α; sin embargo, en un estudio los dializadores de PMMA demostraron disminuir el prurito de manera independiente a las concentraciones de TNF-α27.
FototerapiaLas radiaciones ultravioleta B (UVB) podrían ayudar a mejorar el prurito urémico, aunque el último ensayo clínico publicado no demostró beneficios frente al grupo control28. Por otro lado, estos pacientes tienen mayor predisposición a presentar cáncer de piel por su situación de inmunosupresión, ya sea pasada (trasplantados previos), actual (por la propia enfermedad renal) o futura (futuros trasplantes). Es necesario ponderar los riesgos y beneficios de este tratamiento.
Gabapentina y pregabalinaAmbos fármacos son anticonvulsivantes y actúan bloqueando los canales de calcio a nivel central. Además, tienen una acción moduladora del dolor neuropático, motivo por el cual han sido utilizados en el prurito urémico. En un ensayo clínico doble ciego de 25 pacientes, la gabapentina a dosis de 300mg/3 veces por semana, demostró disminuir el prurito en la escala visual analógica hasta 7 puntos sin grandes efectos adversos, aunque hay que destacar que la duración del tratamiento fue de tan solo 4 semanas29. En otro estudio se consiguieron disminuciones de más de 7 puntos administrando dosis posdiálisis menores de gabapentina (100mg 3 veces por semana)30. No obstante, en algunas series hasta un 37% de los pacientes abandonan el tratamiento por efectos adversos. En estos casos el cambio a pregabalina (25mg al día en pacientes en DP y 25mg post-HD en pacientes en HD) puede conseguir efectos comparables con una mejor tolerancia31.
Una revisión sistemática sobre el tratamiento del prurito concluye que el único fármaco con efecto probado sobre el prurito urémico sería la gabapentina32.
Cromoglicato sódicoSe ha hipotetizado su posible rol en la reducción del prurito mediante la reducción de la triptasa, al estabilizar los mastocitos. Sorprendentemente, en un ensayo realizado con el fármaco, el prurito disminuyó de manera significativa aunque sin descender las cifras basales de triptasa sérica (dosis de 135mg 4 veces a la semana)33.
DifelikefalinEs el medicamento más novedoso en el tratamiento del prurito. Ejerce su efecto por su acción agonista selectiva en los receptores K de las neuronas periféricas. En un ensayo clínico (fase 3) en el que se administraba por vía intravenosa durante las sesiones de HD, demostró ser eficaz desde la primera semana. El 51,9% de los pacientes tratados con difelikefalin consiguieron una reducción del prurito de al menos 3 puntos en la escala visual analógica del picor, mientras que en el brazo de placebo solo lo consiguieron un 30,9%34. Además, consiguió mejorar la calidad de vida relacionada con el prurito. Los efectos adversos descritos con más frecuencia fueron diarrea, vómitos y mareos.
MontelukastUtilizado sobre todo en el asma infantil, tiene acción antiinflamatoria por medio de la inhibición de los leucotrienos. El estudio con montelukast en el prurito urémico a dosis diarias de 10mg consiguió una disminución en la escala visual analógica del prurito de 3,7puntos35. También demostró disminuir de manera significativa los niveles de proteína C reactiva, por lo que sus efectos podrían deberse a su acción antiinflamatoria. Es de resaltar que se trata de un fármaco muy seguro con pocos efectos adversos y con pocas interacciones con otros medicamentos.
MirtazapinaSe trata de un antagonista serotoninérgico de los recetores 5HT2 y 5HT3, además también tiene acción antihistamínica al nivel de los receptores H1. Su evidencia en el tratamiento del prurito urémico procede de una serie de 77 pacientes a los que se trató en un ensayo secuencial36; en este ensayo se administró durante 2 semanas gabapentina 100mg al día, posteriormente se dejó un período de lavado de 2 semanas y finalmente se administró mirtazapina 15mg al día. Se obtuvo una disminución en la escala visual analógica del prurito de 5,3 puntos con mirtazapina y de 3,96 con gabapentina. Además, un 62% de los pacientes prefirió el tratamiento con mirtazapina, a pesar de tener esta más efectos adversos.
SertralinaSu uso proviene de su eficacia para tratar el prurito de origen colestásico. El mecanismo por el cual podría disminuir el prurito urémico es desconocido, aunque ha demostrado ser eficaz a dosis de 50mg al día37, con la ventaja de que no necesita ser ajustado a la función renal.
AntihistamínicosEstos fármacos, de extendido uso en los procesos de inmunoalergia, y en el prurito de otras etiologías, no han demostrado ser eficaces en el tratamiento del prurito urémico en pacientes con ERC22,38.
NaltrexonaSu acción está mediada por ser antagonista del receptor μ. En un ensayo doble ciego y cruzado, que incluyó 15 pacientes en HD con picor refractario extremo (de media 9,9 sobre 10 en la escala visual analógica del prurito), demostró que dosis de 50mg al día de naltrexona eran eficaces para eliminar el prurito casi por completo39. No obstante, un estudio posterior con una cohorte ligeramente superior de pacientes y de mayor duración, no consiguió demostrar beneficios y hubo un gran porcentaje de efectos adversos40.
NalfurafinaEs un fármaco altamente selectivo para los receptores opioides κ, de uso extendido en Japón y no comercializado en España. En un ensayo clínico de 337 pacientes en diálisis demostró disminuir el prurito frente a placebo una media de 2,2 en la escala visual analógica del prurito. Sin embargo, como efecto adverso producía insomnio hasta en un 15% de los pacientes que tomaban la dosis más alta41.
OndansetrónTan solo hay 2 ensayos en los que se utilizó ondansetrón comparado con placebo, y ambos con una cohorte muy pequeña. La justificación para su uso fue que el ondansetrón al antagonizar la acción serotoninérgica implicada en los procesos de transmisión del dolor y el prurito reduciría este; no obstante, ambos estudios no demostraron beneficio frente a placebo42,43.
DiscusiónEl prurito es uno de los síntomas más molestos para los pacientes en diálisis, siendo bastante frecuente su aparición en dicha población (en torno a un 40%)2–4,6. Existen discrepancias sobre la prevalencia del prurito en las distintas modalidades de diálisis; algunos estudios concluyen que es más frecuente en pacientes en HD2 y otros muestran lo contrario3,4. A pesar de su gran prevalencia y su gran impacto en la calidad de vida de los pacientes, en muchas ocasiones es infradiagnosticado y, por ende, se encuentra infratratado en muchos centros7.
La etiología del prurito en diálisis no está claramente definida. Múltiples factores se han relacionado con su aparición, lo cual explicaría que sea un síntoma de difícil control y de respuesta variable a los diferentes fármacos empleados.
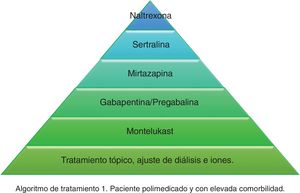
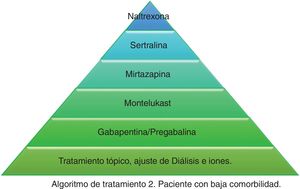
Atendiendo a la información recopilada, hemos desarrollado 2 algoritmos de tratamiento diferentes atendiendo a la situación basal y comorbilidades de los pacientes. En la figura 1 se aborda el tratamiento del prurito en pacientes añosos y con muchas comorbilidades, y en la figura 2 en pacientes con mejor situación basal y menos frágiles. A la hora de diseñar el algoritmo de la figura 1 hemos priorizado aquellos tratamientos que más evidencia tienen y mejor perfil de seguridad presentan. Dado que la mayoría de los ensayos clínicos existentes son pequeños y de corta duración, la evidencia de los mismos se podría considerar limitada. Por este motivo, y dado que muchos de los pacientes en diálisis son frágiles y están polimedicados, consideramos prioritario tratar el prurito con fármacos seguros y con la menor cantidad de interacciones medicamentosas posibles en dichos pacientes. El primer escalón en ambos algoritmos sería el más conservador de todos, y consistiría en adecuar la diálisis y el control del producto calcio-fósforo lo máximo posible, sumado a la aplicación de tratamiento tópico con emolientes. El segundo escalón en el algoritmo de la figura 1 consistiría en la toma diaria de 10mg en la cena de montelukast por su eficacia contrastada, y sobre todo por su buena tolerancia35. El tercer escalón del algoritmo de la figura 1 sería la gabapentina, iniciándose a dosis de 100mg posdiálisis, con posibilidad de escalar dosis posteriormente si no se consigue el efecto esperado. Este es el fármaco con más evidencia para el tratamiento del prurito en diálisis29,30,32, motivo por el cual supone nuestro segundo escalón en el algoritmo de la figura 2. No obstante, en pacientes comórbidos preferimos relegarlo a un tercer escalón y probar primero con otras opciones más seguras. En los casos en los que la gabapentina sea mal tolerada, la pregabalina puede ser un fármaco igual de eficaz y mejor tolerado31. El cuarto escalón en ambos algoritmos sería la mirtazapina a dosis de 15mg diarios. En un único ensayo demostró más eficacia que gabapentina, no obstante, al ser solo un estudio y presentar más efectos adversos lo consideramos la cuarta opción. La sertralina a dosis de 50mg diarios ocuparía la 5.ª posición. Finalmente, en aquellos pacientes con muy mal control se podría plantear el uso de naltrexona.
Otros fármacos como la nalfurafina y el cromoglicato sódico, a pesar de su eficacia33,41, no se incluyen en nuestro algoritmo dado que no tenemos acceso a ellos en nuestro centro, pero podrían ser opciones a valorar si se dispone de los mismos. La fototerapia se ha desestimado por la predisposición de estos pacientes a presentar cáncer de piel, considerando mayor el riesgo que el potencial beneficio. El difelikefalin parece ser bastante seguro y presenta resultados prometedores34, por lo que podría considerarse cuando esté comercializado.
Por último, a pesar de la frecuencia con la que se utilizan los antihistamínicos en el tratamiento del prurito urémico, siendo en muchos centros el fármaco más usado (hasta un 57% lo usaron de primera elección)7, no existe evidencia sobre su eficacia.
En conclusión, el prurito urémico es un síntoma infradiagnosticado, y con un mal enfoque terapéutico en muchos casos. Probablemente con un tratamiento dirigido y sistematizado se podría alcanzar un mejor control del mismo y una mejoría en la calidad de vida de los pacientes.
Conflicto de interesesLos autores declaran que no tienen conflicto de intereses potencial relacionado con los contenidos de este artículo.