Objetivo: Evaluar el impacto de una consulta específica de accesos vasculares (C-FAV) con seguimiento intensivo en la permeabilidad de las fístulas húmero-axilares. Pacientes y método: Estudio retrospectivo. Entre enero de 2005 y diciembre de 2009 se realizan 108 fístulas húmero-axilares. Desde junio de 2007 se establece una C-FAV. Se realiza eco-doppler preoperatorio y seguimiento posterior al mes de la intervención y, después, cada 3 meses. Resultados: Se analizan las permeabilidades de 57 fístulas húmero-axilares realizadas desde junio de 2007 hasta diciembre de 2009 (grupo C-FAV), comparándolas con 51 realizadas durante los 30 meses previos (grupo control). No se encontraron diferencias en la permeabilidad obtenida entre ambos grupos a 12 y 24 meses, con una permeabilidad secundaria a los 12 meses de 49% en el grupo C-FAV y 52% en el grupo control. El porcentaje de pacientes reintervenidos fue inferior en el grupo C-FAV (35%) que en el grupo control (67%), p = 0,002. La media de reintervenciones realizadas por paciente fue menor en C-FAV que en grupo control (0,49 vs. 1,18, p = 0,01). Los pacientes del grupo C-FAV presentaron un menor número de reintervenciones por obstrucción frente al grupo control (0,42 vs. 1,04, p = 0,01). Conclusiones: En nuestra experiencia, el seguimiento intensivo no ha mejorado la permeabilidad de las fístulas húmero-axilares, disminuyendo no obstante las reintervenciones por obstrucción. El seguimiento de estos accesos debe ser clínico basado en datos de hemodiálisis, quedando la valoración ecográfica para aquellos casos con sospecha de malfunción.
Aim: To evaluate the impact of a specific vascular access (arteriovenous fistula) unit (AVF-U) and intensive follow-up controls on the patency of humero-axillary fistulas (Hax-AVF). Patients and method: Retrospective study. Between January 2005 and December 2009, 108 Hax-AVF were implanted. From June 2007 an AVF-U was established. A preoperative Doppler ultrasonography analysis was performed and a follow-up control carried out a month after the intervention and subsequently every 3 months. Results: An analysis was made of the patency of 57 Hax-AVF performed between June 2007 and December 2009 (AVF-U Group), in comparison to 51 interventions performed during the previous 30 months (Control Group). No differences in the patency achieved were found at 12 or 24 months, with a secondary permeability at 12 months of 49% in the AVF-U Group and 52% in the Control Group. The percentage of patients needing to be reoperated was lower in the AVF-U Group (35%) than in the Control Group (67%) (P=.02). The mean number of re-operations per patient was lower in the AVF-U Group than in the Control Group (0.49 vs 1.18; P=.01). The patients of the AVF-U Group underwent fewer reoperations for obstruction as compared to the Control Group (0.42 vs 1.04; P=.01). Conclusions: In our experience, the intensive follow-up controls did not improve the patency of the Hax-AVF, although reoperations due to obstruction did diminish. The follow-up of these fistulas should be clinically based on haemodialysis data, leaving ultrasound evaluation for those cases where AVF failure is suspected.
INTRODUCCIÓN
Se ha producido un aumento del número de pacientes en hemodiálisis en nuestro país en los últimos años. Se estima que en España cerca de 45.000 pacientes (1000 pacientes por cada 1.000.000 de población) reciben tratamiento sustitutivo renal1. Además, el envejecimiento de dicha población y la creciente prevalencia de diabetes se han visto acompañadas de un aumento en la proporción de fístulas arteriovenosas (FAV) protésicas2.
Las FAV protésicas están asociadas a una mayor morbilidad, así como a unas permeabilidades primarias y secundarias menores comparadas con las FAV nativas, precisando además un mayor número de reintervenciones3. Por ello, estos accesos vasculares continúan siendo una importante causa de hospitalización y morbilidad en los pacientes en hemodiálisis, y un quebradero de cabeza para los especialistas en Nefrología y las enfermeras especializadas que tienen que manejarlos a diario en las salas de hemodiálisis.
Las permeabilidades, tanto primarias como secundarias, de los accesos protésicos continúan siendo inferiores a lo deseable, por lo que las estrategias de mapeo preoperatorio y de seguimiento de éstas, tanto en las salas de hemodiálisis por parte de los nefrólogos como en las consultas de alta resolución de accesos vasculares, han cobrado especial interés en los últimos años4.
La valoración preoperatoria con eco-doppler en la creación de nuevos accesos vasculares se recomienda actualmente tanto en las guías KDOQI como en las guías europeas. Existen numerosos estudios en la literatura en los que se relaciona el mapeo preoperatorio con eco-doppler con un aumento significativo en la permeabilidad primaria de las fístulas5. Sin embargo, estudios más recientes ponen en duda la utilidad del mapeo preoperatorio con eco-doppler como estrategia para mejorar la permeabilidad en las FAV protésicas6.
En cuanto al seguimiento de los accesos vasculares, existen resultados dispares. Estudios observacionales indican la utilidad del seguimiento con eco-doppler para mejorar los resultados de los accesos vasculares, mientras que estudios aleatorizados llegan a conclusiones contradictorias6. En este sentido, el seguimiento clínico intensivo por parte de las enfermeras dedicadas en la sala de hemodiálisis tiene un papel esencial. De igual relevancia resulta el papel del nefrólogo como catalizador entre la detección del problema por parte de la enfermera y la solución de éste vehiculando al paciente con el cirujano vascular responsable del acceso.
El objetivo del estudio es evaluar el impacto de una consulta específica de accesos vasculares con seguimiento intensivo en la permeabilidad de las FAV húmero-axilares.
PACIENTES Y MÉTODOS
Entre enero de 2005 y diciembre de 2009, se realizaron 108 FAV húmero-axilares en nuestro centro. En junio de 2007 se estableció una consulta específica de accesos vasculares en la que se realizó eco-doppler preoperatorio siguiendo las recomendaciones de las guías KDOQI7 y seguimiento al mes de la intervención y, posteriormente, cada tres meses. Estos intervalos fueron más cortos siempre que el nefrólogo responsable del paciente lo consideró oportuno.
El total de 108 pacientes se dividieron en 2 grupos: grupo control, que constó de 51 fístulas intervenidas antes de junio de 2007, fecha en la que se implantó la consulta específica de accesos vasculares, y grupo C-FAV, con 57 fístulas realizadas entre junio de 2007 y diciembre de 2009. Se trata, por tanto, de un estudio retrospectivo que compara lo realizado en un período con lo realizado en un tiempo posterior. Se registraron variables demográficas como la edad, el sexo y los diámetros de vena y arteria empleados según el marcaje ecográfico preoperatorio. Las variables clínicas estudiadas fueron la presencia de diabetes mellitus (DM), la hipertensión arterial (HTA) y la dislipemia (DL).
El estudio preoperatorio del grupo control se realizó con exploración física y flebografía en casos seleccionados. En el grupo C-FAV se realizó eco-doppler preoperatorio en el que se determinaron los diámetros de la arteria humeral y de la vena axilar. En aquellos casos en los que se objetivaron signos indirectos de estenosis u oclusión venosa central, se realizó una flebografía.
El seguimiento durante la hemodiálisis se llevó a cabo en ambos grupos. Presiones venosas dinámicas > 200 mmHg o flujos < 350 ml/min fueron definidos como criterios de malfunción. La ausencia de pulso y soplo en la auscultación se consideró como obstrucción del acceso y fue confirmada con eco-doppler en el grupo C-FAV.
En el grupo C-FAV el seguimiento se realizó con eco-doppler al mes de la intervención y posteriormente cada tres meses, salvo que por indicación del nefrólogo ante sospecha de malfunción se efectuase una evaluación fuera de estos períodos. En cada revisión se determinó la velocidad picosistólica en arteria proximal, la anastomosis arterial, el trayecto, la anastomosis venosa y vena distal, así como el flujo en el tercio medio del trayecto. Definimos como estenosis significativa un aumento de velocidad picosistólica con un ratio superior a 2 en el trayecto de la FAV o superior a 4 en las anastomosis, junto a una imagen sugerente de estenosis. Además, se consideró un flujo menor de 400 ml/min como patológico.
Para el análisis estadístico, se utilizó el programa SPSS 15.0 para Windows utilizando los test estadísticos χ2, t de Student y curvas de Kaplan-Meier de supervivencia. Las curvas de Kaplan-Meier se compararon mediante el test de Breslow. Se estableció como nivel de significación estadística una p < 0,05.
RESULTADOS
Se realizaron 108 FAV húmero-axilares de forma consecutiva entre enero de 2005 y diciembre de 2009. De ellas, 51 corresponden al período previo al establecimiento de la consulta específica de accesos vasculares (grupo control) en junio de 2007, y 57 FAV húmero-axilares se realizaron después de esta fecha (grupo C-FAV).
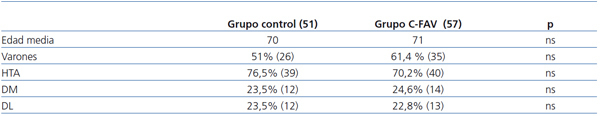
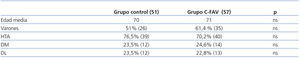
La distribución demográfica de los grupos fue un 51% de varones (26) en el grupo control y 61,4% (35) en el grupo C-FAV, con una edad media de 70 años en el grupo control y 71 años en el grupo C-FAV. Se analizaron HTA, DM y DL sin encontrar diferencias significativas en su distribución entre los 2 grupos, tal y como se muestra en la tabla 1.
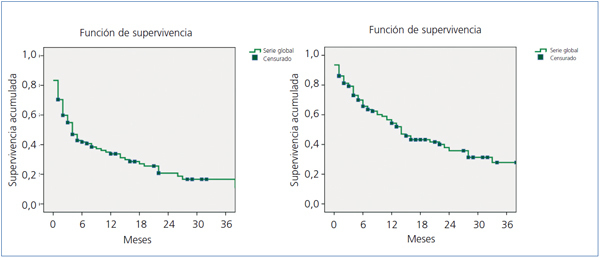
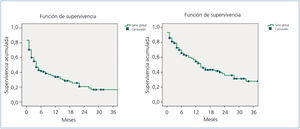
La permeabilidad primaria de las 108 FAV realizadas fue del 34 y el 20% a los 12 y 24 meses, respectivamente. La permeabilidad secundaria fue del 54 y del 36% a los 12 y 24 meses, según se muestra en la figura 1.
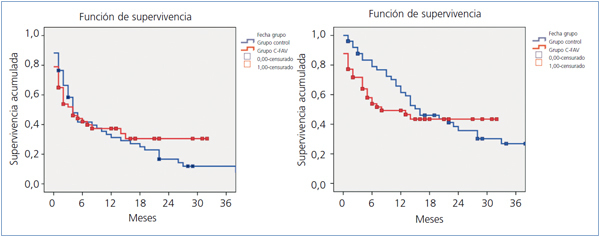
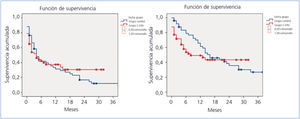
Al analizar la permeabilidad primaria en ambos grupos, se observó que, si bien éstas eran superiores en el grupo C-FAV, no se alcanzaron diferencias estadísticamente significativas respecto al grupo control. Tampoco se encontraron diferencias significativas en cuanto a la permeabilidad secundaria entre ambos grupos, tal y como muestra la figura 2.
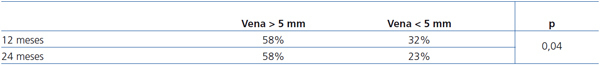
Se analizaron posibles factores pronósticos y se obtuvo una permeabilidad primaria significativamente menor en aquellas fístulas húmero-axilares con vena menor de 5 mm, según se muestra en la tabla 2. En el análisis en función del sexo, se evidenció una permeabilidad primaria menor en las mujeres en relación con el menor diámetro de la vena, sin encontrar diferencias estadísticamente significativas.
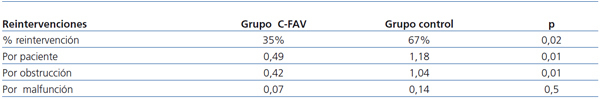
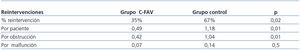
Se analizaron las reintervenciones de cada grupo y se encontró que el porcentaje de reintervenciones en el grupo control duplicó al del grupo C-FAV con una diferencia estadísticamente significativa (p = 0,02). El número de reintervenciones por paciente en el grupo control fue de 1,18, y 0,49 en el grupo C-FAV, siendo estadísticamente significativo (p = 0,01).
Se analizó la causa de la reintervención y se observó que las reintervenciones por obstrucción fueron significativamente menores en el grupo C-FAV, obteniendo una media de 0,42 reintervenciones por paciente en este grupo frente a 1,04 en el grupo control (p = 0,01). Sin embargo, cuando analizamos las reintervenciones por malfunción, observamos que no se alcanzan diferencias estadísticamente significativas entre los dos grupos (grupo control: 0,14; grupo C-FAV: 0,07; p = 0,5). Las reintervenciones según cada grupo se exponen en la tabla 3.
DISCUSIÓN
Desde que Brescia-Cimino describieron en 1966 la FAV radio-cefálica, el acceso vascular autólogo se ha convertido en el patrón de referencia debido a sus buenos resultados en términos de permeabilidad primaria y asistida, así como a su bajo número de complicaciones8.
Varios estudios han puesto de manifiesto un aumento en la esperanza de vida de la población en hemodiálisis, un aumento en la prevalencia de DM, una proporción cada vez mayor de diálisis a largo plazo, así como un aumento en el uso de diálisis de alta eficiencia. Este cambio en la demografía de la población en diálisis ha llevado al desarrollo, cada vez más frecuente, de FAV protésicas y de estrategias de mapeo preoperatorio y de seguimiento con eco-doppler para intentar mejorar la permeabilidad a largo plazo del acceso vascular3.
Desde hace años, se ha descrito la utilidad del mapeo preoperatorio con eco-doppler en el estudio preoperatorio de las FAV. La eco-doppler permite obtener una información muy útil en cuanto al diámetro, grado de calcificación y presencia de lesiones hemodinámicamente significativas a nivel de la arteria radial o humeral. Dichos factores se han empleado como factores predictivos del tiempo de maduración de las FAV9. Por otro lado, ofrecen información en cuanto a la permeabilidad, distensibilidad y diámetro de las venas que son objeto de estudio, lo cual es de gran importancia para seleccionar la vena óptima para la realización de una FAV, según lo publicado por Van der Linden et al. en 200710. Silva et al. subrayan la importancia del mapeo preoperatorio con eco-doppler y concluyen que la eco-doppler preoperatoria disminuye la tasa de trombosis precoz de las FAV y aumenta el porcentaje de FAV autólogas11.
A pesar de esto, Nursal et al. concluyen que la exploración física permite seleccionar el mejor acceso vascular y que, si la anatomía es favorable, no es preciso la realización de una eco-doppler para planificar correctamente la realización de una FAV12.
En nuestro estudio, el mapeo preoperatorio con eco-doppler no ha producido un aumento estadísticamente significativo de la permeabilidad primaria ni secundaria de las FAV húmero-axilares, lo cual coincide con un metaanálisis canadiense publicado en 2008 en el que se concluye que no existe ninguna evidencia que demuestre el beneficio del mapeo preoperatorio con eco-doppler en las FAV protésicas6.
Silva et al. realizaron un estudio en 1998 en el que se analizan las diferencias en términos de permeabilidad en función del diámetro venoso medido con eco-doppler preoperatoria y establecieron un diámetro mínimo de la vena de 4 mm para FAV protésicas. En nuestra serie, al analizar los factores pronósticos de permeabilidad, encontramos una permeabilidad primaria significativamente menor en aquellas FAV húmero-axilares con un diámetro de vena axilar menor de 5 mm3,11.
En cuanto al seguimiento de las FAV protésicas, existen resultados dispares. Numerosos estudios observacionales subrayan la importancia del seguimiento con eco-doppler de las FAV para hemodiálisis, describiendo un aumento en términos de permeabilidad y una disminución del número de reintervenciones13. Shemesh publicó en 2004 un estudio en el que se alcanza una permeabilidad secundaria a 3 años superior al 80% tras un programa de mapeo preoperatorio y seguimiento estricto de las FAV protésicas con eco-doppler14. Sin embargo, en un metaanálisis en 2008 se analizaron 12 estudios aleatorizados sobre un total de 1570 pacientes en los que se estudió el impacto del seguimiento con prueba de imagen de accesos vasculares, junto con intervenciones precoces, para re-establecer la permeabilidad, y se encontró que en 9 estudios no se alcanzó una reducción significativa del riesgo de trombosis del acceso con el seguimiento, mientras que sí se alcanzó en 3 de ellos15. Según Akoh et al., no se identifica una causa que justifique la trombosis de una FAV protésica en un 20% de las ocasiones, lo que podría explicar la dificultad en el seguimiento de estos accesos3.
En nuestra serie, se evidenció una mejoría de la permeabilidad primaria y secundaria de las FAV húmero-axilares en el grupo C-FAV, aunque sin llegar a alcanzar la significación estadística. Por otro lado, en el grupo C-FAV se consiguió disminuir tanto el número de reintervenciones por paciente como el número de reintervenciones por obstrucción. Esto se puede deber a una mejor identificación de aquellos accesos de mal pronóstico y a una reintervención precoz en aquellas FAV malfuncionantes. Hay que tener en cuenta que, desde que se pone en marcha la consulta de alta resolución de accesos vasculares, los procedimientos intervencionistas que se realizan en estas FAV son ejecutadas mayoritariamente no por el equipo de Radiología Intervenionista, sino por el propio Servicio de Cirugía Vascular, que asume la gran mayoría de las reparaciones de los accesos vasculares que realiza al poder ofrecer en cada caso la mejor solución (quirúrgica convencional o quirúrgica endovascular), y esto también ha podido influir en los resultados, ya que el cirujano va a ser capaz de identificar con una mayor seguridad aquellos accesos en los que la reparación no se debe realizar por mal pronóstico de ésta. En nuestro caso, el papel de la radiología intervencionista es un importante apoyo en el tratamiento de las lesiones obstructivas/estenosantes de las venas centrales, donde cobran especial importancia los equipos radiológicos de que se dispone en la salas de intervencionismo.
CONCLUSIÓN
El establecimiento de una consulta específica de accesos vasculares con seguimiento ecográfico intensivo no ha mejorado la permeabilidad de las FAV húmero-axilares. El mapeo preoperatorio con eco-doppler nos ha permitido identificar aquellas fístulas con mayor riesgo de obstrucción, siendo el diámetro de la vena axilar menor de 5 mm un factor de peor pronóstico de permeabilidad de las FAV húmero-axilares. Si bien el seguimiento intensivo ha conseguido disminuir el número de reintervenciones en estos accesos por obstrucción, y se ha visto que el eco-doppler puede ser una herramienta muy útil en el seguimiento de estas fístulas, consideramos que el seguimiento de estos accesos debe ser clínico basado en los datos de hemodiálisis, quedando la valoración ecográfica para aquellos casos en los que exista una mínima sospecha de malfunción. En estos casos, resulta esencial el papel del nefrólogo y la fluida comunicación entre éste y el equipo de cirugía vascular que se encarga del mantenimiento de los accesos vasculares para conseguir el objetivo final que deben tener en estos procedimientos, que no es otro que alargar la vida útil de los accesos vasculares para hemodiálisis.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Kaplan-Meier. Serie Global. Permeabilidad primaria y secundaria
Figura 2. Kaplan-Meier. Permeabilidad primaria y secundaria. Grupo control y grupo C-FAV
Tabla 1. Resultados demográficos y factores de riesgo cardiovascular asociados
Tabla 2. Permeabilidad primaria en función del diámetro de la vena
Tabla 3. Reintervenciones