■ Tipo de diseño y seguimiento
Ensayo clínico multicéntrico, aleatorizado, abierto, 2 grupos de tratamiento paralelos, realizado desde mayo de 2011 hasta marzo de 2016 con seguimiento de 3 meses. Evaluación de pacientes a las 24 h, 30 días y 3 meses. Registrado en clinicaltrials.gov: NCT01176565.
■ Asignación
Aleatorización informatizada a través de página web con empleo de algoritmos para equilibrar la asignación de las ramas de tratamiento en relación con el centro de reclutamiento, resultado de la escala de Glasglow (GCS) basal, edad y presencia de hemorragia intraventricular.
■ Enmascaramiento
Estudio abierto. La evaluación y comparación de la tomografía computarizada (TC) craneal sin contraste a las 24 h fue ciega para el investigador.
■ Ámbito
Pacientes reclutados en 110 centros de Estados Unidos, Japón, China, Taiwán, Corea del Sur y Alemania. El 56% de los pacientes eran asiáticos.
■ Pacientes
Se aleatorizaron 1.000 pacientes, 500 asignados a cada grupo de tratamiento, con los siguientes criterios:
Criterios de inclusión
– Mayores de 18 años.
– Posibilidad de iniciar tratamiento con nicardipino intravenoso (i.v.) en las primeras 4,5 h desde el inicio de los síntomas.
– Signos clínicos consistentes con el diagnóstico de ictus, incluyendo alteración del lenguaje, la función motora, la situación cognitiva y/o la visión, mirada y actitud negligente.
– Resultado de la GCS ≥ 5 a la llegada a urgencias.
– Cociente internacional normalizado < 1,5.
– TC craneal con resulado de hematoma intraparenquimatoso craneal (HIC) con medición del volumen de hematoma < 60 ml.
– Para los pacientes aleatorizados antes de la medicación antihipertensiva i.v.: presión arterial (PA) sistólica (PAS) > 180 mmHg sin reducción espontánea de la PA por debajo de 180 mmHg.
– Para los pacientes aleatorizados después de la medicación antihipertensiva i.v.: PAS > 180 mmHg sin reducción espontánea de la PA por debajo de 140 mmHg.
– Firma del consentimiento informado.
Criterios de exclusión
– Neoplasia, aneurisma, traumatismo o malformación vascular como causa de la hemorragia cerebral causante del HIC.
– HIC localizado en regiones infratentoriales.
– Hemorragia intraventricular con contenido hemático que rellena un ventrículo lateral o más de la mitad de ambos ventrículos cerebrales.
– Paciente que requeire cirugía de evacuación urgente.
– Embarazo o lactancia.
– Uso de dabigatrán en las 48 h previas.
– Recuento plaquetario < 50.000/µl.
– Intolerancia al nicardipino.
– Discapacidad severa
– Paciente que requiere tratamiento agresivo en UCI.
■ Intervención(es)
Los 1.000 pacientes fueron aleatorizados a los 2 grupos de tratamiento de la siguiente manera:
– Grupo de tratamiento intensivo (GTI) (n = 500): nicardipino i.v. en infusión a 5 mg/h, con incremento de 2,5 mg/h cada 15 min hasta alcanzar el objetivo de PAS < 140 mmHg o dosis máxima de 15 mg/h. Infusión extra de labetalol (bolos de 5-20 mg i.v. cada 15 min) permitido.
– Grupo de tratamiento estándar (GTE) (n = 500): nicardipino i.v. en infusión a 5 mg/h, con incremento de 2,5 mg/h cada 15 min hasta alcanzar el objetivo de PAS < 180 mmHg o dosis máxima de 15 mg/h. Infusión extra de labetalol (bolos de 5-20 mg i.v. cada 15 min) permitido.
■ Variables de resultado
Variable principal
– Muerte o discapacidad definida por la escala de Rankin modificada (resultado, 4-6) a los 3 meses del inicio del tratamiento.
Variables secundarias
– Calidad de vida medida por la escala EuroQOL.
– Expansión del hematoma medido por TC.
■ Tamaño muestral
La hipótesis principal fue que el GTI sería al menos un 10% (riesgo relativo: 0,83) superior al estándar, asumiendo una tasa de muerte o discapacidad del 60% en el GTE basado en la bibliografía, una probabilidad de error tipo I de 0,05 y una probablidad de error tipo II de 0,10. La estimación del tamaño muestral fue de 1.042 pacientes. Se evaluaron un total de 8.532 pacientes, logrando la aletarización para el estudio en 1.000, lo que cumplió con criterios estadísticos. El estudio fue interrumpido ligeramente antes de alcanzar la cifra objetivo debido a la práctica inexistencia de diferencia entre los grupos a estudio (el 1% obsevado frente al 10% esperado).
El análisis preespecificado primario fue llevado a cabo mediante el principio de intención por tratar con ajuste por edad, resultados del GCS y la presencia de hemorragia intraventricular.
Los datos fueron analizados por el procedimiento PROC GENMOD, versión 9,4.
Los eventos adversos fueron clasificados con el uso de la terminología del Medical Dictionary for Regulatory Activities.
■ Promoción
El estudio contó con financiación del National Institute of Neurological Disorders and Stroke y del Intramural Research Fund for Cardiovascular Diseases of the National Cerebral and Cardiovascular Center. La medicación fue aportada por Chiesi USA y Astellas Pharma sin tener ninguna relación con los resultados ni la elaboración del artículo científico.
■ RESULTADOS PRINCIPALES
Análisis basal de los grupos
La edad media de los pacientes fue de 61,9 años, el 62,0% varones y el 56,2% eran asiáticos. La PAS media al ingreso fue de 200,6 ± 27,0 mmHg. La escala GCS fue homogénea entre grupos, resultando un 14,7% de los pacientes < 12. El volumen del HIC medio fue de 10,3 ml. Un 26% de los pacientes presentaba hemorragia intraventricular.
La localización del HIC fue mayoritariamente ganglios basales (51%), tálamo (37%) y lóbulo cerebral (11%). En cuanto a la prevalencia de factores de riesgo cardiovascular, la hipertensión arterial (HTA) era del 82% (GTI) frente al 76,4% (GTE); la diabetes mellitus, del 18,4 (GTI) frente al 16,6% (GTE) y la dislipemia, del 24,4% (GTI) frente al 23,8% (GTE).
Variable principal
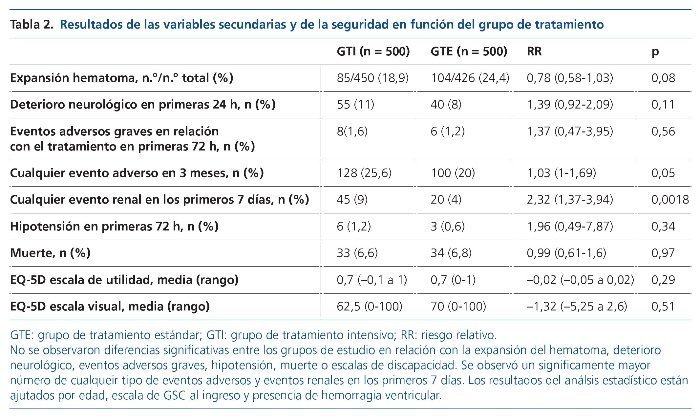
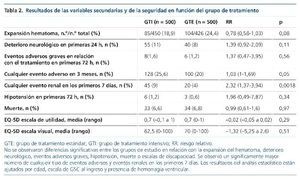
No se observaron diferencias significativas entre los grupos de estudio en relación con la variable principal de muerte o discapacidad (tabla 1). Tampoco se observaron diferencias estadísticamente significativas entre los pacientes que lograron los objetivos de PA de una forma rápida, en las primeras 2 h, en comparación con el resto. Los resultados del análsis estadístico están ajutados por edad, escala de GSC al ingreso y presencia de hemorragia ventricular.
■ EFECTOS SECUNDARIOS
Se observó un mayor número de efectos secundarios renales de forma significativa en el GTI durante los 7 días siguientes al período de aleatorización, así como los eventos adversos graves a lo largo del período de seguimiento de 3 meses.
■ CONCLUSIONES DE LOS AUTORES
Los autores concluyen que a la luz de sus resultados no se puede apoyar que una reducción aguda de las cifras de PA hasta un objetico de PAS < 140 mmHg en pacientes con hemorragia cerebral intraparenquimatosa sea más efectiva en términos de mortalidad y estatus funcional que mantener una PAS entre 140-179 mmHg.
■ COMENTARIOS DE LOS REVISORES
La enfermedad cerebrovascular se encuentra entre las principales causas de muerte, discapacidad severa y gasto sanitario a nivel mundial, siendo el ictus hemorrágico no traumático el que presenta un peor pronóstico. A pesar del conocimiento de su prevalencia, por encima del millón de individuos al año, no existe un consenso internacional sobre el tratamiento médico o quirúrgico más adecuado. Generalmente, la PA suele estar elevada en estos pacientes por múltiples mecanismos: HTA previa, aumento de la presión intracraneal, activación de señales neurovegetativas y vías neuroendocrinas.
La elevación de la PA se ha demostrado como un potente factor predictor pronóstico. Sin embargo, no existe consenso sobre la forma terapéutica más adecuada para contrarrestar su potencial patogénico. De hecho, el debate está presente sobre si un marcado descenso de la PA en los primeros días tras el inicio de los síntomas de la HIC puede estar rlacionado con un mejor pronóstico a corto, medio y largo plazo. El presente estudio se marcó como objetivo responder a esta pregunta.
A la luz de la publicación de los resultados de este estudio, el ATACH-2, se confirma que la estrategia más agresiva de descenso de la PA en pacientes con ictus hemorrágico agudo, no aporta beneficio clínico a corto plazo en cuanto a descenso de mortalidad y/o estableciemiento de discapacidad grave junto a percepción de mejor calidad de vida, en comparación con el mantenimiento de cifras de PA significativamente más elevadas. No obstante, es importante señalar que la seguridad se mantiene durante el estudio de forma similar en ambas ramas de tratamiento, si bien se produce un deterioro de función renal más marcado en el grupo de tratamiento intensivo a corto plazo. De todos modos, es destacable que los pacientes incluidos en el ATACH-2 tienen una morbimortalidad significativamente menor a lo pulbicado en la bibliografía (el 37 frente al 60%).
Es relevante tener en consideración que el grupo de pacientes incluidos en el estudio, en aras de homogeneizar la muestra y la metodología del tratamiento, puede contener sesgos que reducen su reproducibilidad en la práctica clínica habitual: la muestra contiene mayoritariamente pacientes asiáticos, más del 50%, y entran con un Glasgow bastante favorable, pues el 56% de los pacientes tiene la máxima puntuación en el score.
La metodología, asimismo, carece del enmascaramiento necesario, lo que genera una mayor debilidad de los resultados. Otra crítica al estudio es el uso generalizado de nicardipino como tratamiento fundamental, que no es rutinario en todos los centros sanitarios de forma global.
■ CONCLUSIONES DE LOS REVISORES
En resumen, los resultados del estudio aportan datos sobre el debate del objetivo de PA a lograr en pacientes en fase aguda de un ictus hemorrágico intraparenquimatoso no extenso, no complicado. Los datos no avalan la agresividad del tratamiento inicial por no aportar beneficio clínico, si bien, en conjunto, el ATACH-2 demuestra que una protocolización de la atención a estos pacientes puede mejorar su morbimortalidad.
■ CLASIFICACION
Subespecialidad: Hipertensión arterial
Palabras clave: Ictus hemorrágico. Objetivos presión arterial. Hematoma cerebral. Nicardipino. Morbimortalidad. Enfermedad cerebrovascular
■ NOTAS CLINICAS
Como comentario final, es muy importante destacar la poca relevancia que se aporta en general a la metodología de la medida de la PA. En el contexto del paciente estable, en consulta o en su domicilio, se observa una elevación rutinaria de las cifras de PA por hiperactividad simpática. Por ello, la protocolización de la medida es crucial. En el contexto en el que se desarrolla el estudio ATACH-2, esta condición toma una significación mayor por la hiperactividad adrenérgica del paciente con un ictus hemorrágico. Los datos que podrían ofrecer otras formas de medida de la PA y la hemodinámica vascular en general podrían aportar luz sobre este controvertido debate.