Van Rooden CJ, Schippers EF, Guiot HFL, et al. Prevention of coagulase-negative Staphylococcal central venous catheter-related infection using urokinase rinses: a randomized double-blind controlled trial in patients with hematologic malignancies. J Clin Oncol 2008;26:428-33.
Tipo de diseño y seguimiento
Ensayo controlado aleatorizado. No consta el tiempo de seguimiento.
Registro
No consta registro del ensayo.
Asignación
Aleatorizada con sobres opacos.
Enmascaramiento
Doble ciego para los investigadores y participantes.
Ámbito
Departamento de Hematología de un centro terciario de referencia en Holanda.
Pacientes
Adultos con Catéter Venoso Central (CVC) tunelizado antes de quimioterapia intensiva o de condicionamiento previo a trasplante de médula ósea o de células madre de sangre periférica, que ocasionaba disrupción de mucosas y granulocitopenia grave (polimorfonucleares <0,1x109/l) al menos durante 14 días. Los CVC (subclavia o yugular) se sellaron con heparina (5.000 U/ml) y se utilizaron para administración de fármacos citotóxicos y tratamiento de soporte. Se permitió la extracción de sangre a través del catéter con fines diagnósticos y de monitorización. No se administró tratamiento antibiótico profiláctico específico para las infecciones asociadas al CVC.
Intervenciones
Los pacientes fueron asignados aleatoriamente a tratamiento con tres lavados por semana con urokinasa (5 ml con 5.000 U/ml) o con placebo (5 ml de salino 0,9%) en infusión lenta durante 15 minutos. Al finalizar la infusión, el CVC se dejó sellado al menos durante 30 minutos antes de poder utilizarlo. La primera dosis de fármaco en estudio se administró antes del día +7 de inserción del CVC.
Tratamiento antibiótico profiláctico, monitorización y manejo clínico
Para prevenir infecciones por bacterias aeróbicas gramnegativas, Estreptococcus viridans y Candida se incluía tratamiento oral con neomicina, polimixina B, ácido pipemídico y amfotericina B. Tras 10 días de tratamiento, las dosis se redujeron a la mitad. A partir del día de inserción del CVC, se cultivó de forma rutinaria el líquido de sellado cada 48 horas. Este intervalo se redujo a 24 horas en caso de cultivo positivo. En cada pico febril (temperatura >_38,5 ºC) u otros signos o síntomas de infección (hipotensión, escalofríos o taquicardia) se obtuvieron dos hemocultivos, uno a través del CVC y otro de vena periférica. Se repitieron diariamente los hemocultivos en presencia de signos de infección hasta el aislamiento de un microorganismo. Se obtuvo un exudado para cultivo si había signos inflamatorios en el orificio de entrada del CVC. Se realizaron cultivos de punta de catéter sólo para confirmar el diagnóstico de infección asociada al CVC. Se definieron dos tipos de infección: local (infección del orificio de salida y colonización significativa del catéter) y sistémica (bacteriemia) asociadas al CVC, que se definieron con criterios establecidos de antemano. En caso de infección local demostrada, se inició tratamiento antibiótico apropiado, sin retirada del CVC. No se inició tratamiento antibiótico si sólo un cultivo del líquido de sellado resultó positivo. En casos de infección sistémica, se inició tratamiento empírico con ceftazidima y teicoplanina que se suspendieron si los cultivos resultaron negativos >72 h. El tratamiento antibiótico se ajustó al menor espectro posible en caso de diagnóstico microbiológico de septicemia asociada al CVC.
Variables de resultado
Principal: cualquier infección local o sistémica por estafilococo coagulasa-negativo asociada al CVC.
Tamaño muestral
Estimado en 180 pacientes para detectar una disminución del 50% en el riesgo de infección por estafilococo coagulasa-negativo, asumiendo una tasa del 45% en el grupo control, con una potencia estadística del 80%, un error de tipo 1 bilateral de 0,05 y una pérdida de seguimiento estimada en el 10%.
Estadística
Análisis por intención de tratar.
Promoción y conflicto de intereses
Financiado con una beca de la Fundación Holandesa del Corazón. Los autores declaran ausencia de conflicto de intereses.
RESULTADOS PRINCIPALES
ANÁLISIS BASAL DE LOS GRUPOS
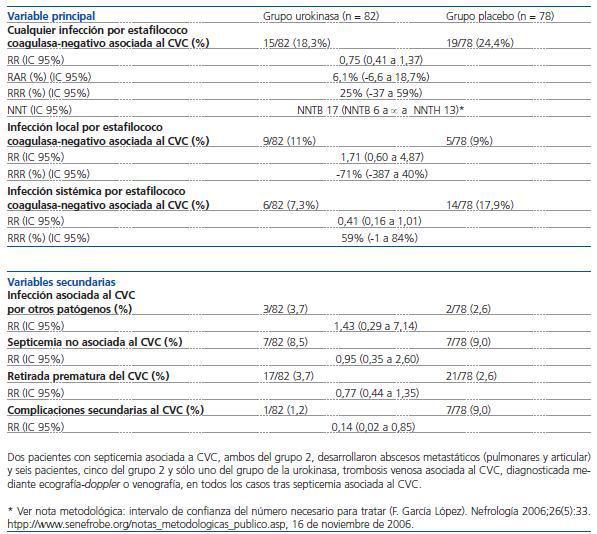
De los 161 pacientes consecutivos aleatorizados, 83 fueron incluidos en el grupo de tratamiento con urokinasa (grupo 1) y 78 en el grupo de tratamiento con salino (grupo 2). Sólo un paciente (1,2%) del primer grupo retiró su consentimiento tras cuatro dosis del fármaco de estudio por náuseas; el resto completó el ensayo. La edad media (SD) fue de 42,5 (15,3) años y el 55% eran varones. No hubo diferencias entre los grupos en la enfermedad neoplásica de base ni en el tratamiento de quimioterapia administrado. El tiempo medio (SD) de permanencia del catéter fue de 30,4 (1,6) días. (ver tabla 1)
Efectos secundarios
No se describen efectos adversos del tratamiento con urokinasa, excepto náuseas en un paciente que obligó a la interrupción prematura del tratamiento. Hubo seis muertes a lo largo del tratamiento, cinco en el grupo de urokinasa frente a una en el de salino (RR 4,8; IC 95% 0,74 a 30,7). Un paciente del grupo de urokinasa falleció de hemorragia cerebral, tres semanas después de la última infusión de urokinasa y en presencia de trombopenia grave. Las otras causas de muerte fueron insuficiencia cardíaca (n = 1), septicemia por Candida (n = 2), fallo multiorgánico (n = 1) y enfermedad de injerto frente a huésped (n = 1).
CONCLUSIONES DE LOS AUTORES
La administración de urokinasa contribuye a una reducción clínicamente significativa de las septicemias por estafilococo coagulasa-negativo en pacientes tratados con quimioterapia para neoplasias hematológicas, aunque el número total de infecciones asociadas al CVC no se reduzca.
COMENTARIOS DE LOS REVISORES
Ensayo controlado aleatorizado, con varios aspectos de la metodología utilizada y el análisis realizado que merecen un comentario crítico:
- Las tasas de incidencia se deberían expresar como número de eventos por día-paciente de permanencia del catéter venoso central.
- La variable principal de resultado es la aparición de cualquier infección, bien local en sus dos variantes (infección del orificio de entrada del catéter o colonización de la luz) o infección sistémica. Por ello, el revisor discrepa de las conclusiones de los autores del estudio, ya que el resultado de la variable principal combinada es negativo; es decir, que no existen diferencias estadísticamente significativas en las tasas de infección entre el grupo control con salino y el tratado con urokinasa.
- Incluso al realizar el análisis individual de los componentes de la variable principal, aunque las tasas de infección sistémica del grupo con urokinasa son menores que las del grupo control, esta diferencia tampoco alcanza, bien es cierto que por poco, la significación estadística (el IC 95% incluye el 1).
- Las tasas de infección local son mayores, aunque también sin significación estadística, y en el sentido opuesto, es decir, en el grupo tratado con urokinasa que en el de salino. Esto contradice la hipótesis biológicamente plausible de que una disminución del biofilm en los catéteres tratados con infusión periódica de urokinasa sería capaz de reducir la colonización por microorganismos y, de forma secundaria, los episodios de bacteriemia asociados al catéter.
- Aunque se asegura que el análisis se ha realizado por intención de tratar, en el denominador del grupo de tratamiento activo no se contabiliza el paciente retirado por intolerancia a la urokinasa.
- Es posible que los resultados sean negativos por falta de potencia del ensayo, ya que la tasa de infección del grupo control (24,5%) es casi la mitad de lo estimado (45%) para el cálculo del tamaño muestral.
- Sin embargo, la tasa de complicaciones, es decir, abscesos metastáticos y trombosis venosa siempre asociada a septicemia por catéter, fue menor (y es el único hallazgo estadísticamente significativo del ensayo) en el grupo tratado con urokinasa.
Existe un ensayo previo publicado1 que también muestra una reducción significativa del 21 al 6% (p = 0,02) en los pacientes que recibieron urokinasa, además de heparina no fraccionada, para el evento combinado de disfunción e infección asociada al CVC. Por otro lado, otro ensayo2 muestra una tasa similar (p = 0,50) de infección asociada al CVC en pacientes tratados con lavados periódicos con urokinasa (20%) o con heparina no fraccionada (25%).
CONCLUSIONES DE LOS REVISORES
Las tasas de infección global por estafilococo coagulasa-negativo asociada al CVC no se reducen con la utilización de urokinasa, aunque exista una tendencia a una disminución en las infecciones sistémicas y en la incidencia de complicaciones (abscesos metastáticos y trombosis venosa secundaria). No se justifica su utilización a la vista de la evidencia disponible.
Tabla 1.