La arteritis de Takayasu es una enfermedad infrecuente y que se manifiesta sistémicamente. Es una vasculitis de grandes vasos, que produce inflamación y estenosis de las arterias de mediano y grueso calibre, afectando fundamentalmente a la aorta. Una de sus formas más frecuentes de presentación es la hipertensión arterial HTA). Ésta se encuentra en el 30-50% de los casos. Afecta fundamentalmente a mujeres y su edad de inicio es temprana, en torno a los 20-30 años. Su diagnóstico es complicado dado que su evolución es insidiosa y se trata de una enfermedad de baja prevalencia en nuestro medio. En cuanto a su tratamiento, además de una evaluación global de los múltiples factores de riesgo cardiovascular, que suelen hallarse incrementados, la terapia irá dirigida a la enfermedad de base, mediante la utilización de esteroides a dosis de 1 mg/kg/día y con el empleo de otros inmunosupresores cuando no responden a este tratamiento. A continuación presentamos un caso, de una paciente de 59 años, intervenida hace 30 años de coartación de aorta, como causa de HTA secundaria. La paciente se remitida a consulta por HTA refractaria al tratamiento y ligera insuficiencia renal de 1,5 mg/dl. Desde el inicio, nos llaman la atención las diferencias de presión arterial entre miembros superiores e inferiores, con pulsos débiles pero conservados, en el contexto de la coartación. Tras el hallazgo radiológico de un aneurisma torácico y abdominal, solicitamos ampliación del estudio radiológico que nos lleva al diagnóstico de la paciente. La verdadera causa de la HTA de nuestra paciente es la arteritis de Takayasu, que a su vez motivó la coartación de aorta, y que ha pasado desapercibida durante todos estos años.
INTRODUCCIÓN
La arteritis de Takayasu es una vasculitis de grandes vasos, que produce inflamación y estenosis de las arterias de mediano y grueso calibre (sobre todo la aorta), principalmente relacionada con el engrosamiento fibroso del arco aórtico con estrechamiento u obliteración virtual de las inserciones de los grandes vasos que emergen de éste. Es una enfermedad poco frecuente y su incidencia oscila entre 1,2 y 2,6 casos por millón de habitantes al año, siendo más frecuente en países asiáticos. Nueve de cada 10 pacientes son de género femenino y la edad de inicio suele coincidir con la segunda y tercera décadas de vida1.
Desde el punto de vista clínico, la enfermedad se instaura de manera insidiosa, siendo frecuente un retraso diagnóstico de meses o años tras la aparición de los primeros síntomas. El 70-80% de los pacientes presentan soplos vasculares, disminución de pulsos y/o claudicación intermitente de extremidades.
También es frecuente la aparición de cefalea y vértigo. La mitad de los pacientes presentan manifestaciones sistémicas en forma de artralgias, mialgias, febrícula y pérdida de peso. Otras complicaciones más graves son: accidente vascular cerebral, amaurosis fugaz o permanente, hipertensión pulmonar, cardiopatía isquémica y disfunción valvular aórtica, que van a condicionar el pronóstico de estos pacientes.
CASO CLÍNICO
Paciente de 59 años con antecedentes de hipertensión arterial de 28 años de evolución secundaria a coartación de aorta intervenida en 1980, dislipemia, intolerancia hidrocarbonada y fumadora de 10 cigarrillos/día. La paciente es remitida por su médico de atención primaria por hipertensión arterial (HTA) refractaria al tratamiento, con insuficiencia renal, con una Crp basal de 1,5 mg/dl y una urea de 88 mg/dl. Como tratamiento habitual: nebivolol 5 mg/24 h, losartán 100 mg, hidroclorotiacida 12,5 mg/24 h, manidipino 10 mg/24 h y omeprazol 20 mg/24 h.
Se encuentra bien, refiere nicturia de 1-2 veces/noche. En la exploración física: tensión arterial, brazo izquierdo: 163/59 mmHg; brazo derecho: 144/71 mmHg; pie izquierdo: 110/58 mmHg. Pulso: 81 lat/min. Peso: 72,1 kg. Talla: 157 cm. IMC: 29,25 kg/m2. Buena coloración de piel y mucosas. Normal configuración, lengua y boca normal con ausencia de ulceraciones orales. Fondo de ojo normal. Cuello: las carótidas laten con normalidad. Auscultación respiratoria normal. Circulatorio: tonos cardíacos rítmicos con soplo sistólico II/VI. Abdomen: blando, depresible, no doloroso, sin visceromegalias ni masas. No hay soplos abdominales. Puño-percusión renal bilateral negativa. Extremidades: no hay edemas en las extremidades inferiores. Pulsos pedios débiles, presentes y simétricos. En la analítica: hemograma normal. Bioquímica: glucosa: 118 mg/dl, urea: 80 mg/dl, creatinina: 1,5 mg/dl, ácido úrico 7,1 mg/dl, potasio: 5 mEq/l, calcio: 9,7 mg/dl, fósforo: 3,9 mg/dl, triglicéridos: 103 mg/dl. Colesterol: 222 mg/dl, LDL: 156 mg%. Hb glicosilada: 4,4%. Cistatina C: 1,6 mg/l; VSG: 25 mm/h y PCR: 9,2 mg/l. Proteinograma normal. Inmunología: normal, incluido complemento. Marcadores virales, negativos. Estudio serológico de sífilis, negativo. Orina: microalbuminuria, 9 mg/l, sedimento, normal. Aclaramiento de creatinina: 49,9 ml/min.
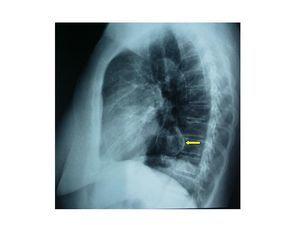
En las pruebas complementarias realizadas destacaba un EKG con trazado en ritmo sinusal con registro electrocardiográfico compatible con hipertrofia de ventrículo izquierdo. Radiografía de Tórax (figura 1) con calcificación del botón aórtico, con imagen indicativa de aneurisma de aorta torácica. Aparato urinario en vacío: se visualizan de forma completa las dos siluetas renales. No se visualizan calcificaciones vasculares. Ecocardiografía: compatible con hipertrofia moderada del ventrículo izquierdo. Ecografía Doppler renal: se observan ambos riñones de configuración normal, riñón derecho de 10,3 cm y riñón izquierdo de 9,4 cm de tamaño, con ecoestructura compatible con la normalidad. Índices de resistencia normales. Imagen ecográfica de dudoso aneurisma tóraco-abdominal.
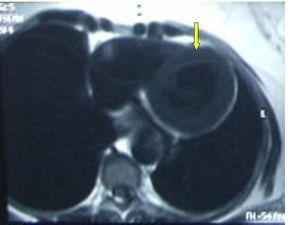
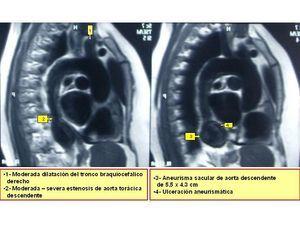
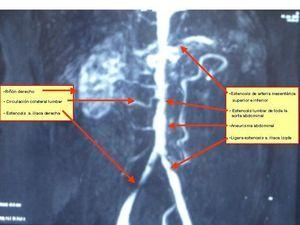
Debido a los hallazgos radiológicos de aneurisma y asimetría renal leve, solicitamos una angio-TC torácica en la que se evidencia un aneurisma de aorta descendente distal, de tipo sacular, de 4,3 cm de diámetro. Ampliamos estudio con una angio-IRM toráco-abdominal (figura 2, figura 3, figura 4, figura 5) en la que se observan signos de miocarditis. Estenosis en múltiples niveles de la aorta, con signos de inflamación activa y aneurisma focal de aorta torácica descendente. Afectación difusa de aorta abdominal, así como de sus principales ramas viscerales. Triple arteria renal derecha y doble arteria renal izquierda. Estenosis de la arteria polar superior izquierda.
Se propone a la paciente realizacion de arteriografía en varias ocasiones, que rechaza. Debido a los hallazgos radiológicos de aortitis se realiza derivación a consultas externas de reumotología, para inicio de tratamiento esteroideo, a las cuales no acude. Es valorada en cirugía vascular que desestima intervención quirúrgica de las lesiones estenóticas-aneurismáticas.
En cuanto al tratamiento, al presentar elevado riesgo cardiovascular, se inicia dieta sin sal. Se recomienda evitar el alcohol y abandonar el tabaco; realizar ejercicio físico con regularidad; evitar la toma de medicamentos o sustancias potencialmente nefrotóxicas, y dieta para la dislipemia. Se reajusta la medicación que toma por lo que se aumenta la tiacida a 25 mg/24 h, y el manidipino a 20 mg/24 h. Se añade atorvastatina 20 mg/24 h y clopidogrel 75 mg/24 h.
A los 5-6 meses la paciente acude a revisión y refiere controles tensionales en torno a 150/80 mmHg, por lo que se incrementa la dosis de nebivolol a 5 mg/12 h y se añade lisinopril 20 mg/24 h al tratamiento hipotensor. Al añadir el IECA se advierte de la posibilidad de una disminución en el volumen de diuresis por lo que le se indica que recogiera la diuresis de 24 horas durante una semana.
Pasados 5 días la paciente presenta oligoanuria, por lo que se suspende el IECA y se pauta doxazosina 4 mg/24 h. Dada la sospecha clínica se propone a la paciente la realización de arteriografía para descartar estenosis de arteria renal bilateral, que rechaza nuevamente.
Finalmente, se llega al diagnóstico de HTA secundaria grado II (con refractariedad al tratamiento) con un riesgo cardiovascular añadido muy alto en paciente con arteritis de Takayasu.
DISCUSIÓN
En la arteritis de Takayasu el 30-50% de los casos, dependiendo de las series estudiadas, presentan HTA que, desde el punto de vista fisiopatológico, puede ser explicada por tres hechos: 1) la propia estenosis de la aorta torácica que condiciona HTA; 2) la estenosis de la arteria renal, cuyo mecanismo es ampliamente conocido por el que desencadena HTA, y 3) pérdida de elasticidad aórtica, debido a la inflamación los pacientes terminan desarrollando rigidez arterial, justificando la presencia de HTA de predominio sistólico. En nuestro caso es posible que concurran todos los factores a la vez, ya que dichas alteraciones estaban presentes2,3.
En cuanto a la refractariedad al tratamiento hipotensor, no sabemos si es achacable a una estenosis bilateral de arteria renal, debido a que las lesiones arteriales de esta patología son progresivas si no se recibe tratamiento, y al comportamiento clínico con el IECA entrando en oligoanuria 6 meses más tarde. Fue como si la paciente padeciera dicha estenosis, aunque no disponemos de imágenes que confirmen nuestra sospecha, pues la paciente rechazó la realización de una arteriografía.
En nuestra paciente la enfermedad se inició con menos de 40 años, presentaba disminución del pulso, con diferencias de presión casi de 19 mmHg entre miembros superiores, la presencia de un soplo aórtico y aunque no se realizó la arteriografía, en la angio-IRM se detectaron lesiones similares a este tipo de vasculitis de gran vaso; todos estos hallazgos son diagnósticos de arteritis.
El diagnóstico de certeza es con arteriografía, en la que se aprecian las estenosis vasculares, circulación colateral o aneurismas en las zonas afectadas; topdos estos datos estaban presentes en la angio-IRM realizada. Algunos estudios señalan que las arterias más afectadas son las subclavias (nuestra paciente tenía una dilatación del tronco braquiocefálico derecho), alcanzando un 93%, pero puede afectar en un 10% de los casos a las arterias coronarias5. La estenosis de arteria renal suele estar presente en torno al 30-80% de los casos. La respuesta al tratamiento esteroideo es buena, pero en ocasiones los pacientes son tratados mediante colocación de stents, con una elevada recidiva de la estenosis arterial renal.
En cuanto a los criterios diagnósticos de la arteritis de Takayasu según el American College of Reumatology, éstos son: 1) edad de comienzo <40 años; 2) claudicación de las extremidades; 3) disminución del pulso; 4) diferencia de presión >10 mmHg entre miembros superiores; 5) soplo sobre las arterias subclavia o aorta, y 6) anormalidades en la arteriografía, y se necesitan al menos tres criterios para establecer el diagnóstico. Nuestro caso cumplía al menos cuatro criterios, por lo que llegamos a la conclusión de que la paciente presentaba esta vasculitis de gran vaso4.
El diagnóstico diferencial incluye otras aortitis inflamatorias infecciosas como la sífilis y tuberculosis; autoinmunes como lupus eritematoso sistémico, artritis reumatoide, espondiloartropatías, enfermedades de Berger, Behçet, Cogan y Kawasaki, y defectos estructurales, como síndromes de Ehler-Danlos y Marfan y ciertas anormalidades aórticas como la neurofibromatosis y la fibrosis por radiación.
El 60% de los pacientes responden inicialmente al tratamiento con prednisona (1 mg/kg/día, con reducción paulatina), aunque hay pocos estudios al respecto. Las manifestaciones sistémicas desaparecen y la sintomatología vascular remite o mejora. Los no respondedores consiguen alcanzar la remisión al añadir inmunosupresores (metotrexato o ciclofosfamida). El 20% de los enfermos no alcanzan nunca la remisión completa y sus lesiones progresan a pesar del tratamiento. El 50% de los casos se requiere cirugía de derivación por hipertensión vasculorrenal grave, afectación carotídea o vertebral, isquemia de extremidades o lesión coronaria. La angioplastia transluminal es eficaz en el 50% de los casos, pero las restenosis son frecuentes y precoces6-8.
Finalmente, se llega al diagnóstico de HTA secundaria grado II (con refractariedad al tratamiento) con un riesgo cardiovascular añadido muy alto. Dicha HTA se considera en el contexto de una coartación de aorta que fue intervenida, que no nos hizo sospechar la existencia de otra patología subyacente. Por tanto, la HTA es secundaria a la arteritis de Takayasu y se ve agravada por una enfermedad renal crónica estadio III por probable nefroangiosclerosis y/o estenosis de arteria renal izquierda. Cardiopatía isquémico-hipertensiva con signos de miocarditis. Aneurisma de aorta torácica y abdominal no subsidiario de intervención quirúrgica.
Figura 1. Radiografía de tórax. Imagen de calcificación en botón aórtico. Imagen redondeada, calcificada, en aorta descendente, indicativa de aneurisma de aorta.
Figura 2. Angio-IRM cardíaca.
Figura 3. Angio-IRM torácica.
Figura 4. Angio-IRM abdominal.
Figura 5. Triple arteria renal derecha y doble arteria renal izquierda. Estenosis de la arteria polar superior izquierda.