La acidosis tubular renal distal (ATRd) es una enfermedad minoritaria, de origen genético o adquirido, caracterizada por una incapacidad de excreción urinaria de hidrogeniones (H+), hipobicarbonatemia, hipercloremia, hipocitraturia y habitualmente hipokaliemia e hipercalciuria. Las formas genéticas suelen diagnosticarse en los primeros meses de vida y su tratamiento consiste en suplementos de álcali encaminados a evitar las consecuencias clínicas a largo plazo, sobre todo la enfermedad renal crónica (presente en algunas series hasta en el 82% de los pacientes) y la enfermedad ósea asociada. Se desarrolló una encuesta multirrespuesta cerrada de 10 preguntas encaminada a conocer aspectos epidemiológicos, diagnósticos, del manejo clínico y terapéutico, dentro del colectivo de nefrólogos españoles.
Materiales y métodosEncuesta distribuida a los asistentes a un foro científico sobre ATRd durante el congreso de 2019 de la Sociedad Española de Nefrología (SEN); las respuestas se recogieron a la salida del mismo. Los resultados se analizaron con un test estadístico paramétrico estableciéndose el porcentaje de cada respuesta a las 10 preguntas.
ResultadosDe entre los que respondieron a la encuesta, el 44,4 y el 37,7% no atendieron a ningún paciente con ATRd en el último año ni en los tres anteriores, respectivamente. Cuando se sospecha la patología, el diagnóstico genético confirmatorio se realiza solo en el 13,3% de los casos y el estudio familiar solo en el 11,1%. Solo el 26,6% afirman que el control metabólico es excelente, bueno o muy bueno, y el 69% piensan que el cumplimiento terapéutico es regular, malo o muy malo.
ConclusionesLa encuesta ha puesto de manifiesto el relativo desconocimiento de esta patología, así como la baja satisfacción con el control metabólico y el pobre cumplimiento terapéutico, lo cual puede conllevar una mayor severidad en la enfermedad renal y ósea asociadas a la ATRd.
dRTA is a genetic or acquired rare disease, characterized by an unability to excrete hydrogens (H+) into urine, hypobicarbonatemia, hyperchloremia, and frequently hypercalciuria and hypokalaemia. Genetic forms are usually diagnosed during the first months of life and its treatment is based on providing alkali supplements in order to prevent long term clinical consequences, particularly chronic kidney disease (described in some cohorts up to 82% of dRTA patients) and the associated bone disease. A 10 queries multi choice closed response survey was designed to know more about epidemiological, diagnostics, clinical management and therapeutical issues of this disease among Spanish nephrologists.
Materials and methodsThis survey was delivered to the attendees to a scientific meeting on dRTA at the Spanish Nephrology Society congress in 2019. Surveys were collected at the end of this dRTA event. Results were analyzed by using a parametric statistical test, obtaining the percentage of each response for the 10 questions.
ResultsAmong the survey responders, 44.4% and 37.7% did not visit any dRTA patient during the 1st and 3rd last year respectively. When having a suspicious diagnose, confirming genetic diagnostic test is only performed on the 13.3% of cases and pedigree studies only on 11.1%. Only a 26.6% confirms that metabolic control is excellent, good or very good, and 69% of the responders believe that treatment compliance is not bad, bad or very bad.
ConclusionsThis survey enhances the fact that dRTA is not a well known entity, satisfaction with metabolic control is poor and compliance is low. All these factors can lead to a higher severity of renal and bone diseases associated to dRTA.
La acidosis tubular renal distal (ATRd) es una de las tubulopatías más prevalentes dentro de un grupo de enfermedades consideradas como raras o minoritarias. La ATRd puede ser hereditaria o adquirida, comunicándose una prevalencia estimada de 0,46/10.000 habitantes1, si bien las de origen primario o hereditario tendrían una prevalencia inferior a 1 caso por 100.000 habitantes, por lo que en nuestro país el total de pacientes con diagnóstico de ATRd primaria estaría entre 300 y 4002. Esta patología se diagnostica en los primeros meses de vida e incluso días, y debe sospecharse ante niños con náuseas, vómitos, cierto grado de deshidratación, polidipsia y poliuria, junto con fallo de ganancia ponderoestatural, que, además, presenten hipobicarbonatemia, hipercloremia y anión GAP en sangre normal. Adicionalmente suele cursar con hipokaliemia. En la orina es característico encontrar la presencia de hipercalciuria, hipocitraturia, pH>5,5 y anión GAP positivo en coexistencia con la acidosis metabólica.
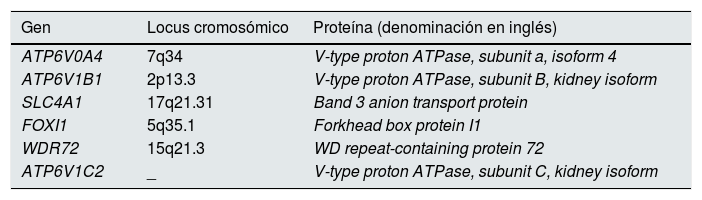
La ATRd primaria presenta un patrón de herencia autosómico recesivo en la mayoría de los casos, habiéndose descrito 6genes implicados en dicha enfermedad (tabla 1). Los más frecuentes en nuestro medio (más del 80%) son los que codifican para la subunidad V1B1 y V0A4 de la bomba ATPasa de H+, y son concretamente los genes ATP6V1B1 y ATPV0A4. La consecuencia fisiopatológica de la alteración de la bomba ATPasa de H+ es la incapacidad para excretar hidrogeniones a la luz del túbulo, generándose una orina con un pH más alcalino (y una incapacidad de acidificar la orina ante sobrecargas de ácido en la sangre). El 15% de las mutaciones son atribuibles al gen SLC4A1, que va a afectar a la configuración normal de intercambiador aniónico cloro-bicarbonato localizado en la membrana de la célula intercalada alfa en su cara más próxima al capilar sanguíneo. Las alteraciones en el intercambiador cloro-bicarbonato van a traducirse en hipercloremia (al no introducirse adecuadamente el cloro en la célula intercalada alfa) y en hipobicarbonatemia (el intercambiador ve alterado su normal funcionamiento). Por otro lado, es interesante resaltar que el gen SLC4A1 puede presentar una herencia autosómica recesiva o dominante, generando en este último caso una clínica menos grave que suele traducirse en un diagnóstico más tardío y de dificultad añadida. Otros genes responsables descritos en casos aislados son el FOXI1, el WDR72 y el ATP6V1C2, este último descrito recientemente en octubre de 20193.
Genes identificados en la patogénesis de la acidosis tubular renal distal y proteína que codifican
| Gen | Locus cromosómico | Proteína (denominación en inglés) |
|---|---|---|
| ATP6V0A4 | 7q34 | V-type proton ATPase, subunit a, isoform 4 |
| ATP6V1B1 | 2p13.3 | V-type proton ATPase, subunit B, kidney isoform |
| SLC4A1 | 17q21.31 | Band 3 anion transport protein |
| FOXI1 | 5q35.1 | Forkhead box protein I1 |
| WDR72 | 15q21.3 | WD repeat-containing protein 72 |
| ATP6V1C2 | _ | V-type proton ATPase, subunit C, kidney isoform |
Las formas más prevalentes de la enfermedad son las no genéticas, secundarias a enfermedades autoinmunes (síndrome de Sjögren, lupus eritematoso sistémico, artritis reumatoide, entre otras), administración de fármacos (en especial citotóxicos) o ingesta de tóxicos2. Se estima que las formas secundarias podrían ser unas 4 veces más frecuentes que las genéticas, si bien esta presunción no está bien establecida, y en general van a ser diagnosticadas a partir de la segunda década de la vida.
Independientemente de su origen, los pacientes con ATRd pueden presentar a lo largo de su vida una circunstancia de urgencia metabólica en un 25% de los casos4, en su mayoría motivada por crisis de hipokaliemia, con la consecuente debilidad muscular, parálisis muscular, riesgo de distrés respiratorio, shock, coma y muerte. Se han publicado series de pacientes con una mortalidad del 11% por dicha causa5.
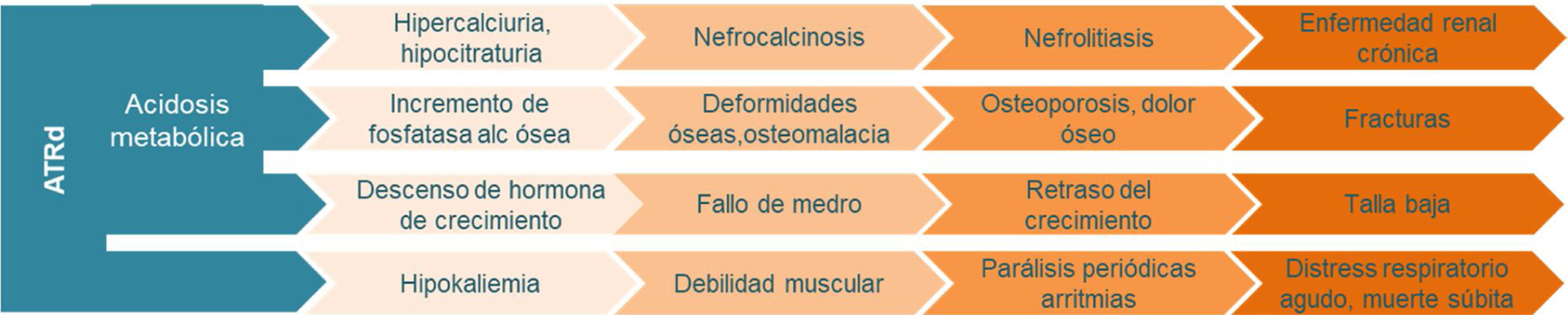
La acidosis metabólica no bien corregida, así como la presencia de hipokaliemia, hipercalciuria e hipocitraturia, son factores de riesgo para la presencia de patologías renales asociadas: nefrocalcinosis, 88-94% de los pacientes6,7; litiasis renal 12-24%7,8; enfermedad renal crónica, ya que el 82% de los pacientes entre los 20 y 60años van a presentar una enfermedad renal crónica (ERC) estadio2 o superior7 y enfermedad renal crónica estadio5, descrita en el 2,1-5% de los pacientes9,10. La acidosis metabólica va a ser responsable de la enfermedad ósea asociada en estos pacientes: osteoporosis, descrita en el 43% de los niños y en el 90% de los adultos9,11; osteomalacia, reportada entre el 9,6 y el 23,3% de los pacientes adultos12,13; deformidades óseas, descritas en el 25% de los niños11; fracturas patológicas notificadas en el 6,3% de estos enfermos9 y retraso del crecimiento y talla baja entre el 50 y el 79,1% de los niños6. La figura 1 ilustra como la acidosis metabólica, la hipercalciuria, la hipocitraturia y la hipokaliemia van a condicionar la progresión de las manifestaciones clínicas de la ATRd.
Adicionalmente, en las formas primarias se ha descrito sordera neurosensorial hasta en el 92% de los enfermos en la mutación de ATP6V1B16. No está bien establecido si en las formas secundarias de la enfermedad podría existir algún tipo de sordera asociado, si bien se cree que no debería ser el caso, ya que el motivo de la sordera parece ser la alteración de la bomba de protones dependiente de una ATPasa localizada en el oído interno.
Se ha establecido una relación directa entre el adecuado control metabólico de la enfermedad con una mejor salud ósea y una mejor preservación de la función renal7,9.
Como ya hemos mencionado, la ATRd es una entidad poco frecuente y las formas primarias son diagnosticadas en su gran mayoría por el nefrólogo pediatra. Sin embargo, en ocasiones el diagnóstico puede venir de parte de los nefrólogos de adultos a través del estudio del paciente con litiasis de repetición, especialmente si dichas litiasis son o tienen un componente de fosfato cálcico (CaP), un pH de la orina persistentemente >5,5 y cursan con hipocitraturia. En muchos casos el bicarbonato en sangre es normal, lo que explica que estas entidades no fueran diagnosticadas en la edad pediátrica. Se trata de una forma atenuada de ATRd llamada ATRd incompleta. Sin embargo, para el diagnóstico definitivo, a diferencia de la ATRd completa, es obligada la realización de pruebas de acidificación urinaria (pruebas de acidificación urinaria con cloruro amónico, prueba de acidificación urinaria con furosemida o con furosemida-fludrocortisona, determinación de pCO2 urinaria máxima, estímulo con bicarbonato sódico y/o acetazolamida). Es importante destacar que la capacidad de acidificación urinaria no es un rasgo dicotómico sino más bien continuo, por lo que la ATRd incompleta no es una entidad distinta, sino que puede ser un extremo de un espectro. Hallazgos recientes sugieren que la ATRd incompleta puede atribuirse a portadores heterocigotos de V-ATPasa hipofuncional. El tratamiento también consiste en recibir terapia alcalina, preferiblemente en forma de citrato potásico, administrado de forma prudente para tratar la retención crónica de ácido que favorece tanto la formación de cálculos como la enfermedad ósea pero sin elevar en exceso el pH en orina, que favorecería aún más la formación de CaP en orina14.
Por lo tanto, existiendo dudas razonables sobre el seguimiento establecido de estos enfermos en la edad adulta, un grupo de expertos diseñó una breve encuesta para valorar aspectos epidemiológicos, diagnósticos y de seguimiento clínico y terapéutico de la ATRd entre el colectivo de nefrólogos españoles.
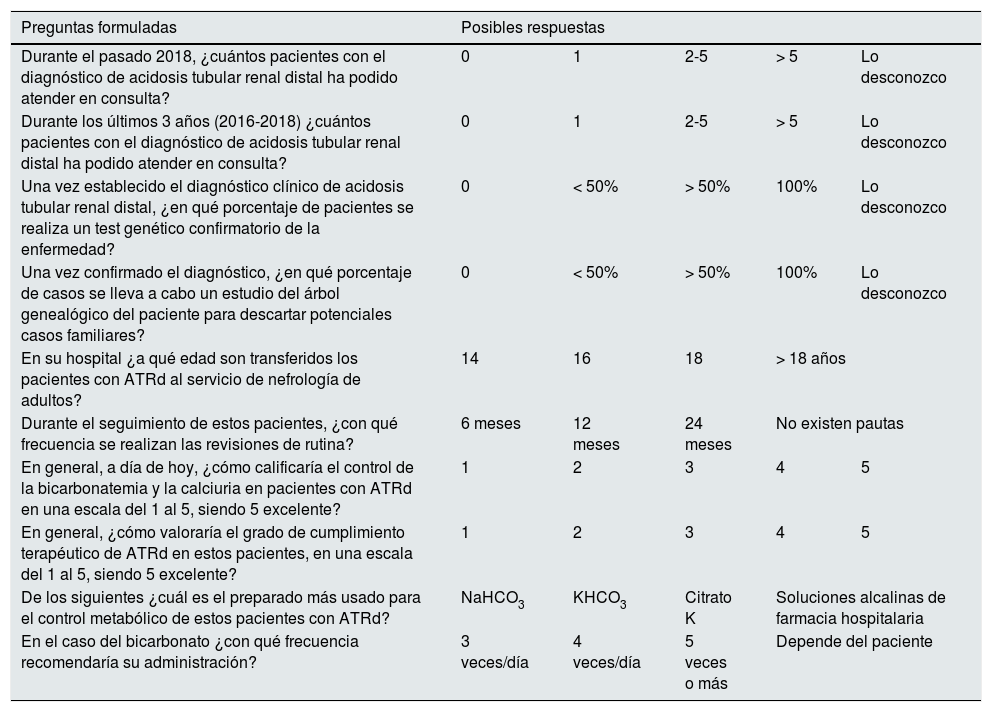
Material y métodosEn enero de 2019 un grupo de 5 expertos interesados en la ATRd, compuesto por 3 nefropediatras y 2 nefrólogos de adultos, elaboró un cuestionario de 10 preguntas multirrespuesta que pretendía evaluar aspectos epidemiológicos (número de pacientes atendidos en la consulta en el último año y últimos tres años), diagnósticos (realización de test genético confirmatorio de la enfermedad y elaboración de árbol genealógico), de seguimiento clínico (edad de transferencia de dichos enfermos al servicio de nefrología del hospital, frecuencia del seguimiento de dichos pacientes) y manejo terapéutico (valoración del control de la bicarbonatemia y calciuria, grado de cumplimiento terapéutico, fármacos empleados y su posología).
La encuesta completa figura en la tabla 2. Dicha encuesta en papel se distribuyó a los asistentes a un foro sobre ATRd en el seno del último congreso de la Sociedad Española de Nefrología (SEN) celebrado en octubre de 2019. Previamente se informó de la intención de llevar a cabo este proyecto a la SEN. Para una mayor agilidad en la obtención de unos resultados de dicha encuesta, y ante el grado de saturación sobre este tipo de ejercicios al que está sometido el nefrólogo clínico empleando encuestas on-line, se decidió optar por una aproximación más pragmática y ágil. Los resultados se analizaron mediante test estadísticos paramétricos simples, expresando las respuestas en el análisis en términos porcentuales frente al total de encuestas recibidas. Para las preguntas donde no todos los encuestados contestaron se consideró igualmente como el 100% el total de encuestas recibidas.
Preguntas incluidas en la encuesta junto con sus posibles respuestas
| Preguntas formuladas | Posibles respuestas | ||||
|---|---|---|---|---|---|
| Durante el pasado 2018, ¿cuántos pacientes con el diagnóstico de acidosis tubular renal distal ha podido atender en consulta? | 0 | 1 | 2-5 | > 5 | Lo desconozco |
| Durante los últimos 3 años (2016-2018) ¿cuántos pacientes con el diagnóstico de acidosis tubular renal distal ha podido atender en consulta? | 0 | 1 | 2-5 | > 5 | Lo desconozco |
| Una vez establecido el diagnóstico clínico de acidosis tubular renal distal, ¿en qué porcentaje de pacientes se realiza un test genético confirmatorio de la enfermedad? | 0 | < 50% | > 50% | 100% | Lo desconozco |
| Una vez confirmado el diagnóstico, ¿en qué porcentaje de casos se lleva a cabo un estudio del árbol genealógico del paciente para descartar potenciales casos familiares? | 0 | < 50% | > 50% | 100% | Lo desconozco |
| En su hospital ¿a qué edad son transferidos los pacientes con ATRd al servicio de nefrología de adultos? | 14 | 16 | 18 | > 18 años | |
| Durante el seguimiento de estos pacientes, ¿con qué frecuencia se realizan las revisiones de rutina? | 6 meses | 12 meses | 24 meses | No existen pautas | |
| En general, a día de hoy, ¿cómo calificaría el control de la bicarbonatemia y la calciuria en pacientes con ATRd en una escala del 1 al 5, siendo 5 excelente? | 1 | 2 | 3 | 4 | 5 |
| En general, ¿cómo valoraría el grado de cumplimiento terapéutico de ATRd en estos pacientes, en una escala del 1 al 5, siendo 5 excelente? | 1 | 2 | 3 | 4 | 5 |
| De los siguientes ¿cuál es el preparado más usado para el control metabólico de estos pacientes con ATRd? | NaHCO3 | KHCO3 | Citrato K | Soluciones alcalinas de farmacia hospitalaria | |
| En el caso del bicarbonato ¿con qué frecuencia recomendaría su administración? | 3 veces/día | 4 veces/día | 5 veces o más | Depende del paciente | |
ATRd: acidosis tubular renal distal.
Se entregaron 83 encuestas, tantas como asistentes al foro sobre ATRd. Se recogieron 45 ejemplares parcial o totalmente cumplimentados: 40 de ellos contenían todas las 10 preguntas contestadas. El 44,4% refirieron no haber atendido a ningún paciente con ATRd durante su último año y el 37,7% no lo hicieron en los últimos tres años. Sin embargo, el 17,7 y el 33,3% pudieron visitar a un paciente y a un número entre 2 y 5, respectivamente, durante el último año. En cuanto a aspectos genéticos, el 28,8% manifiestan que en su hospital no se efectúa diagnóstico genético confirmatorio, mientras que el 20% desconocen esta circunstancia. Por el contrario, solo el 13,3% afirman que el diagnóstico genético confirmatorio se realiza en todos los pacientes con sospecha clínica de ATRd. No se efectúa ningún tipo de estudio familiar según el 31% de los encuestados, y el 17,7% declaran desconocer este hecho. Solo el 11,1% afirman que en su hospital siempre se realiza un estudio familiar ante el diagnóstico de un nuevo paciente.
Los pacientes se transfieren al servicio de nefrología de adultos a la edad de 14años según el 20% de los encuestados, y otro 20% refieren que son transferidos a los 16años, mientras que el resto lo hacen a los 18años. El seguimiento más habitual de estos pacientes se realiza cada 6meses o menos, siendo el 68,8% de los encuestados los que coinciden en este punto. El 13,3% manifiestan que el seguimiento es anual, y el 11,1% sostienen que no existen revisiones establecidas para dichos pacientes.
A los encuestados se les solicitó su valoración del control metabólico de estos pacientes, expresado mediante los dos parámetros que mejor han demostrado su correlación con las consecuencias clínicas a largo plazo de la enfermedad, la bicarbonatemia y la calciuria. Solo el 6,6% lo calificaron como excelente, y el 20% como bueno o muy bueno. El 44,4% manifestaron que era aceptable, y el resto lo refirieron como malo o muy malo.
También se les solicitó su opinión sobre el grado de cumplimiento terapéutico con la medicación para la acidosis en estos enfermos. Solo el 4,4% entendieron que el cumplimiento terapéutico era excelente, el 26,6% como bueno o muy bueno y el resto (69%) valoraron el cumplimiento terapéutico como regular, malo o muy malo.
El bicarbonato sódico y el citrato potásico son los dos tratamientos más empleados, ya que para ambos principios activos el 37,7% de los encuestados así lo manifiesta. El 40% de los encuestados manifiestan que el tratamiento se prescribe con una posología de 3veces al día, el 17,7% 4veces al día y el 8,8% 5veces o más. El 17,7% manifiestan que la posología va a depender del tipo de paciente, sin que tengan una posología preconcebida.
DiscusiónLa ATRd es una enfermedad minoritaria que comporta una evolución clínica negativa si el control metabólico es inadecuado. Dada su baja prevalencia, el seguimiento de estos pacientes, en particular los adultos, no es lo exhaustivo que debería ser. Deberíamos hacer énfasis en la necesidad de una adecuada transición desde el servicio de nefrología pediátrica al de nefrología de adultos, procurando un seguimiento que permita evaluar periódicamente la función renal. Además, es clave prestar la adecuada atención al tratamiento, que debe mantenerse de por vida y, por ende, debe ser lo más sencillo en términos de posología, y con un perfil de seguridad muy adecuado para facilitar su administración de forma crónica. El tratamiento se impone como de obligado cumplimiento para evitar así las consecuencias a largo plazo de la enfermedad, tales como la pérdida de la función renal. En este sentido, en un reciente estudio transversal sobre 340 enfermos de 29 países se comprobó que solo el 18% de estos enfermos de entre 20 y 60años presentaban una función renal normal7. En los pacientes de entre 2 y 18años la función renal era normal en el 65,3% de ellos. Por otro lado, la afectación ósea que acompaña a la acidosis metabólica no bien controlada se traduce en un aumento de osteoporosis, osteomalacia y fracturas patológicas. La presencia de litiasis renal se ha notificado en el 12 al 24% de estos enfermos, lo que, comparado con la prevalencia de litiasis en Europa (del 5 al 9%)15, podríamos estar ante una enfermedad que multiplica hasta por 5 veces el riesgo de padecer litiasis renal. Además, se ha publicado que los episodios de hipokaliemia con cierto riesgo vital pueden manifestarse en el 25% de los pacientes. Por todas estas consecuencias clínicas, entendemos que es oportuno valorar el grado de familiaridad del nefrólogo español con esta patología poco frecuente, explorando aspectos epidemiólogos, diagnósticos, del manejo del paciente y terapéuticos.
El 54% de los nefrólogos a los que se les entregó la encuesta la devolvieron cumplimentada, y la gran mayoría respondieron la totalidad de las preguntas, si bien hay 5 de las 45 encuestas que estaban incompletas en algunas de sus respuestas, lo que se puede interpretar como que en un momento determinado los encuestados no estaban especialmente familiarizados con una patología minoritaria. En nuestra experiencia el hecho de que más de la mitad de los asistentes a un foro científico participen en este ejercicio supera todas las expectativas previstas, ya que la utilización de otros canales más acordes con la tecnología actual (e-mails, enlaces de página web o herramientas tipo survey monkey) arroja un porcentaje de participantes espontáneos que difícilmente supera el 20%.
El hecho de que acudan voluntariamente a una sesión de formación sobre ATRd también puede interpretarse como que los asistentes también tenían a priori un interés mayor en esta patología en comparación con el resto del colectivo general de la nefrología, lo que también puede explicar el elevado porcentaje de respuestas obtenidas. Esta circunstancia debe tenerse en cuenta al analizar las respuestas, ya que tal vez exista un sesgo en la población muestral en comparación con el colectivo global de nefrólogos. Así, cuando se recoge que el 44,4 y el 37,7% de los encuestados no atendieron ningún enfermo con ATRd en el año anterior y en los tres últimos, respectivamente, hemos de pensar que este porcentaje, así como la poca familiarización con la enfermedad, sería aún mayor en el colectivo nefrológico general.
Es llamativo que solo el 13,3% de los encuestados afirman que en el 100% de los nuevos casos diagnosticados se realiza una confirmación genética del resultado. El 20% de la muestra manifiesta desconocer en qué porcentaje se realiza confirmación genética en su hospital. De igual modo se realiza un estudio familiar solo en el 11,1% de los hospitales de los encuestados. Estas cifras nos deben hacer reflexionar sobre la necesidad de una mayor atención a las tubulopatías y en concreto a la ATRd, ya que, en comparación con otras enfermedades genéticas con afectación renal, el porcentaje de casos donde hay una confirmación genética y un estudio familiar es realmente bajo. La cifra real podría ser incluso más baja debido al sesgo de selección muestral ya comentado.
La edad en la que los pacientes pediátricos se remiten al servicio de nefrología de adultos suele ser los 18años. Al menos el 51% de los pacientes pediátricos son trasferidos con 18años o más al servicio de nefrología de adultos. En las enfermedades crónicas multisistémicas las transferencias desde el servicio de pediatría suelen retrasarse en el tiempo, mientras que en entidades más banales o más leves o bien no se transfieren a un servicio de adultos o lo hacen a una edad más precoz. Según los encuestados, el seguimiento más habitual de estos enfermos se realiza cada 6meses o menos, y así lo manifestaron el 68,8%. Hasta el momento no existen guías ni recomendaciones que aborden con qué frecuencia deben valorarse estos enfermos, por lo que tampoco se puede establecer ningún tipo de valoración ni comparación.
Solo el 26,6% de los encuestados manifiestan que el control metabólico de estos enfermos es excelente o bueno o muy bueno, lo que sin duda es revelador sobre la necesidad de mejorar dicho control. En un estudio transversal sobre 340 pacientes, solo el 51% de ellos presentaban un adecuado control metabólico, entendido como unas adecuadas bicarbonatemia y calciuria.
En el cumplimiento terapéutico solo el 4,4% creen que es excelente y el 26,6% bueno o muy bueno. En la opinión de los encuestados, la adhesión al tratamiento es regular, malo o muy malo en el 69% de los pacientes. La cifra de cumplimiento terapéutico adecuado (31%) puede estar sobreestimada, por lo que en realidad podemos estar frente a un cumplimiento mucho menor. Sea como fuere, la adhesión al tratamiento en esta patología está muy por debajo del cumplimiento terapéutico notificado en otras entidades crónicas, cifrado en el 50%16.
Respecto al tratamiento más utilizado, el bicarbonato sódico y el citrato potásico son los dos agentes más empleados: el 37,7% cada uno de ellos según los encuestados. Estos fármacos se prescriben 3veces al día según el 40% de los encuestados. El 17,7% afirman recomendar su administración 4veces al día y el 8,8%, 5veces. Esta posología variable a lo largo del día, junto con el hecho de ser una enfermedad crónica, son dos circunstancias que condicionan el pobre cumplimiento terapéutico, lo que se derivará en un mayor deterioro de la función renal y de la enfermedad ósea. Esta realidad sin duda nos debe motivar a prestar una atención más activa sobre la presencia o no de un adecuado control metabólico en estos pacientes.
ConclusionesLa ATRd primaria es una enfermedad minoritaria que conlleva consecuencias clínicas importantes. En España, sorprende el bajo porcentaje de diagnóstico confirmatorio genético y el adicionalmente reducido número de estudios genealógicos familiares. El grado de control metabólico manifiestamente bajo, junto al disminuido cumplimiento terapéutico, debe alertarnos sobre el riesgo potencial de progresión de la enfermedad renal crónica y las consecuencias clínicas de la enfermedad ósea. Como consecuencia, son necesarias acciones que otorguen una mayor concienciación de la enfermedad en el colectivo nefrológico español y futuras alternativas terapéuticas que mejoren el control metabólico de la misma, tanto en términos de eficacia como de tolerabilidad y de cumplimiento terapéutico.
Conflicto de interesesVíctor M. Navas es consultor de Advicenne Pharma Iberia. El resto de autores declaran no tener ningún conflicto de intereses.