INTRODUCCIÓN
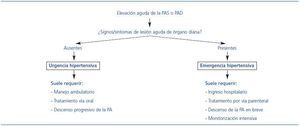
La hipertensión arterial (HTA) es una de las enfermedades crónicas más frecuentes en los países desarrollados. Se estima que aproximadamente un 1% de los pacientes con hipertensión arterial presentan durante su evolución un episodio de crisis hipertensiva, definida como una elevación aguda de la PA sobre los niveles basales1,2. La terminología aplicada a las situaciones clínicas asociadas con elevaciones agudas de la PA ha sido confusa y, en ocasiones, inadecuadamente empleada. La mayoría de los autores coinciden en que las elevaciones agudas de la PA sistólica (PAS) o diastólica (PAD), asociadas con daño agudo de órgano diana (cardiovascular, cerebrovascular o renal), se definen como emergencia hipertensiva3-6. Por el contrario, las elevaciones agudas de la PAS o PAD sin demostración de lesión de órgano diana se definen como urgencia hipertensiva4,5. La presencia de lesión de órgano diana, y no el valor absoluto de la PA, es el elemento diferenciador entre la urgencia y la emergencia hipertensiva. Esta diferenciación es fundamental, debido a que la presencia de lesión de órgano diana dictará la intensidad de la evaluación y el tratamiento (figura 1). Las emergencias hipertensivas son consideradas como condiciones en las que la PA debe ser reducida en un corto intervalo de tiempo a niveles considerados como seguros, dependiendo de la patología acompañante, con drogas por vía parenteral y con monitorización intensiva. En las urgencias hipertensivas, el control de la PA puede alcanzarse con drogas por vía oral en intervalos de tiempo más largos (24-48 horas), y el manejo puede ser ambulatorio4,5.
EVALUACIÓN INICIAL
La evaluación inicial del paciente con crisis hipertensiva está encaminada a confirmar la elevación de la PA y a descartar la existencia de lesión en órgano diana, para poder diferenciar las urgencias de las emergencias hipertensivas. En la tabla 1 se resumen las circunstancias consideradas como emergencias hipertensivas. Tras la historia clínica inicial (tabla 2), se debe realizar una adecuada exploración física buscando signos de lesión en órganos diana (fondo de ojo, exploración neurológica, soplos, asimetría de pulsos, auscultación cardiopulmonar). En la mayoría de las urgencias hipertensivas no será necesario realizar exploraciones complementarias. Sin embargo, en caso de sospecha de lesión de órgano diana o causa no ligada a hipertensión arterial esencial de la crisis, las exploraciones complementarias básicas que deben solicitarse incluirán: hemograma, bioquímica sanguínea (urea, creatinina y electrolitos), sedimento urinario, electrocardiograma y radiografía de tórax. En caso de tratarse de una emergencia hipertensiva, y de acuerdo con la presentación clínica, se deberán solicitar otras exploraciones complementarias, como ecocardiograma, tomografía axial computarizada (TAC) o resonancia magnética nuclear (RMN) cerebral, ecografía abdominal o TAC o RMN tóraco-abdominal.
MANEJO DE LAS URGENCIAS HIPERTENSIVAS
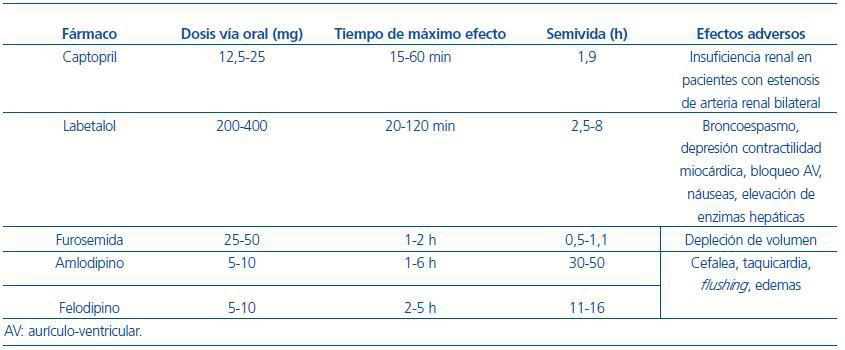
En la mayoría de los pacientes con HTA grave no se observa habitualmente lesión aguda de órgano diana. En estos casos, el objetivo será reducir gradualmente la PA por debajo de 160/100 mmHg, en un intervalo de horas a días7,8. En ocasiones, el reposo y el control de los factores desencadenantes permiten que la PA vuelva a los valores habituales. En pacientes hipertensos previamente tratados, se puede incrementar la dosis de la medicación antihipertensiva que ya estuviese tomando o añadir otro fármaco; en pacientes con mal cumplimiento terapéutico, se debe reintroducir la medicación, y en pacientes con ingesta de sal excesiva, hay que añadir un diurético e insistir en la restricción salina. En individuos sin antecedentes de hipertensión, debe iniciarse el tratamiento antihipertensivo oral siguiendo las guías para el manejo de la HTA si persiste la elevación de la PA. En la tabla 3 se incluyen algunos fármacos habitualmente empleados para el tratamiento del episodio agudo, siendo necesario un adecuado seguimiento en los días posteriores para ajustar el tratamiento. En algunos casos, dependiendo de la respuesta inicial al tratamiento y de la comorbilidad, puede ser necesario el ingreso hospitalario del paciente. Sin embargo, no se ha demostrado que la reducción rápida de la PA suponga un beneficio para el paciente, e incluso en algunos casos podría precipitar la aparición de isquemia miocárdica o cerebral. La administración de nifedipino sublingual no se aconseja para el tratamiento de las crisis hipertensivas, debido a que la respuesta no es previsible ni se puede controlar, y en ocasiones da lugar a bruscos descensos de la PA que pueden acompañarse de sintomatología isquémica9.
MANEJO DE LAS EMERGENCIAS HIPERTENSIVAS
El objetivo general del tratamiento de las emergencias hipertensivas es la reducción rápida y parcial (no la corrección completa) de la PA hasta un nivel considerado seguro, debido a que su normalización brusca puede inducir serios accidentes isquémicos cerebrales o coronarios, particularmente en pacientes cuyos mecanismos de autorregulación vascular están ya adaptados a la hipertensión crónica o en ancianos o pacientes con factores de riesgo para aterosclerosis. Por ello, la mayoría de los autores sugieren como objetivo inmediato reducir la PAD en un 10-15% o a 110 mmHg, aproximadamente, en un periodo de 30-60 minutos, o reducir la PA media (PAM) no más de un 20% en un plazo de minutos a horas, con precaución de continuar el descenso en las horas subsecuentes. En la mayoría de las emergencias hipertensivas, un rápido descenso inicial de la PA es beneficioso, con excepción de los accidentes cerebrovasculares (ACV), en los que se recomienda una aproximación más cautelosa.
Los fármacos empleados para el tratamiento de la emergencia hipertensiva deben satisfacer los siguientes criterios: posibilidad de administración intravenosa, comienzo rápido de acción, semivida corta que permita un uso flexible y fácil dosificación. Debido a la farmacocinética impredecible cuando se emplean las vías sublingual e intramuscular, la administración de fármacos antihipertensivos por estas vías debe evitarse, debido a que pueden inducir hipotensiones agudas de difícil manejo.
Antes de abordar el tratamiento antihipertensivo intravenoso, es preciso evaluar si el volumen está deplecionado. Ocasionalmente puede ser necesaria la reposición del volumen intravascular para restaurar la perfusión de órganos diana y evitar una brusca caída de la PA cuando se inicia el tratamiento.
Es aconsejable que el manejo de los pacientes con emergencias hipertensivas sea realizado en unidades de Cuidados Intensivos, con una adecuada monitorización de la PA y del órgano diana lesionado e incluso, de la PA intraarterial en pacientes con lesión grave de órgano diana, en aquéllos con cambios bruscos de la PA o con el empleo de determinados fármacos antihipertensivos parenterales.
Una vez conseguido un adecuado control de la PA y controlada la lesión de órgano diana, puede iniciarse el tratamiento oral, reduciendo progresivamente el tratamiento parenteral.
EMERGENCIAS HIPERTENSIVAS ESPECÍFICAS
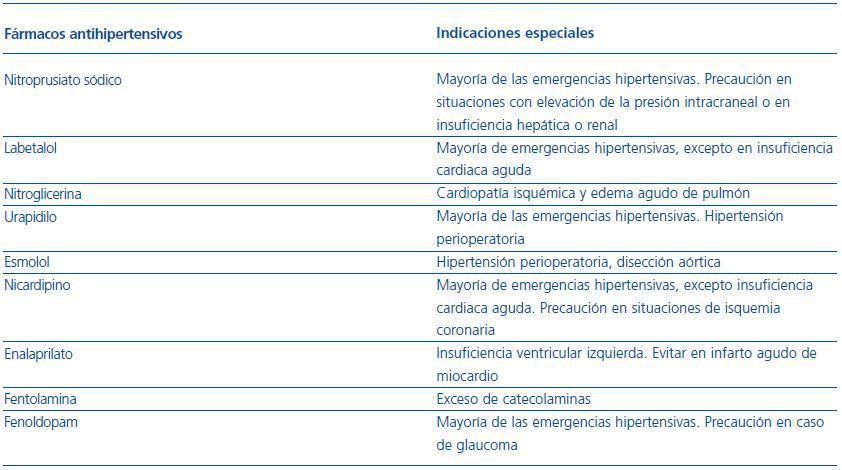
La elección del fármaco inicial para el tratamiento de las emergencias hipertensivas debe realizarse según el daño del órgano diana (tabla 4).
Encefalopatía hipertensiva
La encefalopatía hipertensiva es un cuadro clínico caracterizado por la presencia de elevación aguda de la PA, cefalea intensa y progresiva, náuseas, vómitos y alteraciones visuales, que aparecen cuando los mecanismos de autorregulación de la perfusión cerebral no son capaces de ajustar el flujo sanguíneo. Además, el paciente puede desarrollar rápidamente confusión, alteraciones de la conciencia y convulsiones focales o generalizadas10. Estos síntomas aparecen progresivamente en las primeras 24-48 horas, lo que permite diferenciar la encefalopatía hipertensiva de la hemorragia intracraneal. Los síntomas de encefalopatía desaparecen cuando desciende la PA, pero en ausencia de tratamiento la encefalopatía puede progresar a coma, que puede ser mortal. Aunque la encefalopatía hipertensiva suele asociarse a hemorragias, exudados o edema de papila en el fondo de ojo, en ocasiones puede aparecer en ausencia de retinopatía, por lo que un fondo de ojo normal no descarta la presencia de este cuadro. La RMN cerebral muestra una leucoencefalopatía posterior, predominantemente parieto-occipital, potencialmente reversible tras el tratamiento rápido y efectivo. El objetivo inicial del tratamiento es reducir la PAD a 100-105 mmHg en las primeras 2 a 6 horas, con un descenso máximo inicial no superior al 25% de la PA inicial11.
Accidentes cerebrovasculares
Los ACV, independientemente de su causa, se acompañan de elevación de la PA en al menos un 10%, debido a que los mecanismos de autorregulación cerebral son modificados por la liberación de sustancias vasoactivas. La perfusión cerebral de las zonas de penumbra (adyacentes a la lesión) depende de la PA en ese momento. La elevación de la PA observada durante la fase aguda del ACV podría ser una respuesta fisiológica refleja, con objeto de mantener la adecuada perfusión cerebral. Incluso en ausencia de medicación antihipertensiva, la PA desciende gradualmente de forma espontánea en los 10 días siguientes al episodio12,13. Además, el hecho de que los pacientes con ictus isquémico tienen una probabilidad alta de estenosis ateromatosa en los vasos que irrigan el cerebro aumenta el riesgo de hipoperfusión cerebral tras instaurar el tratamiento antihipertensivo.
Las guías para el manejo del ictus isquémico recomiendan suspender el tratamiento antihipertensivo en pacientes con ictus isquémico, a menos que las cifras de PAS o PAD sean inferiores a 220 o 120 mmHg, respectivamente, o el paciente presente enfermedad coronaria aguda, insuficiencia cardiaca, disección aórtica, encefalopatía hipertensiva, insuficiencia renal aguda o eclampsia/preeclampsia14. Cuando el tratamiento esté indicado en estos pacientes, el objetivo es reducir la PA no más del 10-15% en las primeras 24 horas14. En pacientes candidatos a tratamiento trombolítico, se aconseja la terapia antihipertensiva para mantener la PA por debajo de 185/110 mmHg antes del inicio de la trombólisis, y persistir con este objetivo durante al menos 24 horas tras ella14. Se recomienda la administración de labetalol o nicardipino si la PAS es superior a 220 mmHg o la PAD se encuentra entre 121 y 140 mmHg, y nitroprusiato si la PAD es superior a 140 mmHg15.
En otras situaciones, el manejo de la PA en el ictus isquémico es controvertido. Algunos autores sugieren empezar el tratamiento antihipertensivo 24 horas después del inicio del ictus en pacientes con HTA preexistente que neurológicamente están estables, a menos que exista una contraindicación conocida para reintroducir el tratamiento14. En pacientes con estenosis intracraneales o extracraneales se requiere una reducción de la PA más lenta (en 7 a 10 días tras el evento), debido a que es necesario cierto grado de presión para mantener la perfusión cerebral en las regiones isquémicas.
En pacientes con hemorragia intracraneal, tanto hematomas intracerebrales como hemorragia subaracnoidea, la aproximación al tratamiento de la HTA debe tener en cuenta los posibles beneficios (reducir el riesgo de sangrado) y riesgos (disminuir la perfusión cerebral) del descenso de la PA. En estos pacientes suele haber un incremento en la presión intracraneal debido a la ocupación de espacio por el sangrado. La perfusión cerebral depende de la presión intracraneal y la PAM, de manera que en situaciones en las que se incrementa la presión intracraneal, el aumento de la PAM es la única forma de mantener una presión de perfusión cerebral superior a 60-70 mmHg, la necesaria para una adecuada perfusión cerebral. La medida directa de la presión intracraneal permite controlar la PA lo mejor posible, manteniendo la presión de perfusión por encima de 60 mmHg. Actualmente, se recomienda el descenso controlado de la PA cuando la PAS es superior a 180-200 mmHg, la PAD es mayor de 105-110 mmHg o la PAM supera los 130-150 mmHg16,17. En los pacientes que precisen antihipertensivos, pueden emplearse de primera línea el labetalol y el nicardipino en perfusión intravenosa18, y de segunda línea el nitroprusiato sódico, aunque éste puede incrementar la presión intracraneal.
Isquemia coronaria aguda
La isquemia coronaria puede acompañarse de crisis hipertensiva. En ocasiones, la elevación de la PA está relacionada con el estrés que supone el dolor. El aumento de la resistencia a la eyección sistólica debida a la elevación de la PA incrementa el estrés miocárdico, que origina un aumento del consumo de oxígeno miocárdico que tiende a acentuar la isquemia. En este contexto, los vasodilatadores intravenosos, como la nitroglicerina, deberían ser la elección inicial, en combinación con betabloqueantes (labetalol o esmolol), que pueden reducir la PA, la frecuencia cardiaca y el consumo de oxígeno. La morfina es un tratamiento coadyuvante efectivo.
Edema agudo de pulmón
Las crisis hipertensivas también pueden acompañar a episodios de insuficiencia cardiaca con edema agudo de pulmón. El tratamiento de primera línea del edema agudo de pulmón se basa en nitratos y diuréticos de asa. Si éstos no son efectivos, puede emplearse nicardipino, urapidilo o incluso nitroprusiato.
Disección aórtica aguda
La disección aórtica debe ser considerada como un diagnóstico probable en pacientes con dolor torácico agudo y elevación de la PA. Si no se trata, aproximadamente el 75% de los pacientes con disección aórtica tipo A fallecen en dos semanas por un episodio agudo, pero con tratamiento adecuado la supervivencia a los cinco años es del 75%19,20. El objetivo del tratamiento es alcanzar una PAS inferior a 120 mmHg rápidamente (en 5-10 minutos) y una PAM inferior a 80 mmHg19,21, y no sólo disminuir la PA, sino también reducir la fuerza del flujo pulsátil en la pared aórtica para limitar la extensión del daño de la íntima, debido a que la propagación de la disección es dependiente no sólo de la elevación de la PA, sino también de la velocidad de eyección del ventrículo izquierdo19,21. En estos casos en los que la PA se reduce rápidamente, es necesaria una monitorización neurológica para poder detectar precozmente signos de hipoperfusión cerebral, como náuseas, cefalea, confusión o alteraciones psicomotoras. La combinación de un antagonista β-adrenérgico y un vasodilatador es el tratamiento estándar19,21. El esmolol y el labetalol pueden emplearse como antagonistas β-adrenérgicos y, aunque el nitroprusiato se ha utilizado habitualmente como vasodilatador de elección, el nicardipino y el fenoldopam son alternativas igualmente efectivas y menos tóxicas. Todos los pacientes con disección aórtica requieren evaluación de la indicación de tratamiento quirúrgico. A menos que haya comorbilidades que lo contraindiquen, el tratamiento quirúrgico está indicado en todos los pacientes con disección tipo A. Los pacientes con disección tipo B y disección distal pueden ser manejados con control intensivo de la PA, porque el pronóstico es similar con tratamiento médico o cirugía, a menos que aparezcan complicaciones como roturas o alteración del flujo a órganos vitales19,21,22.
Crisis hipertensiva por liberación de catecolaminas
Las crisis hipertensivas asociadas a la liberación de catecolaminas pueden aparecer en pacientes con feocromocitoma, en aquéllos en tratamiento con inhibidores de la monoaminooxidasa (IMAO) que ingieren alimentos ricos en tiramina (queso fermentado, cerveza, hígado, plátano, chocolate, etc.), en pacientes que suspenden bruscamente el tratamiento antihipertensivo con fármacos como la clonidina o los antagonistas β-adrenérgicos, o por consumo de drogas simpaticomiméticas (cocaína, anfetaminas o fenciclidina). En las situaciones clínicas que se caracterizan por una hiperestimulación simpática, debe evitarse la administración de antagonistas β-adrenérgicos puros, ya que facilitarían una mayor actividad β-adrenérgica y un potencial incremento de la PA. De hecho, en las emergencias hipertensivas inducidas por cocaína, el empleo de antagonistas α-adrenérgicos puede incrementar la vasoconstricción coronaria y la PA, y reducir la supervivencia23,24. Se consigue un buen control de la PA con antagonistas β-adrenérgicos como la fentolamina, asociando antagonistas β-adrenérgicos sólo cuando se haya conseguido un adecuado bloqueo β-adrenérgico. Otros agentes empleados en estos casos son el nitroprusiato sódico, el nicardipino y el fenoldopam en combinación con benzodiazepinas24. Estas últimas son frecuentemente un tratamiento adyuvante efectivo.
Hipertensión arterial posoperatoria
La HTA posoperatoria ha sido definida como la elevación significativa de la PA en el periodo posoperatorio inmediato; puede conducir a lesiones neurológicas, cardiovasculares o complicaciones locales de la cirugía, y requiere un manejo urgente25. A pesar del reconocimiento de la relevancia de la HTA aguda poscirugía, no hay un acuerdo entre los expertos para proporcionar una definición más precisa25. La HTA posoperatoria tiene un comienzo temprano, a las 2 horas de la cirugía en la mayoría de los casos, y suele ser de corta duración; la mayoría de los pacientes requieren tratamiento durante menos de 6 horas. Las complicaciones de la HTA poscirugía incluyen ACV hemorrágicos, isquemia cerebral, encefalopatía, isquemia miocárdica, infarto agudo de miocardio, arritmias, insuficiencia cardiaca congestiva con edema de pulmón, dehiscencia de suturas vasculares y sangrado. Aunque la HTA poscirugía puede ocurrir en cualquier cirugía mayor, se asocia con mayor frecuencia con la cirugía cardiotorácica, vascular, de cabeza y cuello, y con los procedimientos neuroquirúrgicos. Los mecanismos fisiopatológicos no son bien conocidos. Sin embargo, la vía final parece ser común, con activación del sistema nervioso simpático. La alteración hemodinámica primaria observada en los pacientes con HTA poscirugía consiste en un incremento de la poscarga y de la PAS y la PAD con o sin taquicardia.
No hay acuerdo sobre el manejo del paciente con HTA tras una cirugía no cardiaca. Frecuentemente es una decisión individual, que depende de la PA basal del enfermo, las enfermedades concomitantes y el riesgo percibido de complicaciones. Por el contrario, en pacientes con cirugía cardiaca, se recomienda el tratamiento cuando la PA es superior a 140/90 mmHg o la PAM es mayor que 105 mmHg25. El dolor y la ansiedad son frecuentes y contribuyen a la elevación de la PA; estos pacientes deberían ser tratados antes de la administración de antihipertensivos. Otras causas potencialmente reversibles de HTA poscirugía incluyen la hipotermia con escalofríos y temblores, la hipoxemia y la distensión vesical. Se aconseja el empleo de agentes de acción corta cuando no se identifiquen las causas tratables de hipertensión. El urapidilo, el esmolol, el labetalol y el nicardipino han demostrado que producen efectos beneficiosos en el manejo de la HTA poscirugía15,25.
Preeclampsia y eclampsia
La preeclampsia hace referencia a un síndrome caracterizado por el comienzo de HTA y proteinuria a partir de las 20 semanas de gestación, en pacientes previamente normotensas. La eclampsia se define como la aparición de convulsiones o coma en el contexto de una preeclampsia y en ausencia de otras condiciones neurológicas. Estas manifestaciones clínicas pueden aparecer en cualquier momento desde el segundo trimestre al puerperio. A pesar de los avances en el diagnóstico y tratamiento, la preeclampsia/eclampsia continúa siendo una causa frecuente de morbilidad materna.
Tradicionalmente, la administración de hidralazina intravenosa ha sido considerada como tratamiento de primera línea en pacientes con HTA grave (por preeclampsia o por HTA crónica); sin embargo, actualmente se desaconseja su empleo26, al observarse una mayor incidencia de complicaciones perinatales27. El labetalol administrado por vía intravenosa sería una alternativa adecuada para el tratamiento de la emergencia hipertensiva, y en ocasiones el nitroprusiato sódico, aunque administrado con extrema precaución y durante cortos intervalos de tiempo, debido al riesgo de intoxicación por cianuro.
FÁRMACOS EMPLEADOS EN EL TRATAMIENTO DE LAS EMERGENCIAS HIPERTENSIVAS
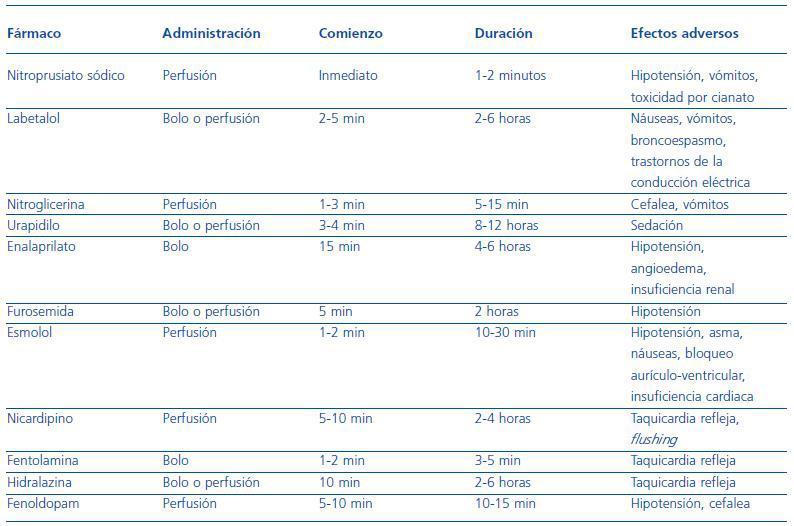
Los fármacos habitualmente empleados en el tratamiento de las emergencias hipertensivas se relacionan en la tabla 5.
Nitroprusiato sódico
El nitroprusiato sódico es un vasodilatador arterial y venoso que disminuye tanto la poscarga como la precarga, por lo que es especialmente útil en crisis hipertensivas acompañadas de insuficiencia cardiaca. El nitroprusiato es un potente agente, con un comienzo de acción de segundos, una duración de la acción de 1 a 2 minutos y una semivida en plasma de 3-4 minutos28. Debido a su potencia, rapidez de acción y desarrollo de taquifilaxia, es aconsejable la monitorización intraarterial de la PA durante su empleo. Además, requiere un manejo especial para prevenir su degradación por la luz. Sin embargo, tiene desventajas, como la disminución de la perfusión cerebral y el aumento de la presión intracraneal; efectos particularmente perjudiciales en pacientes con encefalopatía hipertensiva o que han sufrido un ACV29. En pacientes con enfermedad coronaria, se puede producir un robo coronario30. Otros efectos adversos debidos al nitroprusiato son la ototoxicidad y un aumento del shunt intrapulmonar. Además, el nitroprusiato sódico contiene cianuro31, liberado de forma no enzimática y metabolizado en el hígado a tiocianato31; para ello requiere tiosulfato31,32. El tiocianato, que es 100 veces menos tóxico que el cianuro, es excretado por los riñones. Por tanto, la eliminación del cianuro liberado requiere que la función hepática, la función renal y la biodisponibilidad de tiosulfato sean las adecuadas. La toxicidad por cianuro ocasiona parada cardiaca, coma, encefalopatía, convulsiones y focalidad neurológica irreversible. Los métodos actuales para la monitorización de la toxicidad por cianuro son poco sensibles. La medición de las concentraciones de cianuro en los hematíes puede ser un método más fiable para detectar la intoxicación por cianuro31. Una concentración de cianuro en los hematíes superior a 40 nmol/ml ocasiona cambios metabólicos; niveles superiores a 200 nmol/ml se asocian con síntomas clínicos graves, y niveles superiores a 400 nmol/ml son considerados letales31. La duración del tratamiento debe ser lo más breve posible, y la tasa de infusión no debería ser superior a 2 μg/kg/min. En aquellos pacientes que reciban dosis superiores de nitroprusiato (de 4 a 10 μg/kg/min), se debería administrar también tiosulfato32, debido a que tasas de infusión superiores a 4 μg/kg/min durante 2-3 horas pueden conducir a niveles de cianuro considerados tóxicos31. Dada la potencial toxicidad grave del nitroprusiato, esta droga debería ser empleada únicamente cuando otros agentes antihipertensivos intravenosos no están disponibles, y sólo en situaciones determinadas en las que las funciones renal y hepática de los pacientes son normales.
Labetalol
El labetalol es un bloqueante β1-adrenérgico selectivo y β-adrenérgico no selectivo, con un ratio de bloqueo de 1:7. El efecto antihipertensivo del labetalol comienza de 2 a 5 minutos después de su administración intravenosa, alcanza un pico de acción a los 5-15 minutos, y su efecto dura entre 2 y 6 horas. Debido a sus efectos β-bloqueantes, la frecuencia cardiaca está conservada o ligeramente reducida, y mantiene el gasto cardiaco33. Reduce las resistencias vasculares sistémicas sin disminuir el flujo periférico vascular, manteniendo las perfusiones coronaria, cerebral y renal. Su perfil de seguridad clínica es adecuado, aunque presenta las contraindicaciones generales de los β-bloqueantes. Se puede emplear en la mayoría de las emergencias hipertensivas, incluido el embarazo, debido a que atraviesa la placenta en escasa proporción, excepto en la insuficiencia cardiaca aguda33.
Esmolol
El esmolol es un agente bloqueante β-adrenérgico cardioselectivo, de acción ultracorta34-36. La acción de este fármaco se inicia en 60 segundos, con una duración del efecto de 10-30 minutos34-36. El metabolismo del esmolol consiste en una rápida hidrólisis por esterasas de los hematíes y no es dependiente de la función renal o hepática. Debido a sus propiedades farmacocinéticas, algunos autores lo consideran como el «β-bloqueante ideal» para pacientes críticos. Este agente está disponible para uso intravenoso en forma de bolo y como infusión. Es particularmente útil en la HTA posoperatoria grave, junto a urapidilo, y también en situaciones en las que existe un incremento de la frecuencia cardiaca y elevación de la PA.
Fenoldopam
El fenoldopam es un vasodilatador periférico que actúa en los receptores periféricos de dopamina-1. Se metaboliza rápidamente en el hígado mediante conjugación, sin participación del citocromo P-450. Comienza a actuar a los 5 minutos de su administración, y la respuesta máxima se obtiene a los 15 minutos37,38. No se han comunicado efectos adversos relevantes37. El fenoldopam mejora el aclaramiento de creatinina, el flujo urinario y la excreción de sodio en pacientes con hipertensión grave con y sin afectación renal39. En España no está disponible para uso clínico habitual.
Nicardipino
El nicardipino es un calcioantagonista dihidropiridínico de segunda generación, con una alta selectividad vascular y una fuerte actividad vasodilatadora arterial cerebral y coronaria, sin actividad inotropa negativa. El comienzo de acción del nicardipino intravenoso es a los 5-10 minutos, con una duración de 2 a 4 horas. La dosis es independiente del peso del paciente, con una infusión inicial de 5 mg/h, incrementando 2,5 mg/h, cada 5 minutos hasta un máximo de 15 mg/h, hasta que se consigue la reducción de la PA deseada40. Se ha demostrado que la administración intravenosa de nicardipino reduce la isquemia cerebral y coronaria, y ejerce un efecto favorable en la perfusión miocárdica41. Esta propiedad es beneficiosa para el tratamiento de pacientes con enfermedad coronaria e insuficiencia cardiaca sistólica. Sus efectos adversos están relacionados con taquicardia refleja, por lo que debe emplearse con precaución en pacientes con enfermedad coronaria o con riesgo de sangrado gastrointestinal.
Clevidipino
El clevidipino es un calcioantagonista dihidropiridínico de tercera generación, desarrollado para situaciones en las que es preciso un estrecho control de la PA42. Es un vasodilatador selectivo arteriolar de acción ultracorta, que actúa mediante la inhibición selectiva de la entrada de calcio a la célula a través de los canales L de calcio, relajando la fibra muscular lisa de las pequeñas arterias y reduciendo la resistencia vascular periférica. De manera similar al esmolol, es metabolizado rápidamente por las esterasas de los hematíes, por lo que las funciones hepática o renal no afectan a su metabolismo. El clevidipino reduce la PA mediante un efecto directo y selectivo en las arteriolas, disminuyendo la poscarga sin afectar a las presiones de llenado cardiaco ni causar taquicardia refleja. Todavía no está disponible para su empleo en España.
Urapidilo
El urapidilo es un antagonista de los receptores α1-adrenérgicos periféricos, así como agonista central de los receptores de 5-hidroxitriptamina 1A serotoninérgicos. Su efecto vasodilatador no se acompaña de taquicardia refleja o modificación significativa del sistema renina-angiotensina. Disminuye tanto la precarga como la poscarga cardiacas, e induce una vasodilatación selectiva pulmonar y renal. El urapidilo tiene un perfil de seguridad adecuado y se emplea cada vez más en España, tanto para tratar las emergencias hipertensivas como para el manejo de la hipertensión perioperatoria. Su única contraindicación es la estenosis aórtica.
Nitroglicerina
La nitroglicerina es un potente agente vasodilatador venoso, y también arterial, en dosis altas43, que disminuye la PA reduciendo la precarga y el gasto cardiaco. Causa hipotensión y taquicardia refleja, que se exacerba en situaciones de depleción de volumen. La dosis inicial de nitroglicerina es de 5 μg/min, pudiéndose aumentar hasta un máximo de 100 μg/min. Su comienzo de acción es en 1-3 minutos, y la duración, de 5-15 minutos. La cefalea (debida a vasodilatación directa) y la taquicardia (por la activación simpática refleja) son los efectos secundarios más frecuentes.
La principal indicación de la nitroglicerina son las emergencias hipertensivas asociadas a síndromes coronarios o tras cirugía cardiaca.
Hidralazina
La hidralazina es un vasodilatador directo. Tras la administración intravenosa hay un periodo latente inicial de 5-15 minutos, seguido por un progresivo y en ocasiones brusco descenso en la PA, que puede durar hasta 12 horas. Aunque la semivida de la hidralazina circulante es de unas 3 horas, la semivida de su efecto sobre la PA es de, aproximadamente, 10 horas44. Debido a su efecto prolongado e impredecible, y a la incapacidad para titular efectivamente su efecto antihipertensivo, se aconseja evitar el empleo de hidralazina en pacientes con crisis hipertensivas.
Diuréticos
La depleción de volumen es frecuente en pacientes con emergencias hipertensivas, y la administración de un diurético junto con un antihipertensivo puede conducir a un descenso brusco de la PA. Los diuréticos no deben administrarse a menos que se indiquen específicamente en situaciones de sobrecarga de volumen, como en situaciones de edema agudo de pulmón o enfermedad renal parenquimatosa.
Enalaprilato
El enalaprilato es una preparación intravenosa de la forma activa del enalapril. La respuesta a enalaprilato es variable e impredecible, reflejo de la actividad de renina plasmática y la volemia de los pacientes con emergencias hipertensivas45. Por ejemplo, los pacientes hipovolémicos con elevada actividad de renina plasmática pueden presentar una excesiva respuesta antihipertensiva. La dosis inicial habitual es de 1,25 mg por vía intravenosa, con un comienzo de acción a los 15 minutos y un efecto máximo que puede no aparecer hasta pasadas 4 horas. La duración de la acción oscila entre 12 y 24 horas.
Fentolamina
La fentolamina es un antagonista de los receptores α-adrenérgicos, cuyo empleo está limitado a las crisis hipertensivas relacionadas con un incremento de la actividad catecolaminérgica, como en el feocromocitoma y la interacción de alimentos ricos en tiramina en pacientes tratados con IMAO. Se administra en bolo intravenoso, con un comienzo de acción inmediato, en dosis de 5 a 10 mg/10-15 min.
Puntos clave
1. La elevación aguda de la PA ocurre en un 1% de los pacientes con HTA crónica.
2. Las urgencias hipertensivas se definen como elevación aguda de la PA sin lesión de órgano diana.
3. El manejo de las urgencias hipertensivas consiste en un descenso progresivo de la PA, que se puede lograr de forma ambulatoria y con tratamiento por vía oral.
4. Las emergencias hipertensivas se definen como la elevación aguda de la PA acompañada de lesión aguda de órgano diana.
5. El manejo de las emergencias hipertensivas consiste en el descenso rápido de la PA hasta niveles considerados seguros, dependiendo de la patología de base, con ingreso habitualmente en unidades de Cuidados Intensivos y tratamiento antihipertensivo por vía parenteral.
6. La evaluación inicial de los pacientes con elevación aguda de la PA consiste en confirmar los valores de PA y detectar la presencia de lesión aguda de órgano diana.
7. Como fármacos para el manejo de las emergencias hipertensivas se han empleado nitroprusiato sódico, labetalol, nitroglicerina, urapidilo, esmolol, nicardipino, enalaprilato y furosemida.
8. La elección del fármaco antihipertensivo dependerá de la gravedad de la clínica y del tipo de afectación orgánica asociada.
Figura 1. Conceptos de urgencia y emergencia hipertensivas.
Tabla 1. Ejemplos de situaciones consideradas como emergencias hipertensivas
Tabla 2. Datos relevantes en la historia clínica del paciente con crisis hipertensiva
Tabla 3. Fármacos habitualmente empleados para el tratamiento de las urgencias hipertensivas
Tabla 4. Fármacos aconsejados en situaciones de emergencia hipertensiva
Tabla 5. Fármacos empleados en el tratamiento de las emergencias hipertensivas