A propósito del artículo publicado en la revista de Nefrología «Pérdida aguda de visión en pacientes con insuficiencia renal»1, y teniendo en cuenta la escasez de casos publicados en la bibliografía, proponemos la presentación del siguiente caso de amaurosis en paciente en programa de hemodiálisis.
Presentamos el caso de una mujer de 73 años con antecedentes personales de alergia al contraste yodado, leucemia mieloide crónica, diabetes mellitus tipo II insulinodependiente, enfermedad renal crónica sin control histológico en programa de hemodiálisis desde 2018, con mala tolerancia a dichas sesiones (hipotensión), hiperparatiroidismo secundario a ERC y glaucoma.
Durante una sesión de hemodiálisis y coincidiendo con episodio de hipotensión severa la paciente comienza un cuadro cefalea holocraneal que se acompaña de pérdida de visión aguda en el ojo izquierdo. Se realizó TAC craneal sin contraste IV, en el que no se apreciaron hallazgos de interés. Fue valorada por oftalmología observando en el fondo de ojo «edema de papila bilateral con papilitis hemorrágica retiniana como consecuencia de infarto de retina izquierda» fue dada de alta con revisión en consulta de oftalmología.
Tras 3 semanas presenta mismo cuadro en el ojo derecho refiriendo un déficit altitudinal con progresión hasta amaurosis total. Valorada por neurología, se realizó una ecografía-doppler de troncos supraaórticos sin hallazgos de interés y realización de biopsia de arteria temporal, se iniciaron 3 bolos de 500mg de metilprednisolona ante la sospecha de poder estar sufriendo una arteritis de la temporal.
Analítica
- -
Reactantes de fase aguda: PCR y VSG en rango de normalidad
- -
Calcio sérico corregido con proteínas totales (media): 10,5mg/dl
- -
Fósforo sérico (media): 5-6mg/dl
- -
PTH i sérica: 850pg/ml
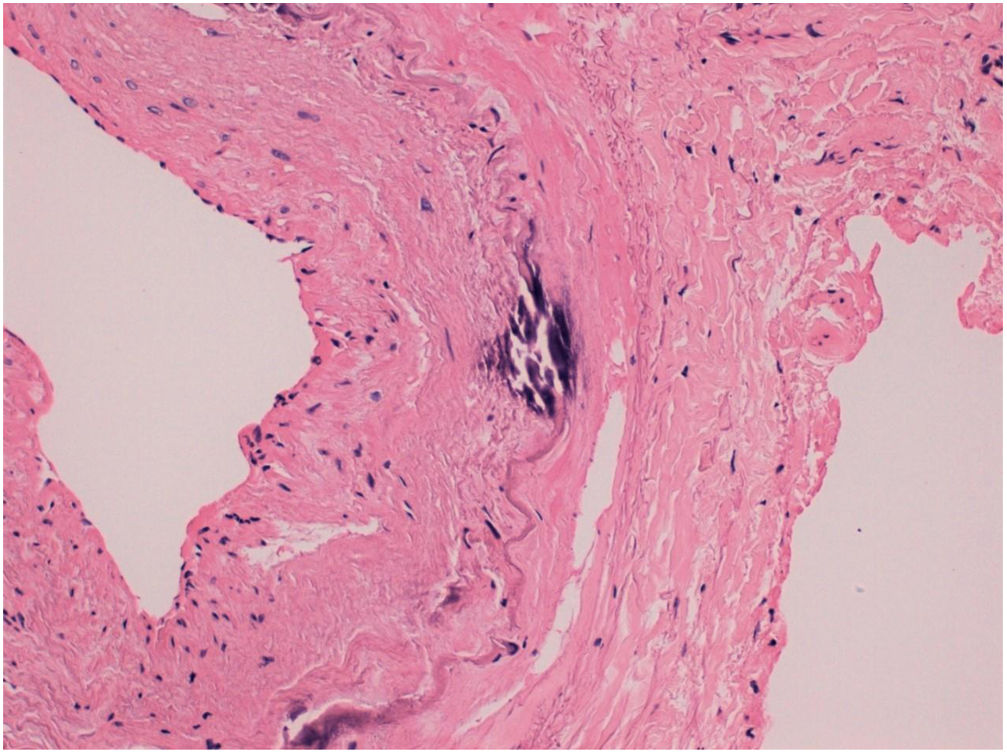
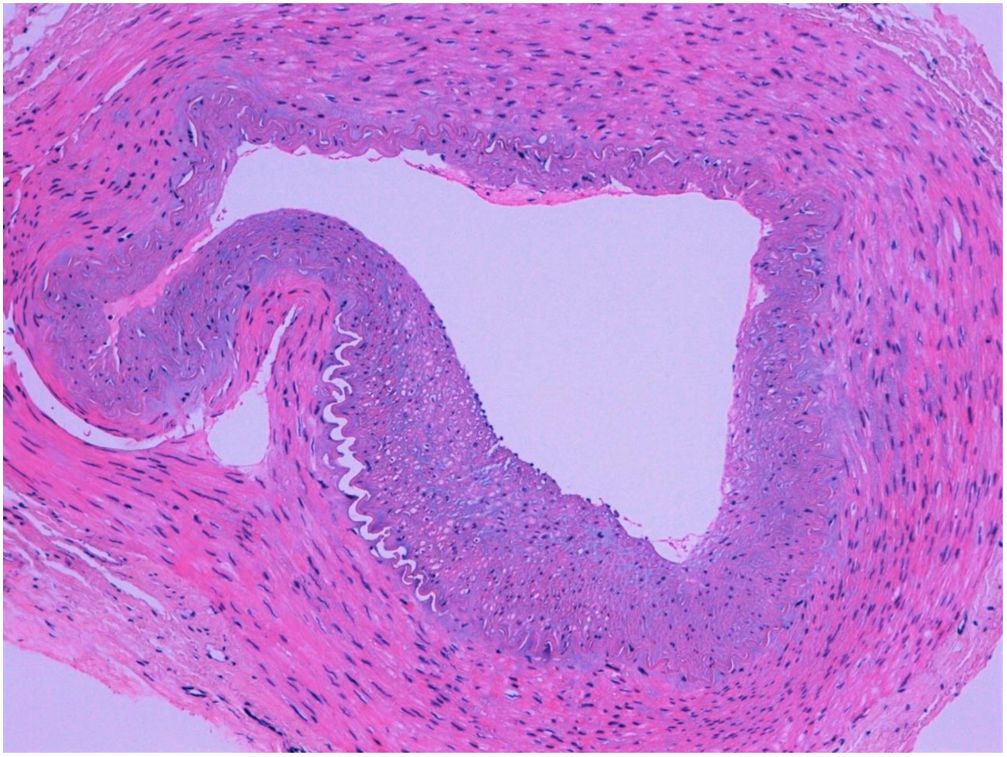
Biopsia arterial temporal
No se aprecian signos inflamatorios, depósitos de calcio en la lámina media de la arteria temporal (figs. 1 y 2).
Ante estos hallazgos fue diagnosticada de arteriopatía de Mönckeberg, finalmente la paciente no recuperó la visión.
La arterioesclerosis de Mönckeberg o esclerosis de la media de Mönckeberg, fue descrita por primera vez en 1903 por Johann Georg Mönckeberg, como una calcificación de la túnica media de las arterias musculares medianas y pequeñas de las extremidades inferiores y con menor frecuencia, en las arterias viscerales o coronarias2,3. Es la calcificación que se ha asociado de forma habitual con la enfermedad renal.
Etiopatogénicamente es una entidad de origen desconocido4.
Está relacionada principalmente con la edad, la diabetes, el tiempo en diálisis y el metabolismo mineral. Provoca rigidez de la pared arterial y, con ello, aumento de la presión arterial sistólica y aumento de la presión del pulso y de la velocidad de la onda de pulso. Contribuye al desarrollo de hipertrofia ventricular izquierda, fibrosis, disfunción ventricular, disminución del riego coronario durante la diástole e insuficiencia cardiaca.
Clínicamente las manifestaciones son amplias, todas derivadas de la oclusión vascular que se genera5,6.
Los diagnósticos diferenciales están dados principalmente por vasculitis que afectan estos vasos, entre ellas, la poliarteritis nodosa y la arteritis de células gigantes, en la revisión bibliográfica tan solo se han encontrado un total de 10 publicaciones entre 1999-2019 sobre síndrome de Mönckeberg siendo 2 de ellos afectación ocular.
La sintomatología puede llegar a ser tan similar que, ante la incapacidad de determinar las alteraciones en el metabolismo calcio-fósforo, se debe recurrir a la biopsia de tejido como medio para lograr el diagnóstico definitivo7.
La arteriopatía de Mönckeberg ha sido cada vez más reconocida en pacientes con enfermedad renal en estadio terminal en relación con trastorno del metabolismo calcio-fósforo.
Al-Absi et al.8 describieron el caso similar al nuestro con un varón de 50 años en hemodiálisis con síntomas de arteritis de la arteria temporal (cefalea temporal, visión borrosa, claudicación de la mandíbula) que se descubrió que tenía arteritis de Mönckeberg en la biopsia de arteria temporal.
Korzets et al.9 describen 2 casos de neuropatía óptica isquémica anterior en hemodiálisis pacientes con calcificación medial extensa en la biopsia. Todos los pacientes tenían hipotensión y pérdida de visión unilateral aguda.
En la actualidad no se dispone de medidas específicas para el tratamiento de la esclerosis de Mönckeberg, y solo se opta por actuaciones con el objetivo de optimizar el metabolismo del calcio, incluyendo quelantes como el tiosulfato de sodio. En nuestro caso, a pesar de intensificar el tratamiento médico, la afectación ocular fue irreversible10.
ConclusiónEl desarrollo de la esclerosis de Mönckeberg está estrechamente ligado con la senectud, pero factores de riesgo tales como enfermedad renal crónica y diabetes mellitus pueden favorecer de forma directa en su desarrollo y progresión. A esto se añade que el diagnóstico de esta entidad continúa siendo un hallazgo incidental en muestras histopatológicas, sin existir en la actualidad ayudas diagnósticas de laboratorio o imágenes específicas de la enfermedad. La sospecha clínica será piedra angular del diagnóstico que permita un manejo médico precoz y evitar así una progresión acelerada de la enfermedad, además de ahorrar la prescripción de tratamientos fútiles.