El fracaso renal agudo (FRA) conlleva una elevada morbimortalidad, alto riesgo de desarrollo o progresión de enfermedad renal crónica y un aumento de los costes de atención médica. No existen registros que analicen la incidencia de FRA hospitalario. Los objetivos de nuestro estudio fueron determinar la incidencia de FRA entre los pacientes adultos hospitalizados en Andalucía, analizar el impacto sobre la mortalidad durante el ingreso y el impacto económico, identificar aquellas unidades asistenciales susceptibles de implementar estrategias de mejora y determinar el impacto que la atención por parte de la Unidad de Nefrología tiene en los resultados de esta población.
Material y métodoEstudio retrospectivo que incluyó los ingresos de pacientes mayores de 18 años en centros hospitalarios dependientes del Sistema Sanitario de Andalucía entre 2017 y 2021. Los datos fueron facilitados por el Conjunto Mínimo Básico de Datos (CMBD) de la Subdirección Técnica Asesora de Gestión de la Información del SAS (82 hospitales andaluces, 28 unidades especializadas). Se realizó un subanálisis de las 11 unidades con mayor incidencia de FRA (Nefrología, Cirugía Cardiovascular, Medicina Interna, Enfermedades Infecciosas, Cardiología, Aparato Digestivo, Hematología y Hemoterapia Clínica, Neumología, Oncología Médica, Cirugía Ortopédica y Traumatología y Urología).
ResultadosLa incidencia global de FRA durante el periodo de estudio fue de 58,5 por cada 1.000 episodios de hospitalización (5,8% del total de ingresos), con un aumento del 46,7 a 68,3 por cada 1.000 ingresos entre 2017 y 2021. La incidencia varió entre 11,3 y 305 por cada 1.000 ingresos hospitalarios entre las distintas unidades asistenciales, siendo Nefrología, Medicina Interna y Enfermedades Infecciosos, con cifras de 305, 172,9 y 108 por cada 1.000 ingresos respectivamente las de mayor incidencia. El diagnóstico de FRA conlleva un aumento de la estancia hospitalaria (13,55 días en pacientes con FRA frente a 7,69 días en el grupo de ingresos sin FRA), mayor coste económico (107.377,51 € frente a 56.342,69 €) y mayor mortalidad (23,03% frente al 4,03% en los ingresos sin FRA).
ConclusionesLa baja incidencia de FRA posiblemente esté infraestimada por las características del estudio. No obstante, es evidente el aumento progresivo de la incidencia de FRA hospitalario durante el periodo estudiado, un aumento de la estancia hospitalaria, incremento del coste económico y aumento de la mortalidad hospitalaria. El desarrollo de modelos de atención médica más efectivos, centrados en la prevención, detección temprana y tratamiento del FRA, mejoraría la seguridad del paciente y reduciría los costos asociados. La integración proactiva de Nefrología en la atención multidisciplinar del FRA emerge como un elemento esencial para mejorar los resultados a corto y largo plazo e incidir positivamente a la sostenibilidad del Sistema mediante la reducción de los costes asociados al FRA.
Acute kidney injury (AKI) is associated with high morbidity and mortality, an increased risk of developing or worsening chronic kidney disease (CKD), and elevated healthcare costs. There are no registries analyzing the incidence of hospital-acquired AKI. The objectives of this study were to determine the incidence of AKI among hospitalized adult patients in Andalusia, analyse its impact on in-hospital mortality and economic burden, identify clinical units where quality improvement strategies could be implemented, and evaluate the impact of nephrology involvement on clinical outcomes in this population.
Materials and MethodsThis retrospective study included hospital admissions of patients aged over 18 years across healthcare facilities affiliated with the Andalusian Public Health System between 2017 and 2021. Data were obtained from the Minimum Basic Data Set (CMBD) provided by the Technical Advisory Subdirectorate for Information Management of the Andalusian Health Service (SAS), covering 82 hospitals and 28 specialized units. A sub-analysis was conducted on the 11 clinical units with the highest AKI incidence: Nephrology, Cardiovascular Surgery, Internal Medicine, Infectious Diseases, Cardiology, Gastroenterology, Hematology and Clinical Hemotherapy, Pulmonology, Medical Oncology, Orthopedic Surgery and Traumatology, and Urology.
ResultsThe overall incidence of AKI during the study period was 58.5 per 1,000 hospitalizations (5.8% of total admissions), increasing from 46.7 to 68.3 per 1,000 admissions between 2017 and 2021. Incidence varied significantly among clinical units, ranging from 11.3 to 305 cases per 1,000 hospitalizations. Nephrology (305/1,000), Internal Medicine (172.9/1,000), and Infectious Diseases (108/1,000) had the highest incidence rates. AKI diagnosis was associated with prolonged hospital stay (13.55 days in patients with AKI vs. 7.69 days in those without), increased healthcare costs (€107,377.51 vs. €56,342.69), and higher in-hospital mortality (23.03% vs. 4.03%).
ConclusionsThe relatively low overall AKI incidence may be underestimated due to study limitations. Nevertheless, the data reveal a progressive increase in hospital-acquired AKI over the study period, with a marked impact on length of stay, healthcare costs, and mortality. Implementing more effective care models focused on prevention, early detection, and treatment of AKI could improve patient safety and reduce associated costs. The proactive integration of Nephrology within the multidisciplinary management of AKI emerges as a key factor in improving both short- and long-term outcomes and promoting the sustainability of the healthcare system by mitigating the economic burden of AKI.
El fracaso renal agudo (FRA) se asocia con una elevada morbimortalidad, alto riesgo de desarrollo o progresión de enfermedad renal crónica (ERC) y un aumento de los costes de atención médica1. Un metaanálisis publicado en 2013, con 154 estudios y más de 3,5 millones de pacientes incluidos, describió una incidencia global de FRA hospitalario del 21,6%2. Esta incidencia puede aumentar hasta 57% en la Unidad de Cuidados Intensivos (UCI)3. Estudios más recientes han demostrado una tendencia al alza de la incidencia de FRA. Pavkov et al, reportaron un aumento de la incidencia de FRA en un 140% en pacientes diabéticos y un 230% en no diabéticos entre 2000 y 20144.
La incidencia de FRA no es bien conocida en España. Labrador Gómez et al, mediante un sistema automatizado para detectar la disminución de la tasa de filtración glomerular, reportaron una incidencia de FRA en pacientes hospitalizados de hasta un 45,5%5. A nivel andaluz, no existen registros que analicen la incidencia de FRA.
Las diferentes definiciones de FRA según las guías, la ausencia de registros autonómicos y falta homogeneidad en las características de los pacientes incluidos en los escasos estudios disponibles podrían ser la causa de la escasez y variabilidad de datos en este ámbito. Esto conlleva una falta de visibilidad de la verdadera epidemiología de FRA, tanto para los profesionales como para los altos cargos en el ámbito hospitalario.
Algunos estudios centrados en la prevención e identificación poblaciones de riesgo sobre las que poder intervenir antes de la aparición del FRA, han demostrado como el diagnóstico precoz y el manejo adecuado favorecen una mejor recuperación renal y reducen el impacto en morbimortalidad6–8. Desafortunadamente, cuando se pone el foco, de forma retrospectiva, sobre la calidad de atención recibida por los pacientes hospitalizados con FRA, se revelan numerosos defectos, como son un reconocimiento tardío, investigaciones inadecuadas, monitorización ineficiente, manejo retrasado e inadecuado y ausencia de seguimiento posterior8. Por tanto, resulta crucial fomentar estudios que den visibilidad a esta entidad y hacer un llamamiento y concienciación a las organizaciones sanitarias, con el fin de conseguir una mejora en la calidad asistencial en este proceso, comenzando por el análisis de la situación de partida en cada institución y la monitorización adecuada.
Los objetivos de nuestro estudio fueron determinar la incidencia de FRA entre los pacientes adultos hospitalizados en el periodo de tiempo comprendido entre 2017-2021 en la Comunidad Autónoma Andaluza, analizar el impacto de este diagnóstico sobre la mortalidad durante el ingreso hospitalario, la carga económica que supone en el Sistema Sanitario, identificar aquellas unidades asistenciales susceptibles de implementar estrategias de mejora y determinar el impacto que la atención por parte de la Unidad de Nefrología tiene en los resultados de esta población.
Material y métodosDiseño del estudioEstudio retrospectivo en el que se incluyeron todos los episodios de ingresos de pacientes mayores de 18 años en centros hospitalarios dependientes del Sistema Sanitario de Andalucía (SAS) en el periodo 2017 a 2021. Los datos fueron facilitados por el Conjunto Mínimo Básico de Datos (CMBD) de la Subdirección Técnica Asesora de Gestión de la Información del SAS, con la aportación total de 82 hospitales andaluces.
La población de estudio se clasificó para el análisis según la codificación o no de episodios de FRA durante la hospitalización, y fueron posteriormente subclasificados en función de las unidades clínicas donde tuvo lugar el ingreso. El diagnóstico de FRA se estableció según los criterios clínicos de los profesionales responsables de los pacientes, no pudiendo emplear definición estandarizada del mismo dada las características de los datos analizados. Se excluyeron las unidades de pediatría, por no ser objeto de estudio, y las UCI y de cuidados intermedios ya que, en la mayoría de los casos, se trata de unidades que no emiten informe de alta salvo que el paciente haya fallecido. Quedaron así los datos procedentes de 38 unidades especializadas registradas por el CMBD. Se seleccionaron las 11 con mayor incidencia de FRA para realizar un subanálisis más detallado. Las unidades incluidas en el sub-estudio fueron Nefrología, Cirugía Cardiovascular, Medicina Interna, Enfermedades Infecciosas, Cardiología, Aparato Digestivo, Hematología y Hemoterapia Clínica, Neumología, Oncología Médica, Cirugía Ortopédica y Traumatología y Urología.
Variables de estudio y definiciones.Los datos se trabajaron de manera agregada especificando las siguientes variables:
- •
Episodios totales de ingreso.
- •
Episodios de FRA entre los hospitalizados.
- •
Exitus totales en pacientes hospitalizados.
- •
Exitus en episodios de FRA
- •
Días de estancia totales en episodios sin FRA
- •
Días de estancia totales en los episodios con FRA.
Definiciones utilizadas:
Incidencia FRA anual: frecuencia de episodios de FRA por cada 1.000 ingresos hospitalarios de forma anual.
Tasa de mortalidad anual: número de exitus por cada 100 episodios de ingreso de forma anual. La tasa de mortalidad se aplicó según tuviera o no asociado el diagnóstico de FRA.
Estanciamedia: número total de días de hospitalización divido entre el número total de episodios. Se calculó de forma diferencial según el episodio tuviera asociado o no el diagnóstico de FRA, de forma global y en las unidades seleccionadas.
Estimación de Costes. Para realizar la estimación de los costes medios se han utilizado como referencia los costes estimados por día de hospitalización en cada una de las Unidades Asistenciales del SAS según está publicado en el BOJA número 218-Lunes, 14 de noviembre de 2016. Se calculó según la fórmula: Costo-día hospitalización x número total de días de estancia / número total de episodios. Esta fórmula ha sido aplicada en cada una de las unidades asistenciales de forma independiente, en función de que exista o no el diagnóstico asociado de FRA.
Todas las variables y definiciones se evaluaron de forma global (durante el periodo de cinco años analizados) y también de forma anual, en el total de los datos. Para facilitar el análisis y comparación entre las diferentes unidades asistenciales seleccionadas, los cálculos específicos se aplicaron al periodo global de cinco años de seguimiento.
Análisis estadísticoEstudio realizado mediante el uso del paquete estadístico compuesto por: Jamovi v.2.4 (Jamovi Proyect; Sidney, Australia), Programa R v.4.3 (R Foundation for Statistical Computin; Viena, Austria) y MSOffice Excel 2019 (Microsoft Corporation; Washington, Estados Unidos). Se han empleado técnicas estadísticas descriptivas para resumir las características de la muestra.
En el análisis de los datos, se optó por no aplicar pruebas estadísticas comparativas, dada la naturaleza de los datos agregados y el enfoque empleado mediante el cálculo de tasas, estancias medias y costes calculados. Esta decisión se fundamenta en la consideración de que las pruebas estadísticas podrían no ser apropiadas debido a las características específicas de los datos o la metodología utilizada. En su lugar, se priorizó la identificación y el análisis de resultados que poseen una relevancia clínica directa. Esta estrategia se adoptó con el propósito de destacar aquellos hallazgos que tienen un impacto práctico en la atención médica y el manejo de la condición estudiada.
Aspectos éticosEl estudio suscribe los principios éticos y legales dispuestos en la Ley de Investigación Biomédica (Ley 14/2007, de 3 de Julio), cumplió con las pautas establecidas por la Declaración de Helsinki y la Declaración de Estambul. La investigación fue aprobada por el Comité de Ética local.
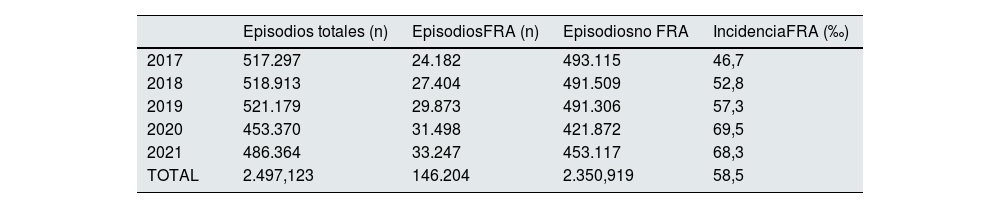
ResultadosIncidenciaDurante el periodo de estudio se registraron 2.497.123 ingresos hospitalarios de pacientes adultos en Andalucía. La cifra total de diagnósticos FRA fue de 146.204 (5,8%), lo que supone una incidencia global durante este periodo de 58,5 por cada 1.000 episodios de hospitalización. La incidencia aumentó de manera progresiva del 46,7 a 68,3 por cada 1.000 ingresos entre 2017 y 2021 respectivamente, con un pico de máxima incidencia en 2020, alcanzando el 69,5 por 1.000 ingresos. La tabla 1 recoge el número anual y total de ingresos hospitalarios (episodios totales), subdivididos entre aquellos con y sin FRA.
Incidencia anual de fracaso renal agudo en los ingresos hospitalarios durante el periodo de estudio
| Episodios totales (n) | EpisodiosFRA (n) | Episodiosno FRA | IncidenciaFRA (‰) | |
|---|---|---|---|---|
| 2017 | 517.297 | 24.182 | 493.115 | 46,7 |
| 2018 | 518.913 | 27.404 | 491.509 | 52,8 |
| 2019 | 521.179 | 29.873 | 491.306 | 57,3 |
| 2020 | 453.370 | 31.498 | 421.872 | 69,5 |
| 2021 | 486.364 | 33.247 | 453.117 | 68,3 |
| TOTAL | 2.497,123 | 146.204 | 2.350,919 | 58,5 |
FRA: fracaso renal agudo.
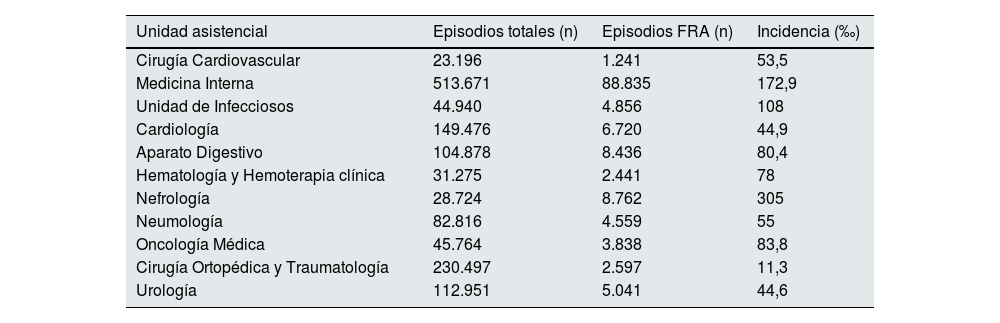
En las unidades asistenciales seleccionadas para el estudio se registraron un total de 137.326 episodios FRA, correspondiente al 93,92% del total. La incidencia de FRA varió entre 11,3 y 305 por cada 1.000 ingresos hospitalarios entre las distintas unidades asistenciales (tabla 2). Las unidades con mayor incidencia fueron Nefrología, Medicina Interna y Enfermedades Infecciosas, con cifras de 305, 172,9 y 108 por cada 1.000 ingresos, respectivamente. La menor incidencia de FRA fue reportada en Cirugía Ortopédica y Traumatología (11,3 por cada 1.000 ingresos).
Incidencia de fracaso renal agudo por unidades asistenciales en el periodo de estudio completo (2017-2021)
| Unidad asistencial | Episodios totales (n) | Episodios FRA (n) | Incidencia (‰) |
|---|---|---|---|
| Cirugía Cardiovascular | 23.196 | 1.241 | 53,5 |
| Medicina Interna | 513.671 | 88.835 | 172,9 |
| Unidad de Infecciosos | 44.940 | 4.856 | 108 |
| Cardiología | 149.476 | 6.720 | 44,9 |
| Aparato Digestivo | 104.878 | 8.436 | 80,4 |
| Hematología y Hemoterapia clínica | 31.275 | 2.441 | 78 |
| Nefrología | 28.724 | 8.762 | 305 |
| Neumología | 82.816 | 4.559 | 55 |
| Oncología Médica | 45.764 | 3.838 | 83,8 |
| Cirugía Ortopédica y Traumatología | 230.497 | 2.597 | 11,3 |
| Urología | 112.951 | 5.041 | 44,6 |
FRA: fracaso renal agudo.
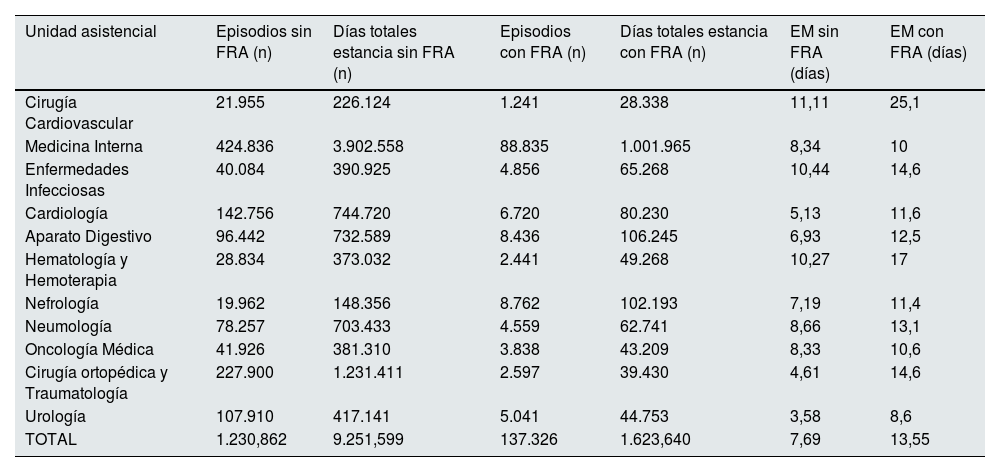
La estancia media de los pacientes con diagnóstico de FRA prácticamente se duplicó en comparación con aquellos que no lo padecen: 13,55 días en los ingresos con FRA frente a 7,69 días en el grupo de ingresos sin FRA (p<0,001). La tabla 3 recoge las estancias medias de los dos tipos de ingreso en las distintas unidades asistenciales. En este caso, destaca la unidad de Cirugía Ortopédica y Traumatología donde la estancia media se triplica al diagnosticar un FRA.
Estancia media por episodio en cada las unidades con mayor incidencia de fracaso renal agudo incluida en el estudio (2017-2021)
| Unidad asistencial | Episodios sin FRA (n) | Días totales estancia sin FRA (n) | Episodios con FRA (n) | Días totales estancia con FRA (n) | EM sin FRA (días) | EM con FRA (días) |
|---|---|---|---|---|---|---|
| Cirugía Cardiovascular | 21.955 | 226.124 | 1.241 | 28.338 | 11,11 | 25,1 |
| Medicina Interna | 424.836 | 3.902.558 | 88.835 | 1.001.965 | 8,34 | 10 |
| Enfermedades Infecciosas | 40.084 | 390.925 | 4.856 | 65.268 | 10,44 | 14,6 |
| Cardiología | 142.756 | 744.720 | 6.720 | 80.230 | 5,13 | 11,6 |
| Aparato Digestivo | 96.442 | 732.589 | 8.436 | 106.245 | 6,93 | 12,5 |
| Hematología y Hemoterapia | 28.834 | 373.032 | 2.441 | 49.268 | 10,27 | 17 |
| Nefrología | 19.962 | 148.356 | 8.762 | 102.193 | 7,19 | 11,4 |
| Neumología | 78.257 | 703.433 | 4.559 | 62.741 | 8,66 | 13,1 |
| Oncología Médica | 41.926 | 381.310 | 3.838 | 43.209 | 8,33 | 10,6 |
| Cirugía ortopédica y Traumatología | 227.900 | 1.231.411 | 2.597 | 39.430 | 4,61 | 14,6 |
| Urología | 107.910 | 417.141 | 5.041 | 44.753 | 3,58 | 8,6 |
| TOTAL | 1.230,862 | 9.251,599 | 137.326 | 1.623,640 | 7,69 | 13,55 |
FRA: fracaso renal agudo; EM: estancia media.
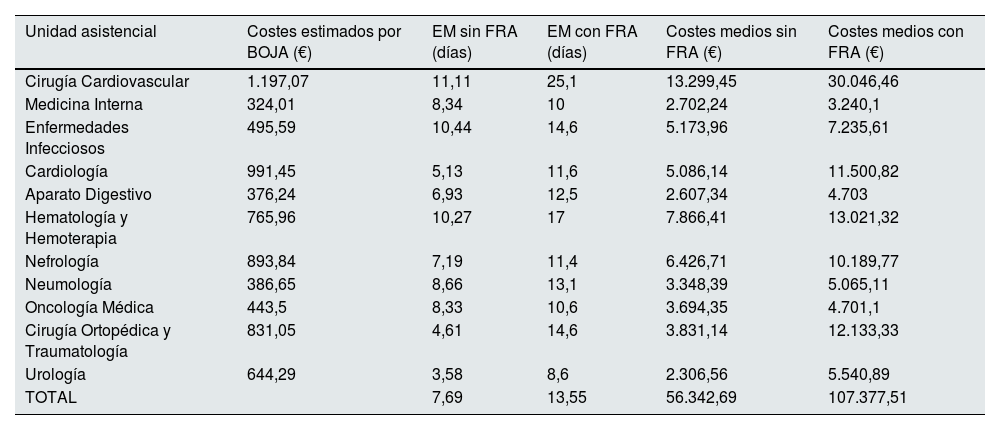
De forma global, los costes relacionados con el diagnóstico FRA ascendieron a 690.767,503 de euros. Los costes medios totales calculados para los episodios con FRA fueron de 107.377,51 €, mientras que los costes medios de los episodios de hospitalización sin este diagnóstico fueron 56.342,69 €.
Se objetivaron diferencias significativas en los costes por episodio según las distintas unidades asistenciales (tabla 4). Los costes por episodios con diagnóstico de FRA prácticamente se duplican en las unidades de Cardiología, Aparato Digestivo y Urología. En la unidad de Cirugía Traumatológica y Ortopédica el coste de medio de los episodios con FRA cuatriplica el coste de los episodios sin FRA.
Coste medio por episodio en cada Unidad Asistencial incluida en el análisis
| Unidad asistencial | Costes estimados por BOJA (€) | EM sin FRA (días) | EM con FRA (días) | Costes medios sin FRA (€) | Costes medios con FRA (€) |
|---|---|---|---|---|---|
| Cirugía Cardiovascular | 1.197,07 | 11,11 | 25,1 | 13.299,45 | 30.046,46 |
| Medicina Interna | 324,01 | 8,34 | 10 | 2.702,24 | 3.240,1 |
| Enfermedades Infecciosos | 495,59 | 10,44 | 14,6 | 5.173,96 | 7.235,61 |
| Cardiología | 991,45 | 5,13 | 11,6 | 5.086,14 | 11.500,82 |
| Aparato Digestivo | 376,24 | 6,93 | 12,5 | 2.607,34 | 4.703 |
| Hematología y Hemoterapia | 765,96 | 10,27 | 17 | 7.866,41 | 13.021,32 |
| Nefrología | 893,84 | 7,19 | 11,4 | 6.426,71 | 10.189,77 |
| Neumología | 386,65 | 8,66 | 13,1 | 3.348,39 | 5.065,11 |
| Oncología Médica | 443,5 | 8,33 | 10,6 | 3.694,35 | 4.701,1 |
| Cirugía Ortopédica y Traumatología | 831,05 | 4,61 | 14,6 | 3.831,14 | 12.133,33 |
| Urología | 644,29 | 3,58 | 8,6 | 2.306,56 | 5.540,89 |
| TOTAL | 7,69 | 13,55 | 56.342,69 | 107.377,51 |
FRA: fracaso renal agudo; EM: estancia media.
p <0,001.
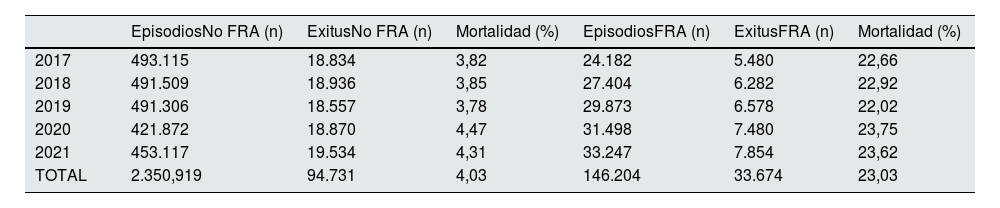
La tabla 5 recoge la tasa de mortalidad global y anual en función de la existencia o no del diagnóstico de FRA. El número de fallecimientos totales durante el periodo estudiado ascendió a 128.405, sobre un total de 2.497,123 episodios de hospitalización. Esto supone una tasa global de mortalidad del 5,14%.
Tasa de mortalidad en los episodios con y sin diagnóstico de fracaso renal agudo durante el estudio
| EpisodiosNo FRA (n) | ExitusNo FRA (n) | Mortalidad (%) | EpisodiosFRA (n) | ExitusFRA (n) | Mortalidad (%) | |
|---|---|---|---|---|---|---|
| 2017 | 493.115 | 18.834 | 3,82 | 24.182 | 5.480 | 22,66 |
| 2018 | 491.509 | 18.936 | 3,85 | 27.404 | 6.282 | 22,92 |
| 2019 | 491.306 | 18.557 | 3,78 | 29.873 | 6.578 | 22,02 |
| 2020 | 421.872 | 18.870 | 4,47 | 31.498 | 7.480 | 23,75 |
| 2021 | 453.117 | 19.534 | 4,31 | 33.247 | 7.854 | 23,62 |
| TOTAL | 2.350,919 | 94.731 | 4,03 | 146.204 | 33.674 | 23,03 |
FRA: fracaso renal agudo.
El 23,03% de los pacientes ingresados en los que se diagnosticó un FRA fallecieron, frente al 4,03% de los pacientes ingresados sin FRA. Esta importante diferencia en la tasa de mortalidad se mantiene también cuando analizamos los datos de forma anual, con un pico de mortalidad en los años 2020 y 2021 probablemente en relación con la pandemia por la COVID-19.
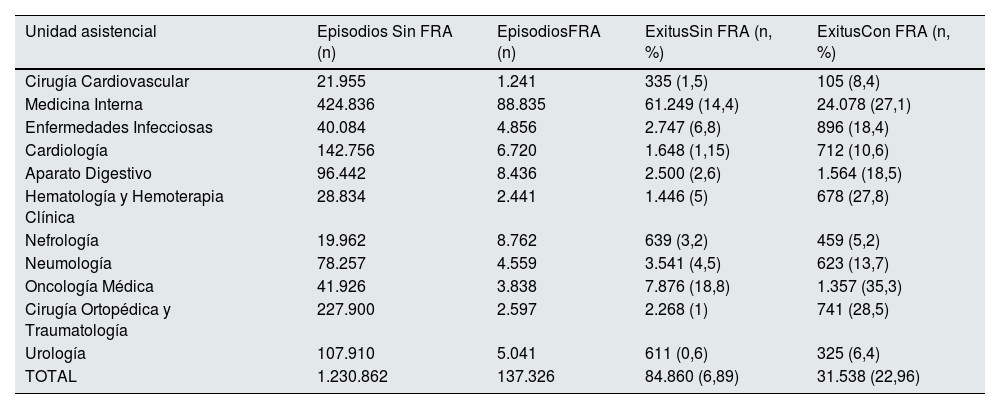
Si tenemos en cuenta las 11 Unidades Asistenciales con mayor incidencia de FRA, los datos son similares (tabla 6). De los 137.326 episodios FRA registrados durante los 5 años de estudio, 31.538 pacientes fallecieron (tasa de mortalidad global en este periodo del 22,96%); entre los 1.230,862 episodios sin FRA, hubo 84.860 pacientes fallecidos (tasa de mortalidad del 6,89%). Oncología Médica, Cirugía Ortopédica y Traumatología, Hematología y Medicina Interna fueron las unidades con mayor tasa de mortalidad. Entre las de menores tasas de mortalidad, destacan Nefrología, Urología y Cirugía Cardiovascular.
Número de exitus y tasa de mortalidad por Unidad Asistencial en función del diagnóstico de fracaso renal agudo en el periodo de estudio (2017-2021)
| Unidad asistencial | Episodios Sin FRA (n) | EpisodiosFRA (n) | ExitusSin FRA (n, %) | ExitusCon FRA (n, %) |
|---|---|---|---|---|
| Cirugía Cardiovascular | 21.955 | 1.241 | 335 (1,5) | 105 (8,4) |
| Medicina Interna | 424.836 | 88.835 | 61.249 (14,4) | 24.078 (27,1) |
| Enfermedades Infecciosas | 40.084 | 4.856 | 2.747 (6,8) | 896 (18,4) |
| Cardiología | 142.756 | 6.720 | 1.648 (1,15) | 712 (10,6) |
| Aparato Digestivo | 96.442 | 8.436 | 2.500 (2,6) | 1.564 (18,5) |
| Hematología y Hemoterapia Clínica | 28.834 | 2.441 | 1.446 (5) | 678 (27,8) |
| Nefrología | 19.962 | 8.762 | 639 (3,2) | 459 (5,2) |
| Neumología | 78.257 | 4.559 | 3.541 (4,5) | 623 (13,7) |
| Oncología Médica | 41.926 | 3.838 | 7.876 (18,8) | 1.357 (35,3) |
| Cirugía Ortopédica y Traumatología | 227.900 | 2.597 | 2.268 (1) | 741 (28,5) |
| Urología | 107.910 | 5.041 | 611 (0,6) | 325 (6,4) |
| TOTAL | 1.230.862 | 137.326 | 84.860 (6,89) | 31.538 (22,96) |
FRA: fracaso renal agudo.
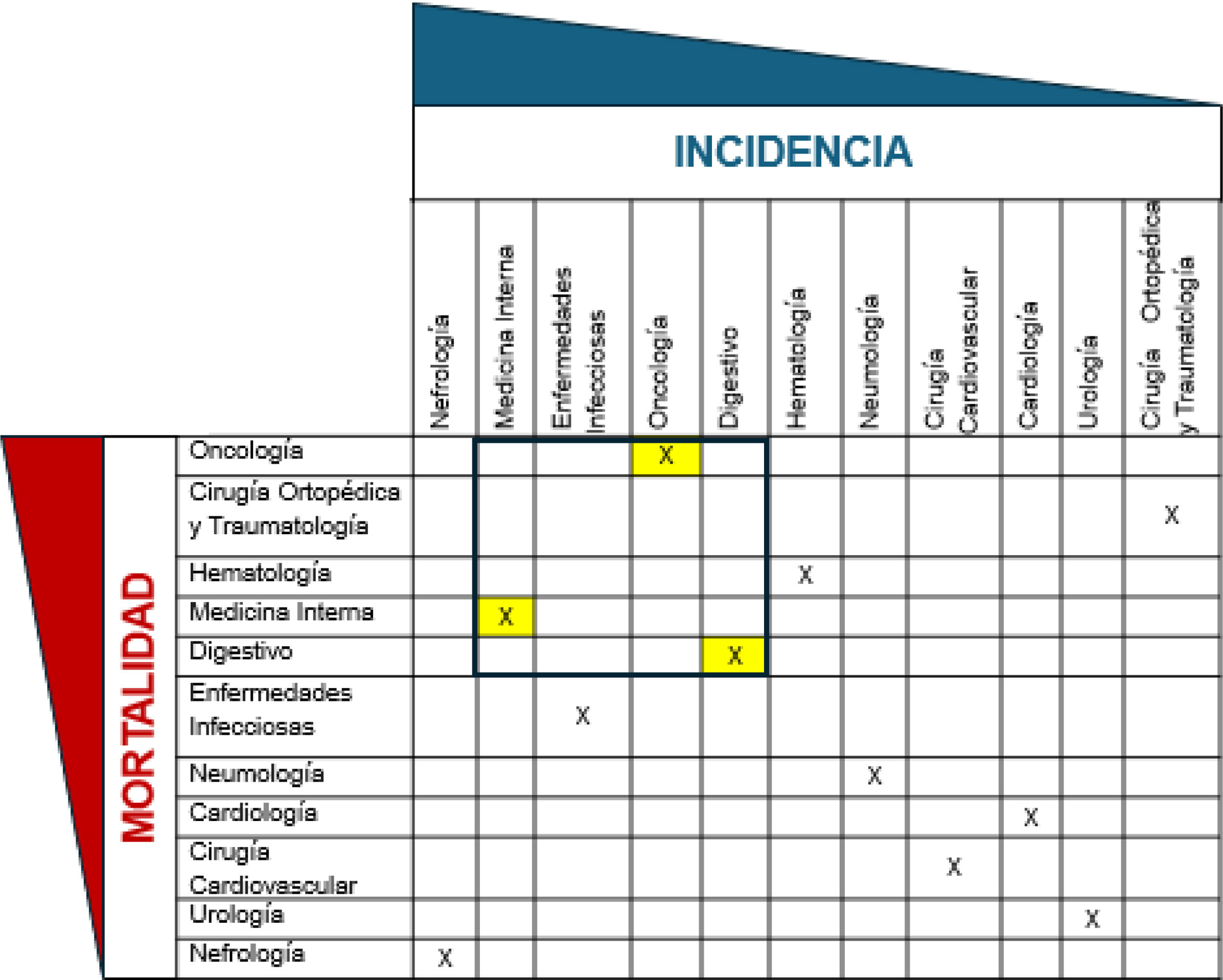
La figura 1 resume la relación entre la incidencia y mortalidad en los episodios con diagnóstico de FRA por unidades asistenciales. Destacar que Nefrología tiene la incidencia de FRA más elevada con la menor tasa de mortalidad del grupo. En el cuadrante superior derecho de la figura quedan reflejadas las Unidades con mayor incidencia de FRA y mortalidad intrahospitalaria (Medicina Interna, Oncología y Digestivo) y, por tanto, susceptibles de conseguir mejoras en los resultados mediante la implementación de estrategias.
DiscusiónLa incidencia de FRA en nuestro estudio fue baja (5,8%) en comparación con estudios previos, donde se describen tasas del 7 al 21,6%2,8. Esta incidencia posiblemente esté infraestimada en nuestro análisis. El CMBD recoge los diagnósticos clínicos emitidos por los facultativos en práctica clínica habitual. Es posible que determinados FRA considerados leve o en el contexto de un cuadro clínico grave hayan sido omitidos en el informe de alta y por tanto no se han considerado en este análisis. Este infradiagnóstico del FRA fue también reportado por Labrador Gómez et al.5 que, mediante un sistema automatizado para detectar la disminución de la tasa de filtración glomerular, reportaron una incidencia de FRA del 45,5% frente al 7,7% de diagnósticos de FRA registrado de forma tradicional en los informes de alta.
En nuestro estudio se evidencia una clara tendencia ascendente en la incidencia de FRA a lo largo de los años. Las causas que justificarían este ascenso son varias: un mayor envejecimiento de la población general con aumento de comorbilidades asociadas y factores de riesgo cardiovascular, una mayor incidencia de sepsis en la UCI, mayor número de cirugías y un aumento de exposición a fármacos nefrotóxicos9. No podemos descartar la concienciación cada vez mayor sobre la importancia del FRA, que podría justificar el aumento de los registros de diagnóstico de FRA por parte de los profesionales.
Cabe destacar las diferencias en incidencias al subdividir por unidades asistenciales, siendo más frecuente el diagnóstico de FRA en unidades clínicas como Nefrología, Medicina Interna o Enfermedades Infecciosas y mucho menos habitual en las unidades quirúrgicas. Entendemos que existen cuatro motivos principales que justificarían esta brecha. En primer lugar, la menor codificación de los FRA en las unidades quirúrgicas en las que los informes no suelen incluir todos los diagnósticos que presenta el paciente durante su ingreso. Por otro lado, una posible menor concienciación sobre la importancia del daño renal en estos facultativos podría justificar un infradiagnóstico sobre todo en FRA leves con ascensos discretos de creatinina sérica. En tercer lugar, los frecuentes ingresos programados que se llevan a cabo en las unidades quirúrgicas suponen un perfil de paciente estable inicialmente con buena evolución clínica y analítica en la mayoría de los casos. Por último, el tipo de paciente ingresado en las Unidades de Medicina Interna o Enfermedades Infecciosas tiene un perfil de mayor comorbilidad debido a las patologías concomitantes, la avanzada edad media, así como los motivos de ingreso con mayor relación patogénica para desarrollo de FRA. En relación con la Unidad de Nefrología resulta esperable la incidencia elevada dada la idiosincrasia basal del paciente nefrológico.
Lo que queda claro en nuestro estudio es que el diagnóstico de FRA conlleva un aumento de la estancia hospitalaria (13,55 días frente a 7,69 días en el grupo de ingresos sin FRA), mayor coste económico (107.377,51 € frente a 56.342,69 €) y mayor mortalidad (23,03% frente al 4,03% en los ingresos sin FRA).
La literatura disponible ya ha descrito que el diagnóstico de FRA impacta directamente en las estancias medias hospitalarias y los costos asociados8. En nuestro estudio de nuevo existe una divergencia en función de la unidad estudiada, aunque se muestra constante el aumento de estancia media y costes en pacientes con diagnóstico de FRA. La unidad más afectada en nuestro análisis fue Cirugía Ortopédica y Traumatológica, donde la detección de FRA cuatriplica la estancia media. Sin embargo, el valor más alto de estancia media lo presentó Cirugía Cardiovascular, con 25 días. Esto probablemente es debido a que se trata de una unidad con mayor número de ingresos no programados y pacientes de importante complejidad hemodinámica. En contra, la detección de FRA en los servicios de Medicina Interna, Oncología Médica y Nefrología tan solo aumenta dos días la estancia media en relación con pacientes sin FRA. Esto podría justificarse por varios motivos. El motivo principal sería el perfil de paciente que presenta FRA en cada unidad en comparación con el resto de LOS pacientes. En las unidades quirúrgicas el paciente con FRA suele presentar una serie de complicaciones asociadas a la cirugía o al postoperatorio que implican en muchos casos reintervenciones quirúrgicas, ingreso en UCI, abordaje multidisciplinar, etc. Otro factor determinante puede ser que el conocimiento y la experiencia en relación con el manejo del FRA que tienen las especialidades médicas suele ser mayor al de las especialidades quirúrgicas derivando en una detección y tratamiento del FRA más precoz en las primeras.
Aunque el FRA es una entidad clínica prevenible, tratable y potencialmente reversible supone actualmente una gran carga económica para el sistema de salud sobre todo si no es manejada de forma adecuada10,11. En nuestro estudio se muestra que, de forma global, los costes de los ingresos hospitalarios sin FRA fueron de 56.342 € mientras que en aquellos en los que se diagnosticó un FRA, los costes ascendieron a 107.377 €. A este sobrecoste durante la hospitalización, habría que sumar que los pacientes con FRA presentan un aumento de la comorbilidad a medio-largo plazo (riesgo aumentado de nuevos episodios de FRA, progresión a enfermedad renal crónica, mayor número de rehospitalizaciones, aumento de la comorbilidad vascular), lo que supone un incremento añadido de los costes para el Sistema Sanitario difícil de determinar con los datos de que disponemos a día de hoy12,13.
En relación con la mortalidad, queda francamente de manifiesto en nuestros datos la evidente diferencia entre aquellos episodios con diagnóstico FRA y los que no lo presentan. En esta misma línea, dos metaanálisis previos han reportado una relación directa entre diagnóstico de FRA y mayor mortalidad12,14. El más reciente, de See EJ et al12, incluyó 82 estudios que comprendían 2.017.437 participantes. Estos autores reportaron que la personas con FRA tienen mayor riesgo de muerte con Hazard Ratio 1,80, IC 95% 1,61-2,02 (13,19 frente a 7,26 muertes por 100 personas-año en el grupo sin FRA).
Las tasas de mortalidad fueron superiores en los ingresos con diagnóstico de FRA en todas las unidades asistenciales. Merece la pena hacer referencia al FRA en Oncología Médica. El FRA es una complicación frecuente en pacientes oncológicos que presentan un sistema inmunológico comprometido y están sometidos frecuentemente a tratamientos nefrotóxicos. A su vez, el impacto clínico en estos pacientes es importante, ya que puede dificultar el manejo de la enfermedad neoplásica, limitando las opciones de tratamiento15. Por ello, no sorprende esta considerable tasa de incidencia con elevada mortalidad asociada, señalando a estas unidades como susceptibles de implementar estrategias preventivas para evitar el daño renal y facilitar el diagnóstico e intervención precoz en estos pacientes.
En el presente estudio se han identificado las unidades asistenciales de Oncología, Medicina Interna y Aparato Digestivo como aquellas con mayor incidencia de FRA durante la hospitalización, así como con las tasas más elevadas de mortalidad asociada. Esta observación contrasta con los datos obtenidos en el ámbito de Nefrología, donde, a pesar de presentar la mayor incidencia de FRA, probablemente con los casos clínicos de FRA con mayor complejidad, se registran las cifras más bajas de mortalidad y una estancia media inferior a la del conjunto de unidades analizadas.
Este hallazgo pone en evidencia el valor clínico y estratégico de la implicación directa del nefrólogo en la atención de pacientes con FRA. La experiencia y el enfoque específico de Nefrología en el abordaje de esta patología permiten no solo mejorar los desenlaces clínicos, sino también optimizar la eficiencia del sistema, al reducir la duración de los ingresos hospitalarios y, por ende, los costes asociados.
Desde esta perspectiva, cobra especial relevancia desarrollar una estrategia institucional que favorezca la participación activa de Nefrología en aquellas unidades con peores resultados en el manejo del FRA. Entre las medidas prioritarias se incluye el análisis etiológico compartido de los casos, el diseño de programas formativos dirigidos a profesionales de otras especialidades, el establecimiento de protocolos de colaboración multidisciplinar y la monitorización sistemática del impacto de las intervenciones implementadas, con el fin de identificar oportunidades continuas de mejora.
A la luz de los datos globales presentados en este estudio, se hace evidente la necesidad urgente de adoptar medidas concretas. El primer paso fundamental consiste en sensibilizar tanto al personal sanitario como a los gestores y responsables de la toma de decisiones en el ámbito de la salud sobre el profundo impacto negativo de esta entidad, no solo sobre la salud de los pacientes, sino también sobre la sostenibilidad del sistema sanitario. Para ello, es imprescindible disponer de sistemas de información clínica sólidos que permitan dimensionar con precisión la magnitud del problema y generar evidencia científica de calidad. Sin datos reales y contrastados, resulta difícil sensibilizar a los actores implicados y promover estrategias eficaces.
En este contexto, el papel del nefrólogo es esencial no solo durante la hospitalización, como ya se ha comentado, sino también en la planificación de un seguimiento adecuado tras el alta. Estudios recientes han puesto de manifiesto las consecuencias negativas a medio y largo plazo de haber sufrido un episodio de FRA, asociándose a un mayor riesgo de mortalidad, eventos cardiovasculares, recurrencia del FRA, progresión a ERC e incluso a enfermedad renal terminal12. Esta realidad subraya la necesidad de una intervención especializada y continuada que permita minimizar estos riesgos y mejorar el pronóstico de los pacientes.
Este estudio tiene limitaciones que deben tenerse en cuenta a la hora de interpretar los resultados. En primer lugar, el riesgo de infracodificación de variables, muchas veces como consecuencia de la elaboración de informes de alta incompletos donde no son incluidos todos los diagnósticos y procedimientos realizados. En segundo lugar, CMBD codifica el número de ingresos independientemente de la persona, de forma que un mismo paciente puede aparecer reiteradamente en la base de datos. Además, no existe un criterio estandarizado del diagnóstico de FRA ni se ha podido establecer la severidad del mismo con los datos disponibles. Por último, el uso de datos agregados conlleva pérdida de información detallada sobre la distribución de los datos y la variabilidad dentro de cada grupo, lo que impide realizar ajustes finos o explorar subgrupos específicos.
Nuestro estudio presenta varias fortalezas que respaldan la validez y la fiabilidad de los resultados obtenidos. El análisis se llevó a cabo sobre la totalidad de la población codificada, lo que confiere al estudio un elevado grado de representatividad y permite obtener una visión amplia y precisa de las variables analizadas, reforzando la aplicabilidad de las conclusiones. Por otro lado, el estudio presentó una codificación homogénea que minimiza la variabilidad entre los datos recopilados de cada año, mejorando la fiabilidad de los resultados. Además, consideramos que el análisis centrado exclusivamente en los pacientes con FRA ingresados en planta de hospitalización aporta un enfoque diferente al que encontramos habitualmente en la literatura, donde encontramos datos de pacientes con FRA en las UCI. La atención del FRA en las plantas de hospitalización recae sobre facultativos de distintas especialidades, algunos de ellos con deficiencias de formación en la materia que pueden marcar diferencias en la evolución de estos pacientes.
El estudio aporta además un valor añadido al analizar de forma comparativa el impacto del FRA en distintas unidades asistenciales, poniendo de manifiesto diferencias significativas tanto en términos de incidencia como en los resultados clínicos y económicos. Hasta donde alcanza nuestro conocimiento, este enfoque no había sido previamente explorado en nuestro entorno, lo que refuerza el interés y la originalidad del trabajo. Este enfoque no solo permite identificar aquellas unidades que requieren intervenciones prioritarias de mejora, sino que también facilita el diseño de medidas específicas adaptadas a las particularidades de cada tipo de unidad, lo que permitiría mejorar así la gestión y los resultados clínicos. Por último, el amplio periodo de estudio permite capturar el impacto de las variables a lo largo de los años, dando robustez a los resultados.
ConclusiónLa incidencia global de FRA hospitalario reportada en CMBD en los hospitales andaluces es inferior a la reportada en la literatura y posiblemente está infraestimada por infracodificación en los informes de alta clínicos. No obstante, se evidencia un aumento progresivo de la incidencia de FRA hospitalario durante el periodo de tiempo estudiado, así como una asociación clara entre el diagnóstico de FRA y el aumento de la estancia media, incremento del coste económico y aumento de la mortalidad hospitalaria.
Nuestro análisis subraya la necesidad de fomentar el diálogo entre los profesionales de la salud y los responsables políticos, con el fin de generar conciencia sobre el FRA y su impacto en la salud pública. El diseño de modelos de atención médica más efectivos, centrados en la prevención, detección temprana y tratamiento del FRA, especialmente en unidades donde su impacto es más significativo, como Oncología, Medicina Interna o Digestivo, mejoraría la seguridad del paciente y reduciría los costos asociados. La variabilidad observada en la incidencia y consecuencias del FRA entre las diferentes unidades pone de manifiesto la importancia de un abordaje individualizado que permita identificar áreas prioritarias de intervención.
En este contexto, planteamos que la integración proactiva de Nefrología en la atención multidisciplinar del FRA emerge como un elemento esencial. La experiencia y formación específica de los nefrólogos favorecen una mayor precisión diagnóstica, la instauración de tratamientos dirigidos más precoces, así como la planificación de un seguimiento adecuado tanto durante la hospitalización como tras al alta. Todo ello contribuiría no solo a la mejora de los resultados en salud a corto y largo plazo, sino también podría incidir positivamente a la sostenibilidad del Sistema mediante la reducción de los costes asociados al FRA.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.