Aunque los resultados del trasplante han mejorado, la pérdida de injerto por nefropatía crónica representa un problema importante. Esta situación hace que el número de pacientes que son readmitidos de nuevo a programas de diálisis vaya aumentando progresivamente. La mortalidad de los pacientes que vuelven a diálisis es variable, pero en general más alta que la de aquellos pacientes que empiezan diálisis por primera vez. Además, el manejo de la enfermedad renal crónica de estos pacientes difiere de la de los sujetos no trasplantados, no alcanzándose en los estadios 4-5 los targets objetivos de población no trasplantada. Los estudios que analizan este aspecto de la vuelta a diálisis del paciente trasplantado son limitados. A pesar de la relevancia de este tipo de pacientes, tanto por su progresivo incremento en número como por ser una etapa de elevada mortalidad, las guías europeas y americanas no mencionan datos relevantes sobre el cuidado de este tipo de pacientes que han perdido el injerto. Teniendo en cuenta este estado de cosas, en este grupo de trabajo de la S.E.N. se decidió abordar los puntos más debatidos en el manejo de estos pacientes.
Although long-term outcomes also improved, graft loss caused by chronic allograft nephropathy remains an important obstacle. This situation, together with the progressive increase in the number of renal transplant patients, means that the population of transplant patients readmitted to a dialysis program will be progressively greater. The mortality rate in patients starting dialysis after graft loss has been reported as variable, though higher than that observed in patients with a functioning graft and that observed in patients on dialysis treatment. However, it is not known how the management of chronic kidney disease patients in the transplant setting differs from that of patients with native kidney disease with a similar degree of renal dysfunction. Many patients in stages 4T–5T have chronic kidney disease related complications that fall below targets established for nontransplant chronic kidney disease patients. A limited number of studies have evaluated patients returning to dialysis after graft failure and the different guidelines in the setting of transplantation have not analyzed this crucial aspect so important. Parting from this premise, a working group of the Spanish Society of Nephrology in the field of kidney transplantation and dialysis has reviewed in-depth each of the clinical aspects of care of patients with kidney transplant failure coming back to dialysis and drawn up a consensus document in order to optimize the management of this condition.
El trasplante renal se considera la mejor opción terapéutica para pacientes con insuficiencia renal crónica en estadio terminal1. Comparado con pacientes que permanecen en diálisis y en lista de espera, los enfermos trasplantados tienen mayor supervivencia2, mayor calidad de vida3 y consumen menos recursos sanitarios. A pesar de los numerosos avances producidos en los últimos años, los resultados a largo plazo del trasplante renal son mejorables en opinión de la mayoría de los especialistas en este campo. La supervivencia a un año mostrada en el registro de la UNOS es superior al 90%. Sin embargo, tras cinco años de seguimiento, alrededor del 30% de los pacientes trasplantados ha perdido el injerto o ha muerto con el injerto funcionante4. Después de 10 años, la supervivencia estimada no es mayor del 50%. Según datos del Collaborative Transplant Study, la vida media de los primeros injertos renales es de 13 años, y sólo un 31% sobrepasa los 20 años5. Las causas más frecuentes de pérdida de los injertos en la primera época son el rechazo agudo, los problemas técnicos y el riñón no funcionante. Las pérdidas más tardías se deben a nefropatía crónica del trasplante y a la muerte con injerto funcionante6,7. Tras el primer año, entre un 2 y un 4% de los pacientes trasplantados pierden su injerto y vuelven a diálisis cada año8.
La elaboración de las guías K-DOQI en el año 2002 ha permitido la unificación de criterios para la definición y clasificación de la enfermedad renal crónica, y de esta forma hacer una aproximación a la prevalencia de la misma en distintas poblaciones9. Una clasificación uniforme independiente del tipo de tratamiento sustitutivo puede estimular la continuidad en el seguimiento. Es más, la International Conference on the Care of the Kidney Transplant Recipient no encontró razón para excluir a los pacientes trasplantados de esta clasificación, y en la actualidad se aplica de la misma manera a esta población10. Para indicar este hecho, el sufijo T debe ser añadido a este sistema de clasificación. Publicaciones recientes en este sentido indican que el porcentaje de pacientes trasplantados en estadio 4 y 5 K-DOQI oscilan entre un 14 y un 20% (tabla 1). Este grupo de pacientes representa una población con más posibilidades de iniciar diálisis a corto lazo, tal y como reflejan Anseell et al. en un análisis del Registro Renal del Reino Unido. Según sus datos, la proporción de pacientes en estadios 4T y 5T que pierden su injerto en el siguiente año es del 8 y 49%, respectivamente. Además, la proporción de pacientes que consiguen unos controles de parámetros bioquímicos y hematológicos es inferior que los demás pacientes en estadio 5 pero en diálisis11.
Actualmente, la vuelta a diálisis tras la pérdida de un injerto renal funcionante representa un hecho frecuente en las Unidades de Nefrología más consolidadas. De esta manera, el nefrólogo se enfrenta con el problema del enfermo portador de un trasplante cuya función renal va declinado y al que debe atender, por una parte, como a cualquier otro paciente con insuficiencia renal crónica progresiva, pero también de una forma específica, ya que esta patología reúne características propias. Esto hace que cada vez sea mayor el número de pacientes que comienzan diálisis tras el fallo del injerto; además, las listas de espera cada vez incluyen un mayor número de pacientes, los cuales ya han perdido uno o varios injertos. Dependiendo de diversas circunstancias, este porcentaje es variable. En un programa de nuestro entorno, como el del Hospital Ramón y Cajal de Madrid, el 10,9% de los pacientes incidentes en diálisis en 2006 lo hizo a causa de la pérdida de un injerto anterior, y alrededor de un 30% de los pacientes en lista de espera están esperando un segundo o tercer trasplante12.
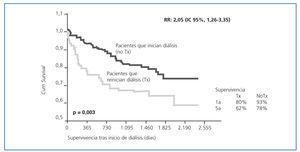
El fracaso progresivo de las funciones depurativas renales, así como de producción de hormonas y otras funciones metabólicasrenales, determina la aparición de alteraciones en la concentración de electrolitos y del equilibrio ácido-base, del calcio y del fósforo, acumulación de productos nitrogenados y aparición de anemia. Además, este grupo de pacientes presenta una serie de características especiales principalmente matizadas por la exposición al tratamiento inmunosupresor, lo cual diferencia a estos pacientes de los incidentes por primera a diálisis, confiriéndoles unas características propias. Este grupo de pacientes, cada vez más numeroso, que vuelven a diálisis tras el fallo del injerto, representa un grupo de alto riesgo, porque tienen mayor morbilidad y mortalidad en los primeros meses, de causa infecciosa y cardiovascular13. Esta tasa de mortalidad elevada es demoledora cuando se compara con la mortalidad durante el trasplante en series publicadas en diversos países. Analizados 73.707 trasplantes renales realizados entre 1988 y 1997 y 4.703 exitus tras la pérdida del injerto, se observa que la supervivencia del paciente después de la pérdida del injerto es del 76, 60 y 48% al año, tres años y cinco años, respectivamente. El tiempo previo de estancia en diálisis antes del trasplante es un factor de riesgo de muerte, pero no así el tiempo funcionante del injerto14,15. El aumento de la mortalidad es atribuido a causas cardiovasculares e infecciosas. La alta tasa de mortalidad cardiovascular puede deberse a factores de riesgo clásicos favorecidos por la inmunosupresión, el efecto de la uremia y el estado inflamatorio producido por el injerto rechazado16,17. Djamali et al., al comparar la evolución de 1.762 pacientes con enfermedad renal crónica con 890 pacientes trasplantados renales y tras 16 años de seguimiento, objetivaron una menor progresión de la enfermedad renal en los pacientes trasplantados que, sin embargo, no se traducía en una menor mortalidad. Es decir, esta población presenta unas características comórbidas propias que anulan el potencial efecto beneficioso de la lenta progresión de insuficiencia renal18. De hecho, Arias et al., al comparar pacientes que iniciaban diálisis por primera vez con aquellos que volvían a diálisis tras la pérdida de un injerto renal, observaron que el grupo de pacientes que volvía a diálisis lo hacía con filtrado glomerular, cifras de hemoglobina y albúmina más bajas que aquellos que iniciaban diálisis por primera vez, conllevando también un mayor número de hospitalizaciones19. Para ilustrar este hecho, en la figura 1 se exponen datos del Hospital Marqués de Valdecilla que muestran la supervivencia del paciente tras el inicio de diálisis comparando ambos grupos. La mortalidad de los pacientes que vuelven a diálisis es claramente superior que la de los pacientes que inician diálisis por primera vez, siendo la supervivencia al año y los cinco años del 80 y 62% vs. 93 y 78%, respectivamente. El riesgo relativo de mortalidad fue de 2,05, (IC 95%, 1,26-3,35)20.
A pesar de la relevancia de este tipo de pacientes, tanto por su progresivo incremento en número como por ser una etapa de elevada mortalidad, las Guías Europeas y Americanas no mencionan datos relevantes sobre el cuidado de este tipo de pacientes que han perdido el injerto21-23. En la reciente conferencia de Lisboa, que recoge casi todos los aspectos del cuidado de pacientes trasplantados, tampoco hay un capítulo dedicado a la mejora de la atención de los pacientes en esta época crítica10. Históricamente, el manejo de los pacientes trasplantados se ha enfocado a la inmunosupresión y a sus complicaciones directas, como las infecciones y los tumores. Además, la suspensión definitiva de la inmunosupresión en un paciente con nefropatía crónica del injerto y pérdida progresiva de la función renal es una decisión difícil y supone la confirmación del fracaso del trasplante renal mal aceptado por el paciente y, en ocasiones, por el médico. Al igual que un paciente con enfermedad renal crónica de riñones propios, es necesaria una evolución clínica y una corrección de las principales complicaciones derivadas de la pérdida de función renal, así como la creación de un acceso de diálisis adecuado. Es importante valorar el estado nutricional evaluando la ingesta calórica.
Teniendo en cuenta este estado de cosas, en este grupo de trabajo de la S.E.N.se decidió abordar los puntos más debatidos en el manejo de estos pacientes. En estas recomendaciones, hemos tratado los puntos que consideramos más relevantes para un mejor manejo de estos pacientes, tales como el momento de comenzar diálisis, el tipo de la misma, la realización o no de nefrectomía, la inclusión de nuevo en la lista de espera y el manejo de la inmunosupresión. Asimismo, se aborda de forma somera el control de los factores de progresión de la pérdida de función renal, así como el manejo de la anemia y osteodistrofia renal.
Tabla 1. Porcentaje de pacientes trasplantados en estadio 4T y 5T de enfermedad renal crónica en distintas series
Figura 1. Supervivencia del paciente tras inicio de diálisis